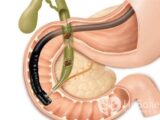
Як виявити і вилікувати кісту жовтого тіла яєчника?
Кіста жовтого тіла яєчника: причини, симптоми і способи лікування кіста жовтого тіла (інша назва – лютеиновая кіста яєчника) – це одна з найпоширеніших різновидів кіст. Зазвичай вона не потребує лікування і спонтанно зникає протягом менструального циклу.
Якщо новоутворення довгий час не зменшується, і навіть починає збільшуватися в розмірах, жінці необхідно лікування. Справа в тому, що в великих кістозних змінах може статися розрив, а це вже потребують операційного втручання і тривалої реабілітації.

Що це таке?
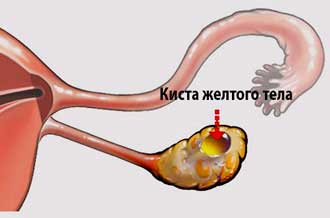
Розмір кісти правого яєчника з жовтим тілом зазвичай не перевищує 6-8 см в діаметрі. Порожнина заповнена жовтувато-червоною рідиною, а стінки вистелені лютеиновая зернистими клітинами. [Adsense1]
процес утворення
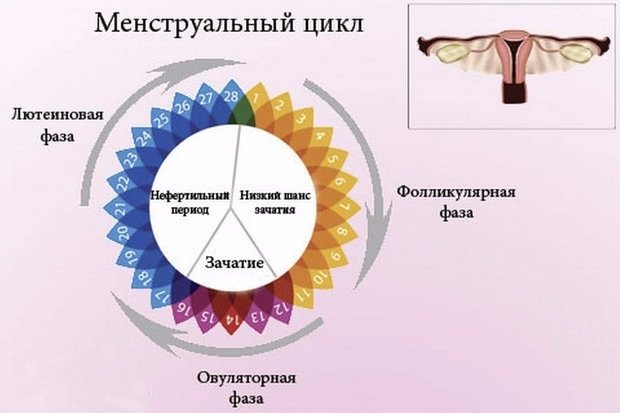
Існує три фази менструального циклу – фолікулярна, овуляторная і лютеиновая. В першу фазу відбувається дозрівання фолікулів, їх розрив знаменує протягом овуляції.
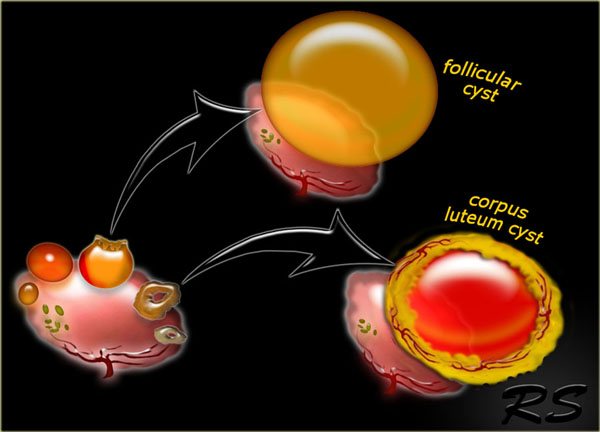
Відразу після виходу яйцеклітини на місці фолікула, що лопнув формується жовте тіло – воно необхідне для вироблення гормону прогестерону, який стимулює прикріплення плодового яйця до стінок матки, в подальшому – підтримання перебігу вагітності. При відсутності зачаття заліза піддається регресу, виходячи з організму разом з менструальною кров’ю.
При порушенні вироблення прогестерону або інших гормонів жовте тіло не піддається регресу. Воно продовжує функціонувати, але в менш інтенсивному режимі. У цей час всередині залози відбувається накопичення рідини серозного характеру з домішками крові, збільшує розміри тимчасового органу. Поступово тканину статевої залози повністю перетворюється в кісту, середній розмір якої становить 3-7 см.
Виробництво гормонів триває за рахунок функціонування лютеїнової клітин на оболонці освіти – саме це часто викликає затримку менструації і подальший збій циклу.
Кіста при вагітності
Кіста правого яєчника зустрічається частіше, ніж ліва. Вона характеризується схильністю до швидкого зростання. Виявлення патології при вагітності не загрожує жінці і плоду. Щоб запобігти збільшенню порожнини, гінекологи постійно проводять ультразвукове дослідження жінки.
Коли розмір кісти перевищує 5 см, лікарі вирішують питання про хірургічне втручання. Зазвичай кіста правого яєчника самостійно зникає на 18-20 тижні вагітності. Якщо цього не відбувається, лікарі діють по ситуації. Бажано зберегти вагітність. Тільки при крайній ситуації буде проведена хірургічна операція.
Таким чином, кіста яєчника справа або зліва не представляє особливої небезпеки для здоров’я жінки. Часто вона самостійно проходить. Головне постійно спостерігати за освітою. Якщо воно почне збільшуватися, доведеться приймати екстрені процедури.
У трьох відсотків жінок освіту супроводжується накопиченням кров’янистого або гнійного вмісту. Це призводить до інтоксикації крові і ймовірності запального ураження інших органів. Обсяги кіст жовтого тіла рідко перевищують 8 см, що ще більше забезпечує їх ступінь безпеки. Ускладнення освіти формуються однаково незалежно від правого або лівого розташування.
На закінчення додамо, що кістообразних порожнини зазвичай протікають без симптомів. Розвиток порожнинних утворень триває близько 3 місяців. Потім кіста поступово регресує самостійно. У рідкісних випадках для позбавлення від них проводиться оперативне лікування. Воно дозволяє посікти патологічні тканини, але не може попередити рецидив захворювання.
Кіста жовтого тіла яєчника і планування вагітності
Освіта не перешкоджає настанню і нормальному перебігу вагітності, так як виробляє гормон прогестерон, необхідний для збереження плоду. У другому триместрі, коли вже сформована плацента, кіста піддається інволюції. Але бувають випадки, коли вона досягає великих розмірів. І щоб уникнути ускладнень проводиться її видалення лапаротоміческім методом без шкоди для жінки і майбутньої дитини.
Планувати зачаття бажано не раніше ніж через один менструальний цикл після лікування кісти жовтого тіла.
Причини утворення кісти в жовтому тілі яєчника
Причини, за якими в жовтому тілі формується кіста, до сих достовірно невідомі. Найчастіше вони пов’язані з гормональними збоями.
Конкретні причини утворення кісти в жовтому тілі назвати важко, але є список певних факторів, що провокують формування кіст і порушують гормональний фон організму.
Можливі причини появи новоутворення:
- ІПСШ. Різні інфекції при відсутності лікування швидко перетікають в хронічну форму і призводять до різних ускладнень, в тому числі порушують гормональний фон, призводять до кістам в яєчниках. Тривале запалення може серйозно порушити репродуктивну функцію організму.
- Недолік або надлишок ваги. Будь-які різкі зміни з вагою або перехід за кордон ваговій категорії роблять жіночий організм вразливим, порушують гормональний баланс. Однаково небезпечні як ожиріння, так і дефіцит ваги, захоплення різними дієтами, неповноцінне харчування, нестача вітамінів в організмі.
- Часте застосування препаратів екстреної контрацепції. Існують спеціальні гормональні препарати (Ескапел, Пастінор), що містять високу дозу гормону, які надають швидкий протизаплідний ефект після незахищеного статевого акту (якщо випити таблетку протягом 12 годин). Ці таблетки мають свої переваги, але вони створені для екстреної захисту і не повинні прийматися частіше. Бажано взагалі уникати прийому таких екстрених засобів, щоб не викликати гормональний збій в організмі.
- Ендокринні захворювання. Кісти в яєчниках частіше утворюються у жінок, що мають проблеми з щитовидною залозою. Щоб уникнути таких проблем, потрібно регулярно здавати кров на гормони і вчасно проходити терапію.
- Сильні і постійні стреси. Дослідження показали, що жінки, які часто зазнають великих психічні навантаження, схильні до тривалим стресів і депресій, частіше страждають різними гормональними розладами і захворюваннями статевої сфери.
- Аборти. Чим більше було скоєно абортів і чим в більш ранньому віці вони були здійснені, тим більше порушується гормональний фон організму, відбувається збій в ендокринній системі. Велика кількість абортів або ж аборт, проведений в недозволеному термін, може призвести не тільки до кісті жовтого тіла, а й до безпліддя, різних захворювань матки.
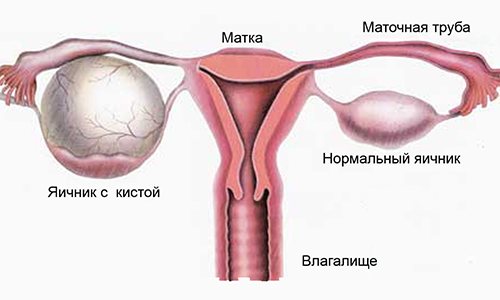
Небезпечні ускладнення патології
Геморагічна кіста небезпечна тим, що вона веде до ускладнень. Вони загрожують життю пацієнтки. В першу чергу, можлива перфорація капсули. Що призведе до покидання ексудату порожнини кісти. Може статися перекручування ніжки вузла, яка пов’язує її з статевою залозою. Масивна кровотеча, яке виникає найбільш часто, може привести до летального результату хворий.
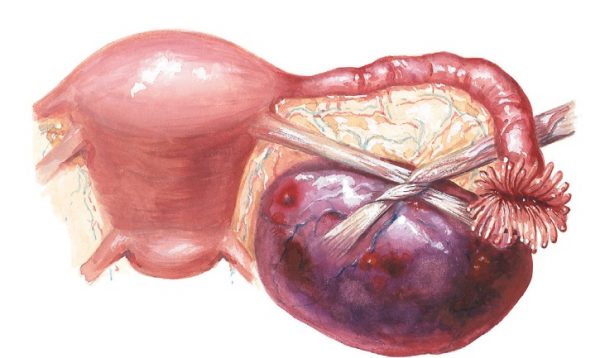
Подібні стани вимагають негайного оперативного втручання. В іншому випадку, може виникнути перитоніт і зараження крові, що в подальшому призведе до шокового стану і летального результату.
За дослідженнями, найбільш часто дані ускладнення провокують важкі фізичні навантаження. Особливо це стосується дівчаток. Тому що ніжки у кісти довше, ніж у дорослої жінки. У зв’язку з цим, потрібно уважно поставитися до скарг дитини на болі внизу живота.
Перераховані вище ускладнення характеризуються появою наступних симптомів:
- холодний піт;
- біль наростає швидко, пацієнтка не може прийняти позу тіла, яка здатна полегшити больові відчуття;
- падіння артеріального тиску. Потемніння в очах, можливі непритомність;
- прискорене серцебиття;
- підвищення температури;
- збудження, що змінюються загальмованістю;
- блювота.
Симптоми кісти жовтого тіла правого яєчника
Найчастіше розвиток кісти проходить безсимптомно. Дане явище займає кілька місяців, після чого кіста мимоволі регресує. Однак в деяких випадках жінка відчуває дискомфорт, відчуття тяжкості, розпирання і болю в правій стороні нижньої частини живота. Часом відбувається затримка менструацій або збільшується її тривалість, що обумовлено нерівномірним відторгненням ендометрію.
Якщо сталося ускладнення перебігу захворювання (перекручування ніжки, відійшли кісти в черевну порожнину, розрив яєчника) клінічна картина виражається наступним чином:
- відбувається інтоксикація організму;
- може з’являтися нудота і блювота;
- з’являються сильні болі при кісті жовтого тіла, вони носять пронизливий, переймоподібний характер;
- зникають перистальтичні шуми, порушується стілець, гази затримуються в організмі;
- спостерігається рефлекторне напруження живота.
Розрив кісти жовтого тіла яєчника можливий при інтенсивному статевому акті. При цьому жінка відчуває пронизує (кинджальну) біль в низу живота, що вимушує миттєво прийняти зігнуте положення. Часто стан супроводжується нудотою, блювотою, запамороченням, слабкістю, холодним потом, непритомним станом. Температура тіла, при цьому зберігається нормальною. [Adsense2]
Симптоми кісти яєчника з наступним крововиливом
При появі геморагічної патології у пацієнтки виникає характерна симптоматика:
- порушення менструального циклу, рясна менструація. У період між місячними кровотечами з’являються виділення, що мажуть темно-коричневого кольору;
- в період з 11 по 23 день після місячних раптово з’являються виражені тягнуть больові відчуття збоку або внизу живота. Характерна іррадіація болю в ногу або задній прохід;
- помилкові позиви на випорожнення кишечника і часте сечовипускання;
- печіння в ділянці живота;
- тяжкість в надлобковій області.
Ці симптоми кісти характерні патологічної реакції.
діагностика
Ознаки кісти – привід пройти обстеження для підтвердження діагнозу. Завдяки гінекологічного дослідження лікар може виявити збоку від матки або позаду неї туге еластичне новоутворення, яке виглядає як капсула. Під час ехоскопіі при наявності кісти гінеколог спостерігає сферу діаметром 4-8 см з однорідною структурою і чіткими контурами. Іноді кістозна порожнина заповнена дрібнодисперсного рідиною.
Безпомилково визначити захворювання здатне динамічне УЗД на жовте тіло. Його проводять протягом першої фази менструального циклу. Крім цього, жінка проходить тест на вагітність. Динамічну лапароскопію проводять тоді, коли складно відрізнити лютеиновую кісту від аналогічних утворень (наприклад, від кістом яєчника або текалютеіновие кіст).
діагностичні заходи
Для виявлення освіти кісти жовтого тіла слід пройти етапи лабораторної та інструментальної діагностики. Для цього жінці призначаються наступні обстеження:
- опитування пацієнтки – визначення регулярності і характеру менструального циклу, можливих абортів і викиднів, методу контрацепції;
- гінекологічний огляд – оцінка стану внутрішніх статевих органів, вагінальних виділень, розміру і хворобливості яєчників;
- мазок з уретри і піхви – необхідний для дослідження мікрофлори, виявлення інфекційних мікроорганізмів;
- УЗД – детальний огляд внутрішніх статевих органів, визначення розмірів освіти і його типу;
- лапароскопія – малоінвазивний вид діагностичного хірургічного втручання, найчастіше необхідний при підозрі на її розрив або перекрут;
- аналізи крові на дослідження гормонального фону – призначаються при підозрі на порушення функцій ендокринних органів.
При виявленні затримки місячних перед зверненням до фахівця потрібно зробити тест на вагітність – настало зачаття нерідко виявляється схожими симптомами.
Відмінність кісти жовтого тіла від інших станів організму
Без допомоги фахівця відрізнити кісту жовтого тіла від інших захворювань і станів неможливо. Для цього слід пройти хоча б один з методів діагностики – УЗД органів малого таза. Це дослідження вважається найбільш інформативним і допоможе диференціювати патологію з іншими захворюваннями і можливою вагітністю.
ускладнення
Кіста несе загрозу життю і здоров’ю в таких випадках:
- Серйозним ускладненням при цьому є розрив кісти жовтого тіла яєчника і як наслідок геморагічний шок. Його симптоми – блідість шкіри, різке зниження тиску, синюшність губ, сплутаність свідомості – вимагають термінової реанімації.
- Статевий контакт або фізичне навантаження, наприклад, підйом вантажів, можуть привести до розриву кровоносних судин і крововиливу в порожнину кісти.
- Якщо відбувається перекрут ніжки жовтого тіла, то тканини кісти відмирають, розвивається запалення, що приводить до стану «гострого живота» (раптово виниклі сильні болі). Лікування – невідкладне хірургічне.
Кіста, що виникає з жовтого тіла, що не перероджується в рак, і при мимовільному її розсмоктування, своєчасності консервативної терапії або оперативного видалення прогноз сприятливий.
[Adsen]
Класифікація
розрізняють:
- за будовою: однокамерні, багатокамерні освіти (рідко);
- за місцем локалізації: справа наліво, що утворюються зліва.
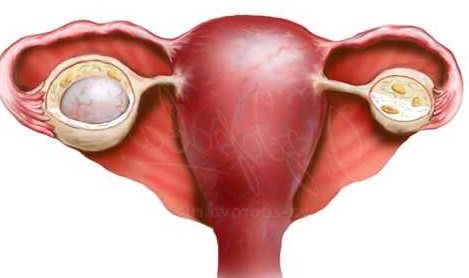
Лютеїнові кісти утворюються як в лівому яєчнику, так і в правому. У 98% випадків порожнинна структура виникає з одного боку. Але, якщо з’являються два зрілих фолікула в обох статевих залозах, що відбувається дуже рідко, то лютеиновая кістозна капсула може з’явитися з двох сторін.
Кіста жовтого тіла лівого яєчника з розвитку і симптоматиці не відрізняється від освіти праворуч. Але кістозний вузол правого яєчника виявляється частіше, завдяки більш активному кровопостачанню статевої залози з великої артерії праворуч.
Як лікувати кісту жовтого тіла?
Жінкам з малими розмірами кісти жовтого тіла або кістою, що протікає безсимптомно, показано трьох місячне спостереження у гінеколога, УЗД контроль. Процес розсмоктування відбувається більш швидко, якщо використовувати такі види консервативної терапії:
На підставі аналізів, анамнезу і скарг пацієнтки, з’ясовуються причини запального процесу або гормонального збою у жінки. Потім призначається відповідне протизапальне лікування, підбираються гормональні контрацептиви, а також призначають розсмоктуючу бальнеотерапію – зрошення, ванни з лікувальними травами, а також лазеротерапію, електрофорез, магнітолазерної терапії (виключені будь-які теплові фізіопроцедури).
Гормональна терапія призначається тільки при відсутності будь-б то не було ускладнень (нагноєння кісти), в цих випадках лікування кісти жовтого тіла тільки одне – лапароскопія кісти яєчника. Крім цього, призначається вітамінотерапія, жінкам з надмірною вагою рекомендують лікувальну фізкультуру і дієту. Під час консервативного лікування жінці слід уникати будь-яких фізичних навантажень, обмежити статеву активність, а також не припустимо тепловий вплив в області низу живота, це може викликати зростання або розрив кісти жовтого тіла:
- Ніякої герудотерапії;
- Фізіотерапії з прогріванням;
- Виключені грязьові процедури, водоростеві та інші обгортання, вони надають і небезпечне прогріває, і здавлює дію;
- Виключено відвідування саун, лазень, а також не можна засмагати і краще взагалі уникати прямих сонячних променів.
Кіста жовтого тіла, що не регресує через 4 – 6 тижнів при консервативному лікуванні підлягає хірургічному видаленню. Операція проводиться за допомогою лапароскопії. При будь-якому вибраному методі видалення кісти хірург прагне зберегти яєчник. Найчастіше кіста жовтого тіла ліквідується двома способами:
- Видалення тільки самої кісти зі збереженням здорової яєчникової тканини. Проводиться вилущування кісти з яєчника разом з капсулою і подальше ушивання утворилася порожнини. Після загоєння післяопераційних розрізів яєчник відновлює свою цілісність і функцію.
- Резекція яєчника. Якщо навколо кісти є нездорова тканину, кісту вирізують разом з нею у вигляді клина. Здорової тканини в яєчнику після такого втручання залишається менше, а значить – менше фолікулів. Функція яєчника може бути відновлена частково.
Самостійне лікування при кістах жовтого тіла неприпустимо, тому що може привести до розвитку ускладнень і спровокувати розрив кісти яєчника. Всупереч помилковій думці пацієнток про цілющі властивості «прогрівання», будь-які надмірні теплові процедури при кістах яєчника небезпечні. Під час подібних лікувальних заходів відбувається посилення кровотоку і розширення кровоносних судин в зоні кісти, а це може призвести до набряку, збільшення ексудації в кістозну порожнину і подальшого розриву оболонки кісти.
Самостійний прийом навмання обраних антибіотиків усунути кісту не допоможе, але здатний організувати дисбактеріоз. Найшвидший і простий спосіб ліквідувати кісту може вибрати тільки лікар. [Adsense3]
лікування
Спочатку лікування зводиться до простого спостереження за кістою протягом двох-чотирьох циклів, так як вона здатна розсмоктатися сама по собі без медикаментозного втручання.
Медикаментозне лікування
Якщо кіста продовжує рости, то гінеколог приймає рішення про початок медикаментозного лікування. Лікар може призначити:
- прогестеронсодержащіе препарати (Дюфастон і інші) – заповнюють недолік прогестерону в організмі, гальмують функціонування і зростання кісти жовтого тіла, в результаті чого вона зникає;
- гормональну терапію (комбіновану оральну контрацепцію) – дозволяє нормалізувати рівень гормонів і попередити утворення нових кіст;
- нестероїдні протизапальні препарати (Диклофенак та ін.) – полегшують хворобливі симптоми і усувають запальні процеси.
фізіотерапія
Важко визначити ефективність лікування кісти жовтого тіла фізіотерапевтичними методами, але вони мають місце в лікарській практиці.
У физиолечения використовують:
- електрофорез;
- фонофорез;
- магнітотерапію;
- иглорефлексотерапию;
- радонові ванни.
Хірургічне втручання
Оперують тоді, коли медикаментозна терапія не зробила належного ефекту, а також при ускладненому перебігу (розрив кісти, перекрут ніжки, розрив яєчника), при якому потрібне екстрене втручання.
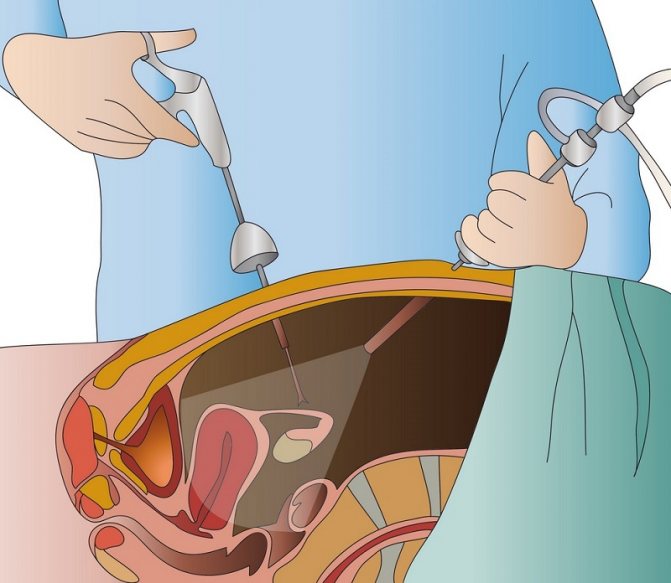
При лапароскопічної операції доступ здійснюється через невеликі розрізи в животі
Операцію проводять методом лапароскопії або лапаротомії через невеликі розрізи в животі. Як правило, виробляють вилущування кісти зі збереженням яєчника. Але у важких випадках крім кісти можуть видалити і придатки.
Народні засоби
Особливих надій на засоби народної медицини покладати не варто і вже тим більше думати, що ними можна повністю замінити традиційне лікування. Потрібно пам’ятати, що це тільки доповнення до існуючої терапії. Ось деякі популярні рецепти:
- Кожен день на ніч ставити компрес на низ живота з 10% розчином кухонної солі.
- Щодня натщесерце приймати по 30 г настою чаги (змішати з розрахунку 1 частина чаги на 5 частин води, підігріти до 50 градусів і дати настоятися протягом 48 годин, потім процідити). Курс становить 2-3 місяці.
- У 500 мл води насипати 100 г шкаралупи від кедрових горішків, кип’ятити годину. Приймати по третині склянки 3 рази на день перед їжею.
Перед застосуванням того чи іншого рецепту обов’язково проконсультуйтеся зі своїм лікуючим лікарем! Можуть бути протипоказання.
Нетрадиційні засоби, що використовуються при лікуванні кісти жовтого тіла – галерея

Шкаралупа кедрових горіхів для приготування відвару

настій чаги

Сіль кухонна для комперессіі
профілактика
Попередити формування функціональної кісти яєчника можна за допомогою своєчасного і адекватного лікування запальних процесів в органах репродуктивної системи. Також важливо підтримувати гормональний фон в оптимальному стані, коректуючи його в разі потреби.
Загальні принципи профілактики, спрямовані на попередження появи освіти і виникнення ускладнень кісти жовтого тіла, полягають в зниженні інтенсивності фізичних навантажень, загальне оздоровлення організму, підтримці імунного захисту і нормалізації гормонального фону майбутньої мами.
Отже, під час вагітності рекомендується:
- повноцінно харчуватися, не вдаватися до дієт і голодувань, пити в достатній кількості чисту воду;
- уникати теплових впливів на область живота, наприклад, різних обгортань, фізіопроцедур, відвідування сауни, лазні, солярію;
- виключити інтенсивні фізичні навантаження, особливо в області черевної стінки і корпусу тіла;
- максимально обмежити стреси і психоемоційні навантаження.
Якщо жінка відчуває неприємні відчуття в низу живота і підозрює, що у неї болить кіста жовтого тіла, при вагітності, як і в звичайному стані, необхідно терміново проконсультуватися з лікарем. Не зайвим буде відвідати кабінет УЗД-діагностики для виключення можливих ускладнень.
методи лікування
При виявленні кісти невеликого розміру терапія не призначається. Для контролю її розвитку потрібне постійне проведення діагностики. При регулярному її виникненні або великих розмірах освіти потрібно призначення комплексу процедур. Лікування кісти жовтого тіла яєчника включає в себе прийом медикаментів, відвідування сеансів фізіотерапії, використання народних коштів.
препарати
Для усунення патології необхідне призначення гормональних препаратів і засобів, що полегшують самопочуття пацієнтки. Для цього використовуються такі засоби:
- прогестеронсодержащіе препарати – підтримують протягом другої фази циклу, їх скасування провокує початок менструальної кровотечі;
- оральні контрацептиви – в період їх прийому яєчники припиняють функціонування, а відміна засобів провокує посилене початок їх роботи і підвищує шанс вагітності;
- знеболюючі – знімають больовий синдром, усувають дискомфорт внизу живота;
- протизапальні – необхідні при наявності запальних процесів в статевих органах.
Призначення гормональних препаратів і оральних контрацептивів здійснюється строго за результатами аналізів на гормони.
фізіопроцедури
З їх допомогою поліпшується місцевий кровообіг, запобігає формування спайок, зменшується розмір освіти. Фізіотерапія проводиться курсом в 5-15 процедур.
Перед призначенням даного виду лікування кісти жовтого тіла яєчника лікар оцінює всі можливі протипоказання – деякі види такої терапії заборонені при перебігу запальних процесів, вагітності та ін.
Види фізіотерапії від лютеїнової кісти:
- магнітотерапія;
- фонофорез;
- ультразвук;
- голковколювання;
- грязелікування.
При виникненні побічних ефектів від лікування або посиленні симптомів патології відвідування процедур слід припинити.
Оперативне втручання
Проводиться за відсутності ефективності інших методів лікування. Операція показана в наступних випадках:
- безперервне зростання кісти;
- великі розміри освіти;
- ризик перекрута або розриву;
- наявність інших утворень на яєчнику або супутніх гінекологічних захворювань, що ускладнюють перебіг кісти.
Хто перебуває в зоні ризику
Можна точно сказати, що ймовірність розвитку функціонального новоутворення яєчника є у будь-якої жінки репродуктивного віку. Тому всім дівчатам рекомендується уважно ставитися до стану свого здоров’я, уникати впливу на організм провокуючих чинників.
Можна виділити кілька груп жінок, ризик виникнення патології у яких підвищений. Сюди відносяться:
- пацієнтки з ранньої менопаузою;
- всі жінки старше 40 років;
- пацієнтки, з нерегулярним статевим життям протягом тривалого періоду часу;
- жінки з періодичними кровотечами, не пов’язаними з менструальним циклом;
- ніколи не народжували і не були вагітними жінки;
- пацієнтки з дисфункцією яєчників.
Навіть тим дівчатам і жінкам, які не належать до зазначених вище груп, не варто забувати про те, що завжди є ймовірність утворення функціональної кісти. Тому регулярними оглядами у лікаря-гінеколога не слід нехтувати нікому.
Фази менструального циклу в нормі
Весь менструальний цикл складається з трьох фаз:
- I фаза – фолікулярна;
- II – овуляторная;
- III – лютеиновая.
У I фазу, що триває в середньому два тижні, в яєчнику відбувається дозрівання яйцеклітини, що знаходиться в фолікулі. Зрілий фолікул являє собою соединительнотканную капсулу діаметром близько 18-25 мм, заповнену фолікулярною рідиною (Грааф бульбашка). До внутрішньої сторони капсули прилягає зернистий шар, що складається з гранульозних клітин. Один його ділянку потовщений (яйценосний горбок). У цьому місці прикріплена яйцеклітина.
У міру дозрівання граафова бульбашки фолікулярна рідина поступово накопичується. По досягненню його зрілості надлишок рідини розриває капсулу (овуляція), яйцеклітина виходить з яєчника в черевну порожнину, де захоплюється ворсинами маткової труби і по ній переміщається в порожнину матки. Тривалість овуляторной фази становить близько 24 годин.
З цього моменту починається так звана лютеиновая фаза менструального циклу тривалістю в середньому 14 днів. Вона полягає в тому, що на місці яйценосного горбка з гранульозних клітин починається формування лютеїнової (жовтого) тіла, яке закінчується до сьомого дня після овуляції. Жовте тіло являє собою залозу, яка виробляє і продукує прогестерон (гормон вагітності) і в незначній кількості естрогени.
Завдяки цьому запобігається дозрівання нової яйцеклітини, відбувається підготовка ендометрію до імплантації вже заплідненої яйцеклітини і створюються необхідні умови для збереження вагітності. Якщо вона не настає, то лютеиновая фаза закінчується відшаруванням верхнього шару ендометрія і настанням менструації, а жовте тіло протягом двох менструальних циклів має зворотний розвиток (регресу) до білого тіла. Такий процес в жіночому організмі носить систематичний циклічний характер. Він повторюється щомісяця від моменту настання статевого дозрівання до періоду менопаузи.
Якщо настає вагітність, активність лютеїнової залози зберігається 10-12 тижнів. Протягом цього терміну формується плацента, яка починає самостійно продукувати естрогени і прогестерон. Поступово функції жовтого тіла переходять до остаточно сформованої плаценті, а перше піддається регресу.
Регуляція всього менструального циклу здійснюється за допомогою нейро-ендокринної системи. Існує зворотний зв’язок між яєчниками і відділами головного мозку, зокрема, гіпоталамусом і гіпофізом. Гіпоталамус, пов’язаний з корою головного мозку, вегетативною нервовою системою і з усіма ендокринними органами, в імпульсному режимі постійно виробляє гонадоліберину, або гонадотропи-рилізинг -гормон (ГнРГ), що стимулює синтез і продукцію клітинами передньої долі гіпофіза гонадотропних гормонів – фолікуллостімулірующего (ФСГ) і лютеїнізуючого (ЛГ).
Зворотній зв’язок з гіпофізом, що запобігає недолік або надлишок його гормонів, здійснюється за допомогою ингибина, що виділяється яєчниками при достатній кількості статевих гормонів в крові. Крім того, на гормональну функцію яєчників впливають щитовидна залоза і наднирники.
Причини виникнення функціональних кіст
Якщо з яких-небудь причин відбувається порушення овуляції, фолікулярна рідина продовжує накопичуватися, і фолікул збільшується в розмірах. Це і є фолікулярна кіста. Якщо не регресує жовте тіло, а навпаки, воно продовжує рости, це призводить до формування лютеїнової кісти, в порожнину якої можуть відбуватися крововиливи.

Такі освіти вважаються кістами, якщо їх розмір – 25-30 мм. У багатьох жінок протягом усього життя вони утворюються неодноразово і зачаття не заважають. Під час вагітності вони виникають дуже рідко. Крім того, функціональна кіста яєчника і вагітність можуть співіснувати, якщо перша має малі розміри. Найчастіше до 16-20-му тижні вагітності відбувається повний регрес кісти. Факторами ризику її освіти можуть бути:
- Стресові стани, психічне і фізичне перевтома і гострі інфекційні захворювання, зміна кліматичних умов і нейроинфекция. Все це може бути причиною порушення нормальної функції вегетативної нервової системи і стимуляції функції гіпофіза або гіпоталамуса.
- Гормональні порушення (пухлина в області гіпоталамуса, гіпофіза, порушення функції щитовидної залози – гіпер- або гіпотиреоз, пухлина кори надниркових залоз).
- Надлишкова маса тіла і метаболічний синдром: жирова тканина в даний час вважається ще одним гормональним органом, що продукує естрогени.
- Порушення харчування при застосуванні агресивних дієт для зниження ваги тіла.
- Прийом глюкокортикоїдних препаратів або препаратів екстреної контрацепції, які містять високі дози естрагенів або гестагенів.
- Засоби, що застосовуються для підготовки до екстракорпорального запліднення або для посиленої стимуляції овуляції при безплідді.
- Запальні захворювання органів малого тазу, особливо яєчників, і розлад обмінних процесів в останніх.
- Зовнішній (за межами матки) функціонує ендометріоз статевих органів, що призводить до порушення складу рідини та активації протизапальних цитокінів в порожнині малого тазу.
- Аборти, наслідком яких є гормональні порушення і запальні процеси.
- Порушення кровообігу в органах малого тазу і відтоку від них лімфи.
- Резекція яєчника або одностороння оваріектомія (видалення одного з яєчників).
- Спайковий процес у малому тазі як результат запальних захворювань або хірургічних втручань.
Які методи діагностики існують для визначення патології
Своєчасна діагностика при менструальному циклі допоможе уникнути операції. У сучасній гінекології для виявлення геморагічних вузлів застосовують такі методи діагностики:
- огляд гінеколога. При пальпації нижній частині живота фахівець виявляє напруженість черевної стінки. Збільшення обсягу статевої залози. При огляді лікарем пацієнтка буде відчувати біль;
- УЗД. Допомагає визначити щільність і розмір вмісту кісти. Якщо є свіжа кров, структура не буде відображати ультразвук. Ехогенності свідчить про високої щільності. Це говорить про наявність в кісті згорнулися кров’яних згустків;
- МРТ. Метод, який призначений для визначення виду патологічного утворення і ступеня крововиливу;
- лапароскопія. Застосовується рідко, найчастіше веде до оперативного втручання.
При діагнозі кісти, виявленої в ході діагностичних заходів, лікуючий лікар визначить метод лікування.