Тунельний синдром (зап’ястного каналу): причини, симптоми і лікування
Спочатку ви можете помітити епізодичні поколювання або оніміння в пальцях. Згодом симптоми можуть погіршитися, тривати довше або навіть розбудити вас вночі. В кінцевому рахунку біль і оніміння можуть заважати взяти руками вилку, ручку або інші предмети.
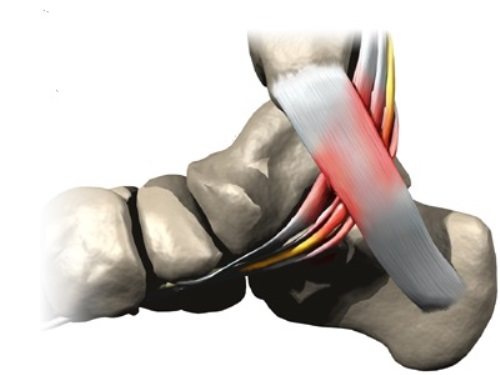
Якщо у вас є ці симптоми, це може бути синдром зап’ястного каналу або тунельний синдром. Захворювання виникає, коли серединний нерв, що проходить через зап’ястний тунель, стискається зв’язкою, що перетинає його.
У зап’ясті нерви і сухожилля проходять через простір – зап’ястний канал. Оскільки зап’ястний тунель вузький, головний нерв (серединний нерв), що проходить через це вузький простір, дратується або стискається.
Симптоми при синдромі зап’ястного каналу
“Оніміння і поколювання в великому, вказівному, середньому і безіменному пальцях », – зазначає доктор Тамара Розенталь, доцент кафедри ортопедичної хірургії в Гарвардській медичній школі. Мізинець, як правило, не вражений, тому що його обслуговує інший нерв.
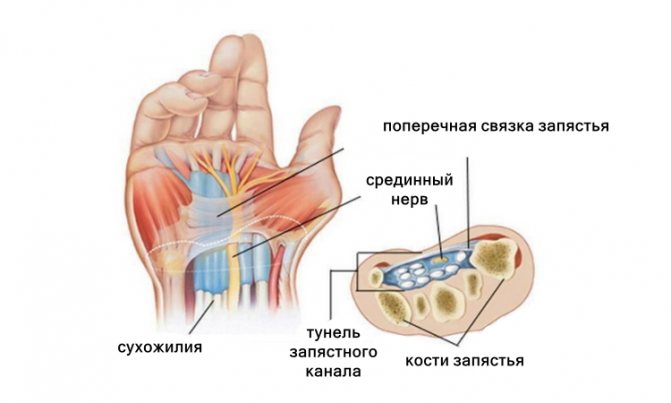
Загальне уявлення

діагностика
На першій лінії діагностики при оніміння пальців рук в нашій клініці коштує електронейроміографія, особливо це актуально для синдрому зап’ястного каналу. Для постановки діагнозу необхідне поєднання характерних клінічних ознак і відхилення від норми, знайдені при електронейроміографія. Також електрофізіологічне тестування дозволяє виключити інші неврологічні проблеми (наприклад, в шийному відділі хребта). При цьому дослідженні можна оцінити тяжкість ураження нерва, що допомагає у виборі подальшої тактики лікування і визначає прогноз захворювання. Ультразвукове дослідження може виявити об’ємні утворення, які надають тиск на нерв.
МРТ при тунельному синдромі призначається виключно для передопераційного планування зі значним ушкодженні суглоба або при новоутвореннях.
лікування
Є дані про користь аеробних вправ і контролі маси тіла при карпальному синдромі. Велосипед або велотренажер – це не кращий варіант вправ, так як при цьому руки відчувають постійну напругу.
Використання фізіотерапії, наприклад ультразвуку, може дати тимчасове полегшення.
Багато людей з початком синдромом (за даними ЕНМГ) зазвичай добре реагують на використання нічний шини для нейтрального положення кисті під час сну (мінімум три тижні).
Ін’єкція (блокада) з глюкокортикоїдами, наприклад з Дипроспаном, показує хороші результати, якщо більш консервативні кошти не працюють.
Пацієнти, яким не допомагають консервативні методи, або ті, хто спочатку прийшов з важким ступенем захворювання, направляються для оперативного лікування.
Операція при синдромі зап’ястного каналу (СЗК) полягає в розтині долонної зв’язки, яка здавлює серединний нерв. Імовірність успіху досить велика (більше 90%), а ризик ускладнень мінімальний. Рецидив після повного розсічення долонній зв’язки кисті трапляється вкрай рідко. Успіх операції для пацієнтів з нормальними даними електронейроміографія менш імовірний.
Припинити дію патогенного фактора. іммобілізація
Перше, що потрібно зробити – припинити фізичний вплив в області поразки. Тому необхідна іммобілізація в області поразки. Останнім часом в нашій країні з’явилися спеціальні пристосування – ортези, бандажі, лангети, що дозволяють домогтися іммобілізації саме в зоні пошкодження. При цьому вони дуже зручні у використанні, їх можна дуже легко одягати, знімати, що дозволяє пацієнтові зберігати свою соціальну активність (рис. 1).
За кордоном ці кошти широко і успішно використовуються. З’явилися дослідження ефективності шинування, переконливо показали, що вона цілком порівнянна з ефективністю ін’єкцій гормонів і хірургічних операцій. У нашій країні ці пристосування вже застосовують травматологи; в неврологічну практику вони впроваджені поки явно недостатньо.
Причини і патофізіологія процесу
До винаходу електронейрофізіологіческіх досліджень в 1940-х оніміння пальців частіше пов’язували зі здавленням плечового сплетіння шийними ребрами або іншими структурами в передній частині шийного відділу хребта. Зараз ми достовірно знаємо, що серединний нерв здавлюється в нерозтяжна жорсткому запястном каналі, відбувається демиелинизация (пошкодження оболонки нервового закінчення), а потім і пошкодження самого аксона. Спочатку пошкоджуються чутливі волокна, рухові пізніше. Остаточний механізм пошкодження – це ще предмет для обговорення. На даний момент вважається, що основна проблема – це підвищений тиск усередині зап’ястного каналу. Це тиск блокує венозний відтік, набряк наростає і відбувається ще більш сильне здавлення, що в результаті призводить до ішемії (недостатності кровопостачання) нерва. Ризик виникнення може бути пов’язаний з багатьма факторами: генетичними, медичними, соціальними, професійними і демографічними. Різні поєднання цих факторів ризику і призводять до розвитку тунельного синдрому зап’ястя, однак з упевненістю назвати просту і ясну причину ми на даний момент не можемо.
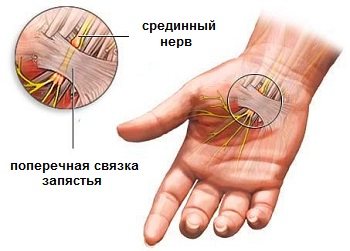
Синдром круглого пронатора (синдром Сейфарт)
Обмеження серединного нерва в проксимальної частини передпліччя між пучками круглого пронатора називають пронаторной синдромом. Цей синдром зазвичай починає проявлятися після значної м’язової навантаження протягом багатьох годин за участю пронатора і згинача пальців. Такі види діяльності часто зустрічаються у музикантів (піаністів, скрипалів, флейтистів і особливо часто – у гітаристів), стоматологів, спортсменів [Жулев Н.М., 2005].
Велике значення в розвитку синдрому круглого пронатора має тривалий здавлення тканини. Це може відбуватися, наприклад, під час глибокого сну при тривалому положенні голови молодят на передпліччі або плечі партнера. В цьому випадку компремируется серединний нерв в табакерці пронатора, або стискається променевої нерв в спіральному каналі при розташуванні голови партнера на зовнішній поверхні плеча (см.
Синдром круглого пронатора іноді виникає і у годуючих матерів. У них компресія нерва в області круглого пронатора відбувається тоді, коли голівка дитини лежить на передпліччі, його годують грудьми, заколисують і сплячого надовго залишають в такій позиції.
Епідеміологія
частота захворювання
Найбільш точна статистика є по Сполученим Штатам Америки, там реєструється близько 1-3 нових випадки захворювання на 1000 осіб на рік. В середньому близько 50 чоловік з 1000 страждають синдромом зап’ястного каналу.
Є деякий недолік міжнародної статистики в цьому питанні, однак поширеність синдрому в розвинених країнах схожа з США, наприклад, в Голландії реєструється близько 2,5 нових випадків на рік, а в Великобританії близько 70-160 з тисячі чоловік коли-небудь зверталися за допомогою. Про карпальному синдромі практично не чули в країнах, що розвиваються, наприклад, серед корінного населення ПАР.
Смертність / загроза здоров’я
Захворювання не смертельно небезпечне і не може привести до фатального результату, проте може призводити до серйозних незворотних порушень функції кисті, якщо не було проведено коректне лікування.
Найчастіше виникає у білих людей європеоїдної раси.
Вважається, що жінки хворіють на синдром карпального каналу в три рази частіше, ніж чоловіки.
Пік виникнення припадає на 45-60 років. Тільки 10% пацієнтів з цим діагнозом молодше 31 року.
симптоми захворювання
Найчастіше історія і скарги захворювання руки важливіше, ніж дані обстеження при діагностиці тунельного синдрому кисті.

Оніміння та поколювання
Найчастіше люди скаржаться на те, що у них з рук випадають предмети, руки стають “ватяними” і “слабкими”, голки і мурашки можуть стати частими гостями в пальцях.
Ознаки синдрому зап’ястного каналу проявляються при певній роботі або активності:
- за кермом;
- при читанні книги / газети;
- при роботі за комп’ютером;
- під час писання чи малювання.
Вночі неприємні відчуття змушують прокинутися і струснути пензлем. Деякі відзначають, що їм треба походити, опустити руку в холодну / гарячу воду. Двосторонній тунельний синдром зустрічається досить часто, при цьому домінантна рука зазвичай страждає раніше і сильніше, ніж інша.
локалізація
Скарги повинні бути зосереджені на долонній поверхні зап’ястя і кисті в 1-2-3 і пів на четверту пальцях, це зона іннервація серединного нерва. Оніміння мізинця, тилу кисті – це зона відповідальності інших нервів, і не характерно для синдрому карпального каналу. Дивно, що багато пацієнтів не можуть локалізувати свої симптоми і скаржаться на оніміння / слабкість у всій руці, що не виключає даний діагноз.
біль
Порушення чутливості може супроводжуватися пекучим болем в долоні, яка часто поширюється в пальці або по передпліччя, іноді до ліктя.
Біль в область надвиростків ліктя і вище в плечі або в шиї змушує задуматися про інші проблеми опорно-рухового апарату, з якими тунельний синдром може поєднуватися. Виявлення причин цих болів вимагає більш детальної діагностики.
Ознаки, пов’язані з вегетативною нервовою системою
Нерідко пацієнти скаржаться на всю руку: відчуття розпирання, набряклості кисті і пальців, рука може мерзнути або, навпаки, відчуватися гарячої. Багато реагують на навколишнє температуру, погано переносять холод. Іноді помічають зміна кольору шкіри. У рідкісних випадках з’являються скарги на зміну потовиділення на долоні. Все це пов’язано з порушенням парасимпатичної іннервації, оскільки серединний нерв містить чималу кількість вегетативних нервових волокон.
Слабкість, порушення координації
Зниження сили в руці, особливо при захопленнях з використанням великого пальця часто супроводжує захворювання. Це може бути пов’язано з втратою чутливого відповіді або болем. Об’єктивно слабкість довгого згинача першого пальця і глибокого згинача другого пальця відбувається при здавленні серединного нерва вище рівня зап’ястного каналу. При огляді доктор допоможе виявити рівень компресії і підібрати необхідне для вас лікування.
Діагностика тунельного синдрому
Іноді больові відчуття можуть бути викликані втомою зап’ястя, але якщо біль не проходить довгий час, а пальці терпнуть, то потрібно обов’язково проконсультуватися у невропатолога. У запущених стадіях патології значно ускладнюється самообслуговування, так як руки не в змозі виконувати дрібну роботу. Деякі пацієнти не можуть читати газету, тримаючи її в руках або вхопитися за поручень в транспорті, зав’язувати шнурки, писати, готувати їжу.
Діагностувати хворобу самостійно можна за допомогою простої маніпуляції: спробуйте доторкнутися подушечкою великого пальця до інших. Ця хвороба запускає атрофічні процеси м’язів, тому запускати лікування не можна.
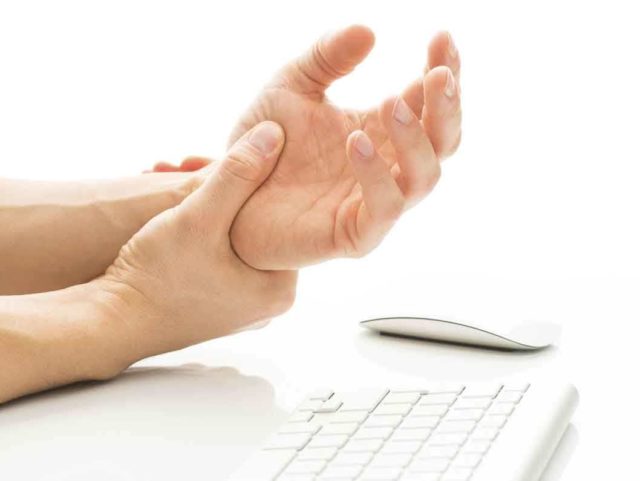
Діагностичним визначенням синдрому займається, як правило, лікар-невропатолог
Що можна знайти при огляді?
Клінічний огляд дуже важливий для виключення іншої патології опорно-рухового апарату або нервової системи. Також при огляді можна виявити характерні ознаки захворювання для складання подальшого плану обстеження.
Тести на чутливість
Зміни чутливості можуть відзначатися по долонній поверхні 1-2-3 пальців і по променевої поверхні четвертого пальця. Існує тест Semmes-Weinstein, двоточковий дискримінаційний. Найчастіше в практиці використовується тест з уколом.
Оцінка чутливості підтверджує, що зони поза іннервації серединного нерва в нормі.
Тести на силу
Ослаблення або випадання функції наступних м’язів: 1-2 червоподібний, що протиставляє перший палець, короткого згинача і короткою відводить перший палець, вказують на ушкодження моторних волокон серединного нерва дистальніше зап’ястного каналу.
спеціальні тести
Не існує 100% впевнених клінічних тестів для підтвердження тунельного синдрому, оцінюється їх комбінація.
- Симптом Тінеля. Акуратне постукування над зап’ястним каналом викликає простріли в пальці. Це найчастіший симптом в повсякденній практиці, незважаючи на його низьку чутливість і специфічність.
- Симптом Фалена. Поколювання / оніміння з’являється в пальцях при згинанні зап’ястя протягом 1 хвилини. Чутливість цього тесту 80%, специфічність трохи нижче.
- Тест з тиском на зап’ясті. При натисканні на область зап’ястя великим пальцем протягом 30 секунд з’являються / посилюються симптоми, характерні для здавлення нерва. Чутливість 89%, специфічність 96%.
- Пальпація. Навколишні зап’ясті м’які тканини пальпуються на предмет новоутворень або інших механічних причин для здавлення нерва. Чутливість досягає 90%, специфічність 75% і більше.
- Вимірювання для виключення “квадратного зап’ястя”. Якщо товщина зап’ястя по відношенню до його ширині має пропорцію більше 0,7, то ймовірність розвитку тунельного синдрому становить близько 70%.
загальні поради

- Використання дужки для утримання зап’ясть в нейтральному положенні допомагає впоратися з цим синдромом.
- Спробуйте змінити простір вашого робочого столу, щоб уникнути незручних позицій.
- Якщо характер вашої роботи вимагає від вас багаторазового згинання зап’ясть, а також робіть перерви.
причини
З самого початку варто згадати, що тунельний синдром може бути асоційований з різними факторами. З одного боку, можна відзначити, що симптоми сильніше виражені після або під час навантаження на кисть, з іншого боку, не можна стверджувати, що навантаження на руку є причиною або викликає захворювання. Асоціюється не означає є причиною.

Демографія:
- похилий вік
- Жіноча стать
- Підвищений індекс маси тіла, особливо після швидкого набору ваги
- “Квадратна” форма зап’ястя
- Брахіморфний тип будови тіла (короткі руки, короткі ноги)
- домінантна рука
- Біла європеоїдна раса
Багато факторів передаються у спадок ( “квадратне” зап’ясті, товста ладонная зв’язка, тип будови тіла). Також асоційовані з синдромом карпального каналу стану мають спадкову схильність (діабет, хвороби щитовидної залози, нефропатії, нейропатії).
Захворювання / медичні проблеми:
- Переломи дистального відділу променевої кістки
- Гостра травма зап’ястя (різке згинання / розгинання)
- Новоутворення, пошкодження, що займають місце в зап’ястному каналі (теносіновіт згиначів, гігроми, гематоми, аневризми, аномальні м’язи, різні пухлини, набряки)
- діабет
- Розлади щитовидної залози (зазвичай мікседема)
- Ревматоїдний артрит та інші запальні захворювання лучезапястного суглоба
- недавня менопауза
- гемодіаліз
- акромегалія
- амілоїдоз
Синдром зап’ястного каналу в результаті специфічної навантаження на руку:
- Тривалий силовий хват
- Тривале знаходження в крайньому незручному положенні
- Багаторазове повторення однакових рухів
- При тривалій роботі з мишею і клавіатурою
- Надмірна вібрація / холоду
Інші фактори розвитку:
- Недолік аеробного навантаження
- Вагітність і годування груддю
- Використання милиць / ходунків / тростини
Інструментальна / лабораторна діагностика
лабораторні тести
Не існує аналізів крові для діагностики кистьового тунельного синдрому, однак вони можуть бути призначені для виявлення супутньої патології (наприклад, діабету або ревматоїдного артриту).
Променева діагностика
У рутинній практиці променева діагностика не використовується.
МРТ області зап’ястя може бути корисна в передопераційної підготовки для ідентифікації причин механічного здавлення серединного нерва. Зміни МР-сигналу можуть відзначатися при хронічному здавленні нерва, однак вони поки не мають практичного значення для визначення тактики лікування захворювання.
Багато фахівців зараз використовують УЗД на додаток до електрофізіологічних методів дослідження. УЗД може виявити патологічні процеси, які займають місце в зап’ястному каналі, підтвердити зміни в серединному нерві (збільшення площі поперечного перерізу), які реально допомагають в діагностиці.
Електронейрофізіологіческіе дослідження
Електронейроміографія – це діагностичний інструмент першої лінії для синдрому зап’ястного каналу. Відхилення, знайдені на ЕНМГ в поєднанні зі специфічними симптомами і тестами – ключ до правильного діагнозу. Також електронейроміографія дозволяє виключити інші неврологічні порушення.
Електрофізіологічні дослідження також можуть визначити ступінь пошкодження нерва, що є об’єктивним критерієм для прогнозу.
Тунельний синдром зазвичай поділяють на легкий, середній і важкий. Залежно від лабораторії межі значень для цих груп можуть відрізнятися. В цілому пацієнти з ізольованими чутливими порушеннями відносяться до легкої групі, а в разі приєднання моторної дисфункції переходять в середню групу. Підтвердження пошкодження аксона (виражене зниження або відсутність сенсорного / моторного відповіді дистальніше зап’ястного каналу) свідчать про важкий ступені захворювання.
Відстеження динаміки при виконанні ЕНМГ допомагає визначити подальший підхід до захворювання.
Інші кількісні тести, такі як термографія або віброметр, менш інформативні в порівнянні з ЕНМГ і не рекомендовані для практичного застосування.
лікування
фізична терапія
Оскільки доведено, що синдром зап’ястного каналу пов’язаний з ожирінням і низьким рівнем рухливості, то виправлення цих факторів сприяє поліпшенню стану. Велотренажер, велосипед та інша навантаження з необхідністю тривалого хвата не показані при даному захворюванні.
Використання фізіотерапевтичних приладів може дати тимчасове полегшення. Наприклад, короткохвильова діатермія дає значуще тимчасове поліпшення в порівнянні з плацебо, що включає зниження вираженості симптомів і болю, а також поліпшення функції кисті.
Ергономіка і кистевая терапія
Фіксатори на зап’ясті, які надають кистям правильне положення, мають доведену ефективність лікування в домашніх умовах при використанні ночами протягом мінімум 3-4 тижнів.
Вони є недорогими і безпечними, тому при первинному виявленні захворювання нейтральну нічну шину варто розглянути в першу чергу.
Спеціальні програми для зміцнення м’язів і вправи на ковзання не отримали доказів ефективності. Масаж і мануальні техніки, що поліпшують ковзання нерва, не мають доведеного лікувального ефекту. Зміни ергономіки робочого місця (настройки столу, стільця, положення тіла), зміна обладнання або інструменту не ефективні при вже підтвердженому синдромі.
Виготовлення індивідуальної шини
Більшість людей з тунельним синдромом руки на ранній стадії добре реагують на консервативну терапію, яка в першу чергу складається з використання нічного фіксатора протягом трьох тижнів. Готові шини з ортопедичних салонів можуть дати поліпшення, але індивідуальні зручніше і більш ефективні, тому є кращими. Можна сказати, що сформована по руці пацієнта шина зі спеціального пластика (ортез) – це кращий вибір для початкової лікувальної терапії синдрому зап’ястного каналу.
медикаментозна терапія
Ін’єкції стероїдів в наручний канал показали ефективність протягом тривалого часу за умови, що інші способи були неефективні. Блокади можуть бути незамінні в разі протипоказань до оперативного лікування, наприклад, при вагітності. Ультразвукові вимірювання серединного нерва руки дозволяють передбачити ефективність блокади зі стероїдами. Ультразвукова навігація при виконанні блокади не призводить до зниження ускладнень або посилення ефекту від проведеної блокади.
Антиконвульсанти, такі як габапентин або прегабалін, які призначають при різній нейропатичного болю, можуть бути використані і при синдромі зап’ястного каналу.
Нестероїдні протизапальні препарати (НПЗП) і / або діуретики іноді мають деяку ефективність у пацієнтів з особливими станами (при затримці рідини або теносіновіт сухожиль згиначів)
Однак в цілому для всіх пацієнтом з синдромом карпального каналу ефективність габапентину, діуретиків або НПЗЗ суперечлива. Відповідно до керівництвом Американської асоціації ортопедів системне застосування лікарських засобів (таблетки, внутрішньом’язові ін’єкції, крапельниці) не більше ефективно, ніж плацебо для лікування тунельного синдрому. На додаток варто помітити, що добавки з вітамінами групи В (В-6 і В-12) також не дають доведеного поліпшення.
противоболевая терапія

Фізичні впливу (холод, тепло). При легких випадках зменшення болю можуть допомогти компреси з льодом, іноді «гарячі» компреси. До лікаря зазвичай звертаються, коли ці або інші «домашні» методи «не допомагають».
• Протизапальна терапія. Традиційно при тунельних синдромах використовуються НПЗП з більш вираженим протибольовими і протизапальним ефектом (диклофенак, ібупрофен). Слід пам’ятати, що при тривалому застосуванні препаратів цієї групи виникає ризик шлунково-кишкових і серцево-судинних ускладнень.
У зв’язку з цим при помірної або сильної болі доцільно використовувати комбінацію невисоких доз опіоїдного анальгетика трамадолу (37,5 мг) і самого безпечного анальгетика / антипиретика парацетамолу (325 мг). Завдяки такому поєднанню досягається багаторазове посилення загального знеболюючого дії при меншому ризику розвитку побічних ефектів.
• Вплив на нейропатический компонент болю. Нерідко при тунельних синдромах застосування анальгетиків і нестероїдних протизапальних засобів є неефективним (якраз в цих випадках пацієнти і звертаються до лікаря). Це може бути обумовлено тим, що в формування болю домінуючу роль грає не ноціцептівний, а нейропатический механізм.
Коли біль є результатом нейропатических змін, необхідно призначення препаратів рекомендованих для лікування нейропатичного болю: антиконвульсантів (прегабалін, габапентин), антидепресантів (венлафаксин, дулоксетин), пластини з 5% з лідокаїном. Вибір того чи іншого препарату повинен бути зроблений з урахуванням клінічних проявів та індивідуальних особливостей пацієнта (можливість розвитку побічних ефектів).
• Ін’єкції анестетика гормонів. Досить ефективним і прийнятним для більшості видів тунельних нейропатій методом лікування є блокада з введенням анастетика (новокаїну) і гормону (гідрокортизоном) у область утиску. У спеціальних інструкціях описані техніки і дози препаратів для різних тунельних синдромів [Жулев Н.М., 2005].
До цієї процедури зазвичай вдаються, якщо виявляються неефективними інші заходи (холодові компреси, застосування анальгетиків, нестероїдних протизапальних засобів), але в деяких випадках, якщо пацієнт звертається на більш розгорнутій стадії захворювання і відчуває сильний біль, доцільно відразу запропонувати такому пацієнту цю маніпуляцію.
• Інші методи знеболювання. В даний час є повідомлення про високу ефективність ін’єкційного введення мелоксикаму з гідрокортизоном в область туннеля.Еффектівним способом зменшення болю і запалення є електрофорез, фонофорез з димексидом і іншими анастетіков. Їх можна проводити в умовах поліклініки.
Хірургічне втручання. До хірургічного лікування зазвичай вдаються, коли вичерпані інші можливості надання допомоги пацієнту. У той же час за певними показниками доцільно відразу запропонувати пацієнтові хірургічне втручання. Хірургічне втручання зазвичай полягає у звільненні нерва від здавлення, «реконструкції тунелю».
хірургічне лікування
Записатися на консультацію
У пацієнтів, для яких консервативна терапія не дала свого результату, або для тих, хто спочатку приходить на прийом з важким ступенем синдрому карпального каналу (за даними ЕНМГ), є свідчення для проведення операції. Хірургічне розсічення долонній зв’язки призводить з високою часткою ймовірності (більше 90%) до значимого поліпшенню з низьким рівнем ускладнень. Успіх хірургічного лікування знижується для людей з нормальною електроміографією.
Операція по декомпресії зап’ястного каналу проводиться під місцевою анестезією в амбулаторній операційної. Для проведення такої операції не потрібна госпіталізація або участь анестезіолога.
Операція може виконуватися з використанням класичного широкого доступу, а також мініінвазивних з або без застосування ендоскопічного обладнання. Віддалені результати коректно проведеної операції можна порівняти для різних способів втручання.
Подробиці хірургічного втручання і його необхідність варто обговорити в вашому випадку варто обговорити з кистьовим хірургом.
Що робити після виявлення?
При первинному призначенні консервативної терапії зап’ястного каналу необхідна повторна консультація фахівця протягом 4-6 тижнів для оцінки ефективності.
Пацієнт, що не досягли бажаного результату при консервативному лікуванні, повинні бути спрямовані на хірургічну декомпресію зап’ястного каналу.
Якщо симптоми зберігаються після операції, потрібно контроль ЕНМГ.
Повторне призначення дослідження слід робити не раніше 3 місяців після операції.
профілактика
Для тунельного синдрому не існує доведено ефективних способів профілактики.
ускладнення
При відсутності терапії серединний нерв продовжує пошкоджуватися, що призводить до незворотного порушення функції кисті і безпорадності. При довго не лікуванні у деяких людей розвивається постійний біль в зап’ясті і кисті.
прогноз
Тунельний синдром зап’ястя зазвичай з часом прогресує і може привести до незворотного пошкодження серединного нерва. Чи може консервативний підхід запобігти прогресуванню, на даний момент неясно.
Навіть після оперативної декомпресії зап’ястного каналу часткове повернення симптомів СЗК після декількох років можливо (близько третина пацієнтів протягом 5 років).
При ранньому виявленні до 90% пацієнтів відзначають поліпшення при консервативному лікуванні, що не виключає необхідність операції в майбутньому.
Пацієнти із супутньою патологією (діабет або перелом променевої кістки та інші) мають відносно гірший прогноз порівняно з тими, у кого відсутні подібні фактори.
Пацієнти з нормальними даними ЕНМГ з меншою ймовірністю отримають поліпшення після операції в порівнянні з тими, у кого компресія серединного нерва підтверджена.
Пацієнти з підтвердженим аксональним пошкодженням мають гірший прогноз для повного відновлення нерва.
період реабілітації
Якщо синдром не надто запущене, лікування може допомогти вже через кілька днів, але спеціальні устілки потрібно носити набагато довше.
Лікарі прописують комплекс вправ, які будуть підтримувати тонус м’язів стопи.
Призначаються фізіотерапевтичні процедури, щоб зменшити набряк і зняти біль. Іноді прописують мазі.
Якщо була проведена операція, хворому не можна вставати і навантажувати ногу. Шви знімають через 10 – 14 днів. Іноді призначають носити шину, щоб рана заживала швидше і краще. Після іммобілізації потрібно робити активні вправи, для того, щоб повернути м’язам тонус.
Повне відновлення настає через пару місяців.