Синусова брадикардія серця: що це таке, причини симптоми і лікування
У науковій літературі і медичній практиці зміна інтенсивності роботи серця узагальнено називається аритмією. Йдеться або про нерівномірний розподіл часу між ударами, або про правильну, але недостатньо інтенсивної або занадто сильної активності. Перший варіант називається брадикардією, другий – тахікардією.
Зниження частоти серцевих скорочень несе не меншу небезпеку, в порівнянні з іншими типами порушень. Взагалі ж сигналом початку проблем служить зменшення числа серцевих скорочень до 60 ударів в хвилину і менше (60 – нижня межа).
М’язовий орган перекачує недостатньо крові, не здатний забезпечити тканини поживними елементами і киснем, якими багате рідке сполучне речовина. Звідси гіпоксія з усіма витікаючими наслідками: аж до інсульту, інфаркту або зупинки серця.
Синусова брадикардія – це зниження частоти серцевих скорочень до 60 ударів і менше, з причини порушення роботи однойменного вузла серця, своєрідного регулятора серцевого імпульсу.
Причини виникнення
- брадикардію, реєструються у тренованих людей, спортсменів. Звичайна, побутова навантаження не є для них чимось позамежним, організм починає подавати сигнали про потребу в більшій частоті тільки при екстремальних навантаженнях, тоді і підвищується частота скорочень серця;
- сюди ж можна віднести синусовую брадиаритмією дітей і підлітків;
- вроджену повну AV-блокаду;
- ідеопатіческая брадикардію.
Пульс при брадикардії, в цих випадках, обов’язково зросте при фізичному навантаженні, а при синусової брадиаритмии стане при цьому ще і правильним.
До патологічній формі брадикардий відносять стани, що виникли через:
- ураження головного мозку і / або периферичної нервової системи;
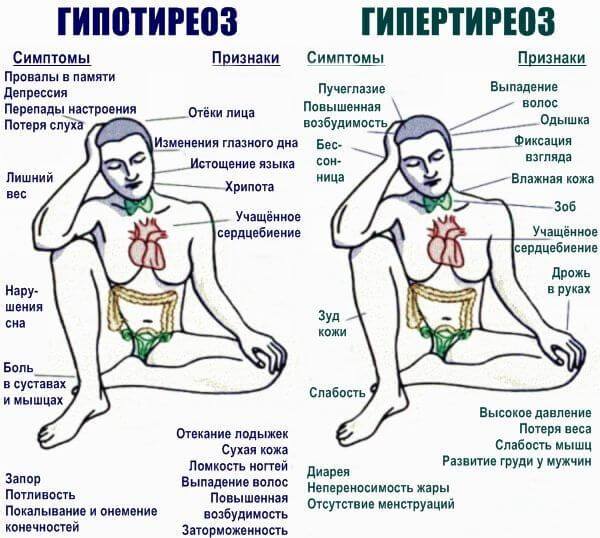
- порушення роботи ендокринних залоз (наприклад, при гіпотиреозі);
- травми (описаний випадок кульового поранення серця з ураженням пучка Гіса);
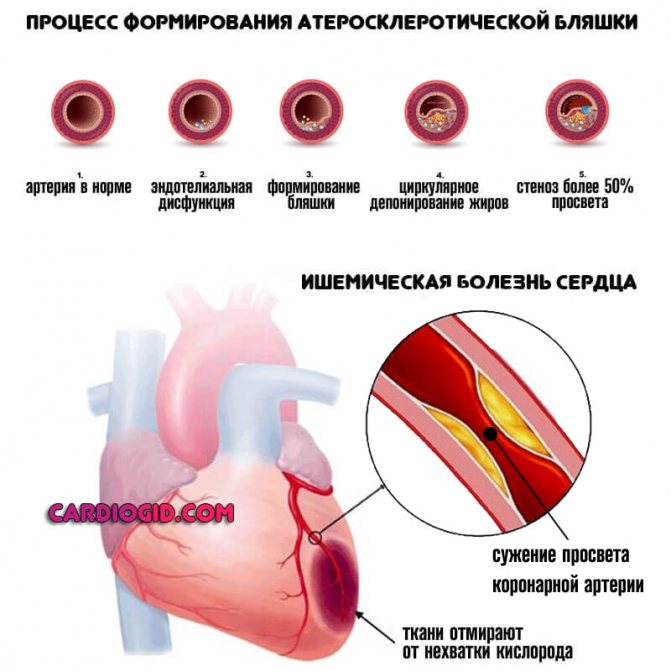
- ХІХС (хронічна ішемічна хвороба серця);
- CCCУ (синдром слабкості сіноаурікулярного вузла);
- синоаурикулярной блокади;
- арешту сіноаурікулярного вузла;
- блокад на рівні AV- вузла;
- повної поперечної блокади;
- порушення ритму по типу миготливої аритмії (брадіформа) або синдрому Фредеріка (поєднання миготливої аритмії і повної AV блокади);
- передозуванні різними ліками, в основному противоаритмическими;
- отруєння різними кардіотропних отрутами і речовинами;
- інфаркту серцевого м’яза;
- термінальної форми ниркової, печінкової недостатності;
- електролітних порушень (надлишок калію і / або кальцію в крові).
Брадикардія може бути рефлекторною, при впливі або стимуляції, наприклад, каротидного синуса (при купировании нападу тахікардії або коли ненавмисно туго затягнемо краватку на шиї, або одягнемо тугий комірець і т.д.), при натисканні на очні яблука (використовується також при купировании нападу тахікардії).
Брадикардія може бути одним з побічних дій терапії, наприклад при призначенні Бета-блокаторів хворим ХІХС або з різними порушеннями ритму, пульс може знижуватися до 55 ударів в хвилину. За рівнем частоти скорочень серця підбирають дозу препарату, не допускаючи зниження пульсу нижче 55 уд. в хвилину.
Аналізуючи причини можна виділити їх в три групи:
- Імпульс не може вироблятися з потрібною частотою і порушувати клітини до скорочення;
- Сам імпульс виробляється з хорошою частотою, а ось в проведенні його до клітин є перешкоди;
- Зовнішні впливи на серце не дають повноцінно і часто генерувати імпульс.
Причини розвитку процесу
Завжди діляться на хвороботворні і фізіологічні.
природні чинники
У такій ситуації брадикардія є варіантом норми і не досягає значень менше 50 ударів в хвилину (слабо виражене порушення частоти серцевих скорочень). Лікування так само не потрібно.
- Загальна тренованість тіла. М’язовий орган в процесі фізичної активності показує меншу інтенсивність функціонування зважаючи звичності і адаптивності. У спортсменів професіоналів і любителів тахікардія майже не зустрічається. Зате в спокійному стані серце рідко прискорюється до 80-90 ударів і більше, типова брадикардія. Для порівняння, якщо ту ж навантаження візьме середньостатистична людина – все закінчиться інфарктом або кардіогенний шок. Рада для любителів активного відпочинку: навантаження збільшувати поступово, поступово, не форсувати.
- Тривале знаходження в одному положенні. Приклад – лежачі хворі. Якщо протягом 18-24 годин фізична активність мінімальна, це закінчиться поступовим, але неухильним зниженням частоти серцевих скорочень. Після стаціонарного періоду, все приходить в норму.
- Сон. Нічний відпочинок асоційований з уповільненням фізіологічних процесів: знижується температура тіла, тиск, виробляється менше специфічних гормонів, відповідальних за часткове регулювання серцевого ритму. Крім того, гіпоталамус і стовбур мозку дають менше сигналів до порушення синусового вузла. Це так званий циркадний ритм. Якщо людина тривалий час порушує природний режим, біологічний годинник збиваються, відновити нормальне положення вже набагато складніше.
- Зміна кліматичних умов. При переїзді з тепла в холод. Гіпотермія асоційована з тимчасовими процесами гальмування всіх функцій організму. Адаптація триває не більше 3-х-7-и діб. Якщо більше – є підстава для підозр на патологічний процес.
- Недостатнє споживання кухонної солі. Для нормальної провідності серцевих структур потрібно натриевое з’єднання. Повна відмова неприпустимий.
- Пубертатний період, пікові гормональні стану. Крім статевого дозрівання йдеться про вагітність. Під час гестації спостерігається зниження артеріального тиску і інтенсивності серцевої діяльності. Інший варіант – початок менструального циклу. Жінки реагують на нього по-різному, але, як правило, знають про свої проблеми.
- Вік більше 55-60 років. У літні роки брадикардія зустрічається в результаті ослаблення серцевого м’яза. Ті ж процеси спостерігаються при постійному навантаженні на міокард внаслідок перебігу гіпертонічної хвороби.
Фізіологічні причини синусової брадикардії – умови навколишнього середовища, циркадний ритм, пікові гормональні стану і т.д. На частку природних факторів припадає до 30% всіх випадків. Решта клінічні ситуації мають патологічне походження.
Основні риси фізіологічної брадикардії:
- Відсутність виражених симптомів.
- Рівномірна частота серцебиття.
- Мала вираженість зменшення швидкості серцевих скорочень (не нижче 50).
патологічні причини
Численні (на частку патологічного генезу брадикардії доводиться до 70% всіх зафіксованих клінічних ситуацій) і, відповідно, небезпечні.
Серед можливих захворювань:
- Отруєння важкими металами: ртуть, кадмій, а також іншими речовинами: миш’як, фосфін. Ліками: настоянка конвалії, перебір з серцевими глікозидами, антигіпертензивними препаратами бета-блокатори, блокаторами кальцієвих каналів, інгібіторами АПФ, діуретиками. Найбільш характерна синусова брадикардія для хронічних гіпертоніків і сердечників.
- Ниркова недостатність, патології видільної системи. Супроводжується болями в попереку, частим безрезультатним відвідуванням туалетної кімнати, збільшенням добового діурезу. Обумовлюється зниженням гемодинаміки, дефіцитом реніну (особливого прегормона, відповідального за регуляцію судинного тонусу).
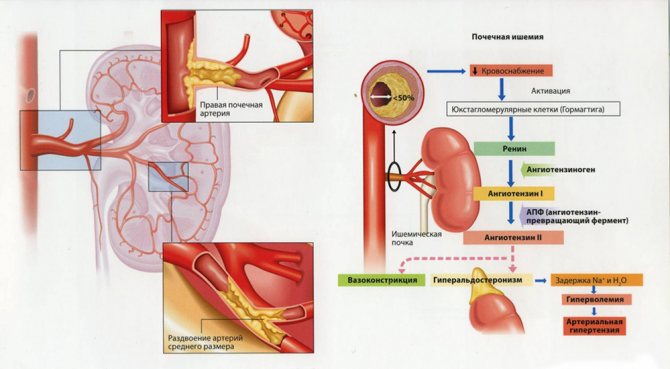
- Печінкова недостатність. В результаті гепатиту або, частіше, цирозу. Причина знову ж гормональна: відсутність вироблення ангіотензиногена, метаболіти якого нарівні з ренином стабілізують серцевий ритм. Симптоми: біль у правому підребер’ї, нудота, блювота, жовтизна шкірних покривів, знебарвлення калу.
- Гіпоталамічний синдром (помилково званий вегетосудинною дистонією). Рідше мова йде про соматотрофной дисфункції. Діагноз ВСД не існує, це всього лише симптом безлічі можливих синдромів. Супроводжується запамороченням, нудотою, цефалгией, рідше блювотою. Обумовлює порушення процесів збудження і гальмування в ЦНС.
- Проблеми з самим серцем: ішемічна хвороба серця, перенесений інфаркт, стенокардія, синдром слабкості синусового вузла). Супроводжуються болями в грудях, нерівномірністю ритму, проблемами з диханням, стомлюваністю, низькою працездатністю.
- Злоякісні і доброякісні пухлини в анамнезі. Перші – будь-якої локалізації. Другі – розташовані в області серця.
- Інфекційні хвороби з гострою інтоксикацією: пневмонія, ангіна, перитоніт, сепсис.
- Порушення гормонального фону в результаті ураження органів ендокринної системи: гіпотиреоз, гіпокортицизм і цукровий діабет. Симптоми різноманітні: слабкість, схуднення, різке зниження артеріального тиску, температури.
Є і суб’єктивні чинники: куріння, алкоголізм, «захоплення» психоактивними речовинами на тривалій основі.
Класифікація
За локалізацією виявлених порушень розрізняють брадикардию синусовую, пов’язану з порушеннями автоматизму в синусовому вузлі, і брадикардію при блокадах серця (синоатріальної або атріовентрикулярної), при яких порушується проведення імпульсів між синусовим вузлом і передсердями або передсердями і шлуночками. Частота серцевих скорочень може зменшуватися при фізіологічних умовах (у спортсменів, уві сні, в спокої) – це функціональна або фізіологічна брадикардія; патологічна брадикардія супроводжує протягом різних захворювань.
Патологічна брадикардія може протікати в гострій формі (при інфаркті міокарда, міокардитах, інтоксикаціях і т. Д.) І зникати після лікування викликав її захворювання, або хронічній формі (при вікових склеротичних захворюваннях серця). З причин розвитку синусової брадикардії виділяють наступні форми: екстракардіальні (нейрогенную), органічну (при ураженнях серця), лікарську, токсичну і синусовую брадикардию спортсменів. Іноді по етіології брадикардию поділяють на токсичну, центральну, дегенеративну і ідіопатичну.
Класифікація хвороби
Синусова брадикардія може бути абсолютної, відносної, помірної, Екстракардіальні, токсичної, лікарської і ідіопатичною.
Абсолютну брадикардию кардіолог виявить навіть без проведення електрокардіограми. Йому досить буде виміряти пульс пацієнта.
Відносна брадикардія розвивається в результаті інфекційних хвороб і травм. До неї належить і брадикардія спортсменів.
Помірна синусова брадикардія діагностується в людей, у яких є присутнім дихальна аритмія. Часто вона спостерігається у дітей.
Екстракардіальні форма патології проявляється при виникненні перебоїв в роботі внутрішніх органів.
Токсична брадикардія формується при отруєнні організму, а лікарська – при неконтрольованому прийомі ліків.
Причини розвитку ідіопатичної брадикардії неможливо з’ясувати.
Також розрізняють патологічну і фізіологічну форми. Фізіологічна брадикардія ніякої небезпеки для організму не представляє. Вона може виникати під час відпочинку і сну, а також під впливом холоду. Часто вона є нормою для спортсменів, у яких серце добре треноване.
симптоми брадикардії
Помірне зниження частоти серцевих скорочень ніяк не позначається на стані людини, він себе добре почуває і займається звичними справами. Але при подальшому зниженні ЧСС порушується кровообіг. Органи в недостатньому обсязі кровоснабжаются і страждають від нестачі кисню. Особливо чутливий до гіпоксії головний мозок.
Ознаки зниження ритму серцевих скорочень полягають у відчутті:
- сонливості;
- дискомфорту, болю в області серця;
- шуму у вухах;
- слабкості, стомлюваності;
- запаморочення.
У хворого з’являється задишка, набряки кінцівок, відзначається блідість шкіри обличчя. При відсутності лікування розвиваються симптоми серцевої недостатності, кисневого голодування організму.
До проявів брадикардії відносяться:
- надмірна пітливість;
- поява «мушок» в поле зору;
- складності з концентрацією уваги, неуважність;
- почуття здавлювання в грудній клітці.
При пульсі до 40 ударів в хвилину може розвинутися напад Морганьї-Едамс-Стокса. Порушення роботи серця призводить до зниження кількості крові, що надходить в мозок, і першим симптомом цього стану може виявитися раптова втрата свідомості.
Під час нападу можуть відзначатися судоми, посмикування, схожі на напад епілепсії. Але, на відміну від епілепсії, приступу брадикардії не передує поява аури, характерне для епілептичного нападу.
Приступ Морганьи-Едамс-Стокса характеризується розвитком таких симптомів:
- збудженням, страхом, панічною атакою;
- синюшностью носогубного трикутника, губ;
- рідкісним глибоким диханням;
- розширеними зіницями;
- набуханием вен шиї;
- сіпанням, судомами кінцівок;
- відсутність свідомості;
- неконтрольоване сечовипускання, дефекація.
Часто брадикардія дуже довго не проявляється клінічними симптомами і виявляється при плановому обстеженні на ЕКГ.
У подібному випадку хворому призначають обстеження серця для постановки діагнозу і призначення лікування:
- проводять добове моніторування;
- досліджують скоротливу функцію міокарда за даними УЗД;
- призначають коронарографію, щоб оцінити ступінь ураження коронарних судин;
- хворому можуть призначити МРТ для виключення органічних уражень серцевого м’яза.
При ЧСС менше 40 ударів за хвилину істотно порушується кровообіг. При уповільненому кровотоці міокард не отримує кисень в належній мірі. В результаті виникають загрудінні болю. Це своєрідний сигнал серця про те, що йому не вистачає кисню.
Симптоми і прояви
Клінічна картина патологічної синусової брадикардії буває найрізноманітнішою – можливо, як абсолютна відсутність
симптомів, так і серйозне погіршення самопочуття:
- Серце видає від 50 до 59 ударів в хвилину. Даний стан протікає практично завжди без симптомів. Погіршення самопочуття не спостерігається. Можуть виявлятися слабке диспное, слабкість. Тиск в артеріях нормальне. Дихання не змінюється, пульсація уповільнена.
- Частота серцевих скорочень дорівнює від 39 до 49 ударів в хвилину. Пацієнт скаржиться на болі в голові і грудях, запаморочення, задишку і слабкий стан. Присутній загальмованість і постійна сонливість. Спостерігається гіпотонія і слабкість пульсу. Дихання прискорене, характерно диспное.
- Серце видає 30-39 ударів в хвилину або менше. Симптоми проявляються гостріше. Пацієнти перебувають у лежачому положенні, відчувають сильний біль в грудях і голові, задишку, запаморочення. Клініцисти оцінюють даний стан як важкий, або критичний. Можлива втрата свідомості аж до коматозного стану. Присутній гіпотонія, або повна відсутність тиску в артеріях. Пульсацію неможливо визначити. Дихання слабке, поверхневе або відсутнє.
Перша допомога
При різкому зниженні пульсу при брадикардії, коли людина знаходиться в стані близькому до непритомності або знепритомнів, йому повинна бути надана перша допомога, яка полягає в наступному:
- Якщо хворий впав на підлогу, то його необхідно перевернути на спину, підняти ноги, поклавши під них диванний валик або подушку. Такий стан бажано зберегти до приїзду медиків, виклик яких відкладати не можна . Людини, що знаходиться в свідомості треба також укласти на рівну поверхню і підняти його ноги.
- Звільнити дихання, розстебнувши верхній гудзик сорочки і послабивши ремінь.
- При втраті свідомості, спробувати привести людину до тями, поплескавши його по щоках. Якщо це не допомагає, скропити обличчя водою.
- При глибокій непритомності привести людину до тями може вдихання засобів з різким запахом (оцет, нашатирний спирт). Однак слід пам’ятати, що з нашатирем (та й з оцтом) потрібно звертатися дуже обережно, оскільки близько піднесений до носових ходів, він може викликати різкий бронхоспазм аж до зупинки дихання .
- Якщо непритомність затягується, і жодне з перерахованих вище засобів не допомагає, слід подбати, щоб не сталося переохолодження хворого. Для цього його тіло обкладають грілками з теплою водою.
- Після повернення хворого до тями, потрібно виміряти його пульс.
- Якщо ви знаєте, які ліки він вживає, то треба дати йому його випити.
- Яка приїхала бригаді швидкої допомоги необхідно в деталях розповісти про всі проведені дії.
- Навіть маючи навички введення ін’єкцій, краще не займатися лікуванням самостійно. Такі препарати, як мезатон, атропін, що викликають підвищення пульсу, навряд чи можуть бути присутніми в домашній аптечці кожної людини, їх відпускають лише за рецептом. Однак в разі тривалого перебігу захворювання хворому їх все ж іноді призначають, попередньо інформуючи родичів про запобіжні заходи.
методи лікування
Лікування синусової брадикардії включає в себе дві основні фази:
- Термінова допомога, яка полягає в усуненні гострої форми брадикардії і її ускладнень, які мають серйозну загрозу для здоров’я;
- Лікування основних, лідируючих хвороб, які спровокували виникнення синусової брадикардії.
Невідкладна допомога
Термінову допомогу хворому слід надати при погіршеному самопочутті і ЧСС менше 50 за хвилину – коли спостерігається виражена синусова брадикардія.
Увага! Необхідно зробити наступне:
- Потрібно допомогти людині прийняти позу лежачи, розстебнути тиснучу одяг, забезпечити приплив в приміщенні свіжого повітря;
- При відсутності дихання або серцебиття виконати реанімаційні дії – викликати швидку і виконати непрямий масаж серця, штучне дихання;
- Дати людині лікарські засоби (Краплі Зеленіна – якщо збережено свідомість, Атропіну сульфат – укол при урежении пульсації, Дофамин – при поєднанні з гіпотонією, Адреналін – ін’єкція при критично низькою ЧСС).
спеціальна терапія
Для того щоб людину не турбувала помірна синусова брадикардія, слід повністю вилікувати лідируюче захворювання. Перш за все, необхідно вирушити на консультацію до кардіолога або терапевта. Лікар оцінить загальну ситуацію і направить на додаткове обстеження до ендокринолога, невропатолога і т.д. Після збору потрібної інформації призначається терапія.
Оскільки причини можуть бути найрізноманітнішими, немає універсального способу вилікувати брадикардію – це можливо лише після установки основного захворювання. Найчастіше призначають Милдронат прибрадикардії для попередження інсульту або інфаркту, а також краплі Зеленіна.
У чому небезпека?
Якщо зниження частоти серцевих скорочень незначне, то прямої небезпеки для життя людини це не представляє. Але зате такі зміни можуть служити першим сигналом про початок якогось патологічного процесу в організмі з боку інших органів і систем (наприклад, зміна функції щитовидної залози).
Якщо ж порушення синусового ритму виражено значно, то дуже небезпечними стають запаморочення, так як в ці періоди зростає ризик раптової зупинки серця. При важких формах захворювання, що загрожують життю, рекомендується встановити кардіостимулятор.
лікування хвороби
Якщо синусная брадикардіяне сусідить з іншими патологіями і ніяк не впливає на стан людини, то лікування не потрібно.
Якщо до зменшення серцевих скорочень привела інша хвороба, то необхідно лікувати її. При токсичній формі використовують дезінтоксикаційну терапію. Вона допоможе зв’язати отрути і вивести їх з організма.Еслі у хворого виявлена лікарська брадикардія, лікар призначає інші ліки або змінює їх дозування.
Якщо діагностовано гіпотиреоз, то застосовують замісну терапію з використанням левотироксину. При наявності гіперкаліємії виводять надлишок калію за допомогою сечогінних ліків.
Лікування синусової брадикардії препаратами передбачає використання медикаментів, що підвищують частоту скорочень серця: холиноблокаторов і симпатоміметиків.
Якщо порушена електрична система серця і пульс дуже низький (менше 40), то вдаються до хірургічного лікування. Під час операції під шкіру імплантують кардіостимулятор.
Ускладнення синусовой бадікардіі
Синусова брадикардія може стати причиною посилення ішемії, розвитку серцевої недостатності та інфаркту, порушення мозкового кровообігу, травм через втрату свідомості, а також раптової зупинки серця.
Брадикардія при вагітності
У жінок під час виношування дитини брадикардія розвивається вкрай рідко, якщо її не існувало до настання вагітності. Брадикардія може бути фізіологічної або патологічною. Фізіологічна брадикардія є варіантом норми і зазвичай відзначається, якщо до настання вагітності жінка вела активний спосіб життя, тренувалася, фізично працювала і т.д. В такому випадку брадикардія не представляє будь-якої небезпеки для плода або для самої жінки.
Патологічна брадикардія при вагітності зазвичай провокується наступними патологіями:
- Хвороби щитовидної залози;
- Захворювання нирок і печінки;
- Захворювання серця і судин;
- Порушення регуляції з боку ЦНС.
При наявності патологічної брадикардії вагітна жінка повинна отримувати лікування, метою якого є усунення захворювань, що стали причиною уражень серцебиття. Патологічна брадикардія може бути небезпечною для матері і плоду.
симптоми
Симптоматика такої патології вельми різноманітна. Патологічна синусова брадикардія заявляє про себе:
- болями в області грудної клітини;
- запамороченням;
- потемніння в очах;
- загальною слабкістю;
- підвищеною стомлюваністю;
- непритомністю;
- холодним потом;
- задишкою;
- нестабільністю артеріального тиску.
При фізіологічної брадикардії не виявляється ніяких симптомів. Найчастіше вона є випадковою діагностичною знахідкою.
брадикардія плода
В даний час метод КТГ (кардіотокографії) дозволяє реєструвати частоту серцевих скорочень плода під час вагітності. Нижня межа норми ЧСС плода становить 110 ударів в хвилину. Якщо серцебиття плода становить менше 110 ударів в хвилину, то мова йде про брадикардії. Зазвичай брадикардія свідчить про внутрішньоутробної гіпоксії, порушення мозкового кровообігу або будь-якої іншої патології плода. За однією тільки брадикардії встановити, які саме порушення розвитку є у плода, неможливо, оскільки необхідно додаткове детальне обстеження за допомогою УЗД, допплерометрії, можливо генетичного аналізу і т.д. Тому брадикардія плода є сигналом для подальшого обстеження, метою якого є виявлення будь-яких наявних у нього порушень.
В даний час багато вагітних жінок стурбовані брадикардією плоду на ранніх термінах вагітності і задають з цього приводу безліч питань. Однак слід знати, що інформативність вимірювання частоти серцевих скорочень для оцінки стану плода наступає не раніше 20 – 22 тижні вагітності. Саме з цього терміну має сенс робити КТГ і підраховувати ЧСС плода. Будь-яке вимірювання частоти серцебиття у плода раніше 20 – 22 тижні вагітності не інформативно. До 20-го тижня вагітності єдиною інформацією, яку можна отримати про серцебитті плода, це – є воно чи ні. Тобто, зафіксувати – жива дитина або помер. Якщо серцебиття є, то дитина жива, якщо воно не вислуховується, значить, плід помер внутрішньоутробно. Ніякої інформації про стан плода його частота серцебиття до 20-го тижня вагітності не несе. Це означає, що жінки можуть не хвилюватися щодо брадикардії плоду на 5, 6, 7, 8 … 19-ій тижнях вагітності, оскільки це нічого не означає, крім констатації факту, що малюк живий, зростає і розвивається.
Синусова брадикардія – що це таке
Синусова брадикардія – це зниження частоти серцевих скорочень до значення менш 60 ударів серця за хвилину, при цьому імпульси для скорочення задається синусовим вузлом. Дане явище може мати фізіологічний характер, тобто бути нормальним явищем або індивідуальним ознакою організму, а також сигналізувати про будь-яких патологічних збої в організмі. Важливо. Оскільки в більшості ситуацій синусова брадикардія сигналізує про всілякі патології, її слід вважати ознакою захворювання, а не як самостійну хвороба. Якщо у людини серцевий м’яз скорочується 50-60 разів на хвилину, то більшість людей практично не відчувають погіршення самопочуття і будь-яких симптомів захворювання, максимум – легку слабкість.
Якщо ж ЧСС знижується до 50 пульсацій і менше, то відбувається порушення постачання кров’ю тканин організму, що супроводжується більш серйозними порушеннями, з огляду на те, що головний мозок недостатньо забезпечується киснем.
Брадикардія у дітей і підлітків
Синусова брадикардія нерідко відзначається в дитячому віці. Її етіологія, клінічні прояви та перебіг аналогічні протіканню і симптоматиці захворювання дорослих. Різниця полягає в тому, що діагноз брадикардія у дитини старше 6-ти років ставиться при уповільнені пульсу до 70-80 ударів в хвилину. Викликають брадикардію у дітей в основному ті ж причини, що і у дорослої людини: підвищена збудливість блукаючого нерва, вплив гіпоксемії, різні інфекції і інтоксикація організму. У підлітків причиною брадикардії може стати відставання розвитку серцево-судинної системи від швидкого зростання інших органів і порушення в обміні речовин.
Треба відзначити, що брадикардія в дитячому віці дуже часто є реакцією організму на холод чи спеку, переляк або перевтома. Іноді трапляється, що дитина непритомніє на першій в його житті шкільній лінійці. У більшості дітей відзначається помірна синусова брадикардія під час нічного сну або глибокого вдиху. У багатьох сім’ях брадикардія є спадковим захворюванням, що супроводжує вроджені вади серця. Діти в більшості випадків не помічають брадикардії, особливо якщо вона не робить істотного впливу на переміщуваний обсяг крові. Перші симптоми проявляються при порушеннях кровотоку і пов’язаним з цим кисневим голодуванням головного мозку. До них відносяться:
- Задишка під час ходьби і при виконанні вправ на уроках фізкультури;
- запаморочення;
- Головний біль і хворобливі відчуття в області серця;
- Підвищене потовиділення;
- Загальна слабкість;
- Зниження апетиту.
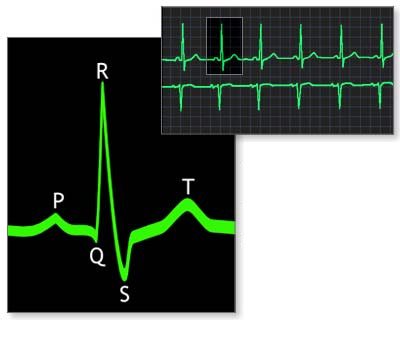
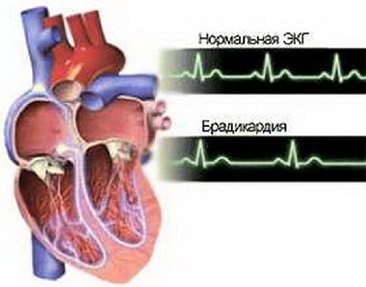
При появі цих симптомів у дитини, необхідно зробити ЕКГ. При синусової брадикардії на кардіограмі добре видно, що синусовий ритм сповільнений. На це вказує зменшена висота зубців Р, при цьому їх амплітуда трохи розширена. Зубці Т, навпаки, більш високі, з широкою амплітудою. Розширено і інтервал QRS шлуночкового комплексу. Вказує на час проведення імпульсу інтервал P-Q також збільшений.
Для лікування брадикардії у дітей призначаються лікарські препарати, що сприяють корекції вуглеводного обміну, підтримки в нормі електролітного балансу, поліпшення постачання головного мозку киснем. Крім цього, проводиться лікування основного захворювання, що викликає уповільнення пульсу. Рекомендується приймати спеціальні вітамінні комплекси, ввести в раціон харчування оливкова або кунжутне масло, морську капусту. В окремих випадках брадикардія у дітей проходить з віком.
Причини синусовой бадікардіі
Досить часто діагностується синусова брадикардія, причини якої можуть бути пов’язані з:
- спадковою схильністю;
- зниженням автоматизму серця;
- підвищеним тонусом блукаючого нерва;
- хворобами серця (ішемією серця, серцевою недостатністю, пороком, міокардиту, стенокардією, інфарктом міокарда, кардіоміопатії);
- захворюваннями дихальної системи (бронхіти, бронхіальну астму);
- хворобами судинної системи (анемією, гіпотонією);
- порушеннями в роботі ендокринних залоз (гіпотиреоз, цукровий діабет);
- гиперкалиемией;
- отруєнням при попаданні в організм хімічних речовин (нікотину, алкоголю, свинцю);
- вживанням деяких медикаментів, що впливають на роботу серця (дигіталісу, атенололу, верапамілу, метопрололу, хінідину);
- голодуваннями;
- інфекційними хворобами (грипом, черевним тифом, гепатитом);
- енцефаломенінгітом;
- черепно-мозковими травмами;
- доброякісними і злоякісними новоутвореннями в мозку;
- крововиливами в мозок;
- віковими змінами.
Особливо важкі форми брадикардії найчастіше пов’язані з поєднаною дією декількох причин.
діагностика
Різні види аритмії, і брадикардію в тому числі, діагностують, використовуючи такі методи:
- вимір пульсу;
- ЕКГ (електрокардіографія);
- аускультація;
- фонокардіографія.
При ЕКГ проведення біоелектричних імпульсів в серце вивчають за допомогою штучно створеного електричного поля. Процедура безболісна і швидка, це найбільш ефективний і поширений метод оцінки серцевої діяльності. Аускультація є вислуховування шумів серця з використанням стетофонендоскопа.
Метод дає приблизні дані про роботу органу. Фонокардіографія дозволяє досліджувати шуми і тони серця, це більш точний в порівнянні з аускультацией спосіб – його результати фіксуються у вигляді графіка.
В діагностиці брадикардії важливо з’ясувати, чи є зниження ЧСС фізіологічною нормою, особливістю організму або це прояв захворювання. Тому крім вищевказаних методів призначається ряд додаткових аналізів для точного відображення функціональних і структурних змін серця, судин і інших систем.
Уточнюючими методами служать:
- загальні та біохімічні аналізи сечі і крові;
- дослідження крові на гормони;
- бактеріологічне вивчення рідин і виділень (сеча, кров, кал);
- ехокардіографія.
Діагностика синусової брадикардії
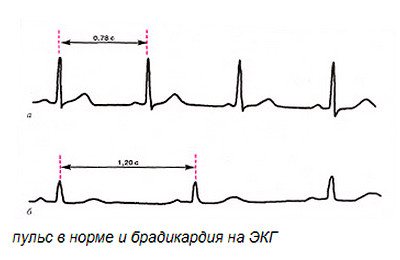
Попередню діагностику можна здійснити самостійно, вважаючи частоту пульта. Підтвердити діагноз допоможе електрокардіографія. Синусова брадикардія на ЕКГ покаже знижений число серцевих ударів при правильному синусовому ритмі.
Іноді ознаки хвороби проявляються періодично. Тому бажано використовувати холтерівське моніторування – запис кардіограми протягом доби.
Також лікар може направити на здачу клінічних та біохімічних аналізів крові, аналізів гормонів щитовидки, на ультразвукове обстеження серця, коронарографію, велоергометрію і тредміл-тест.
Лікування брадикардії серця
Лікування даного захворювання проводиться в індивідуальному порядку, на підставі конкретно присутньої патології, а також особливостей перенесення пацієнтом даного захворювання.
- Функціональна, а також брадикардія, що має середню ступінь вираженості, які не супроводжуються при цьому клінічної симптоматикою, не потребують консервативному лікуванні.
- Брадикардія органічного, токсичного або екстракардіальні генезу потребує, перш за все, в лікуванні основного захворювання.
- Лікарська брадикардія вимагає відміни препаратів, які викликали симптоми (або корекції їх прийому).
Показаннями для початку лікування брадикардії є:
- запаморочення, непритомність і інші симптоми, що говорять про порушення кровообігу;
- знижений артеріальний тиск;
- часті напади брадикардії, що викликають у пацієнта відчуття дискомфорту;
- неможливість нормально виконувати роботу (тимчасова непрацездатність);
- хронічні захворювання, які спричиняють брадикардію;
- зниження ЧСС нижче 40 ударів в хвилину.
У всіх цих випадках лікування брадикардії починають з метою підтримки належного кровообігу і зниження ризику ускладнень. У більшості випадків госпіталізація при цьому не потрібно. В умовах стаціонару лікують тільки пацієнтів з супутніми патологіями серця або якщо брадикардія викликана іншими важкими захворюваннями, що представляють загрозу для життя і здоров’я. Остаточні рекомендації по необхідності госпіталізації дає лікар-кардіолог виходячи зі стану пацієнта.
Які таблетки приймають при брадикардії?
Крім лікування основного захворювання, що спровокував брадикардію, проводиться симптоматичне збільшення частоти серцебиття за допомогою наступних лікарських засобів:
- Атропін – вводиться внутрішньовенно або підшкірно по 0,6 – 2 мг по 2 – 3 рази на добу;
- Ізадрин – вводиться внутрішньовенно по 2 – 20 мкг в хвилину в 5% розчині глюкози до досягнення нормального значення ЧСС;
- Еуфілін – вводиться внутрішньовенно по 240 – 480 мг або приймається таблетки всередину по 600 мг 1 раз на добу.
При зниженні серцевого ритму хворому потрібно приймати холіноблокатори. До групи цих препаратів входять лікарські засоби, які блокують дію парасимпатичної нервової системи на організм.
Щоб лікувати брадикардію застосовують такі ліки:
- платифиллин;
- атропін;
- метацин;
- гоматропин.
Крім того, в цьому випадку показані антиаритмічні препарати, що регулюють роботу серця:
- лідокаїн;
- пропафеон;
- дароб;
- верапаміл.
Антиаритмічна дія багатодітній родині і солі калію і магнію.
Чому виникає брадикардія?
Причини синусової брадикардії досить різноманітні і пов’язані як із захворюваннями внутрішніх органів, так і з зовнішніми несприятливими умовами. До них відносяться:
- Органічне ураження серця – рубцеві і дифузні склеротичні процеси (кардіосклероз), запалення (міокардит), коли сполучна тканина зачіпає синусовий вузол і перешкоджає поширенню імпульсації до міокарда;
- Дія низьких температур, переохолодження;
- Збільшення тонусу парасимпатичного відділу нервової системи (ваготония);
- Внутрішньочерепна гіпертензія на тлі інсульту, набряку мозку, менінгоенцефаліту, пухлини;
- Вживання окремих груп лікарських засобів (серцеві глікозиди, бета-адреноблокатори);
- Отруєння важкими металами (свинець), фосфорорганічними сполуками, нікотинова інтоксикація;
- Мікседема (зниження рівня гормонів щитовидної залози), деякі інфекції (черевний тиф, холера), патологія надниркових залоз;
- Голодування, анорексія.
При функціональних розладах симпатичноїіннервації відбувається підвищення тонусу блукаючого нерва, при цьому зберігається синусовий ритм, брадикардія поєднується з дихальною аритмією, а пульс зростає при фізичних зусиллях або введенні лікарських засобів (атропін).
У разі органічного ураження структур серця (кардіосклероз, запалення) є синусовааритмія, брадикардія не ліквідується введенням атропіну, а при фізичному навантаженні відзначається лише незначне підвищення ЧСС, що свідчить про механічній перешкоді до проведення імпульсів.
Екстракардіальні зміни викликають аритмію при здоровому серці і його провідних шляхах. Найбільш часто цю форму брадикардії діагностують при вегето-судинної дисфункції, невротичних станах, властивих людям будь-якого віку, але особливо – молодим жінкам і підліткам.
Викликати синусовую брадикардию здатне носіння тісного коміра, занадто сильно затягнутого краватки, здавлюють каротидний синус. Натискання на очні яблука сприяє рефлекторному зниженню частоти пульсу, про що добре відомо особам з протилежною проблемою – тахікардією.
До екстракардіальних причин патології відносять захворювання шлунково-кишкового тракту (виразка шлунка і 12-палої кишки), ендокринної системи, головного мозку. При гіпотиреозі брадикардія тим більш виражена, ніж сильніше недолік гормонів щитовидної залози.
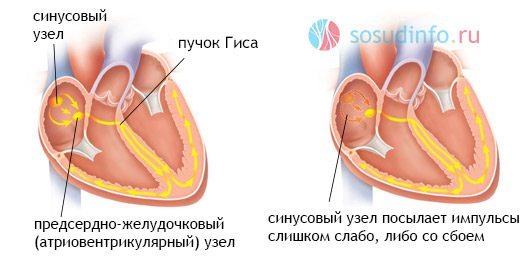
Кардіальний варіант синусової брадикардії пов’язаний безпосередньо з серцем – інфаркт серцевого м’яза, кардіосклероз, дистрофічні і запальні процеси, кардіоміопатії, що сприяють дегенерації водія ритму і порушення його функції. При структурні зміни в синусовомувузлі можливий розвиток синдрому його слабкості (Протипоказання), коли серце скорочується ритмічно, але рідко.
операція
До хірургічного лікування при брадикардії вдаються дуже рідко і лише в тих випадках, коли зниження ЧСС істотно впливає на гемодинаміку. Місце і характер оперативного втручання визначаються причиною, що викликала брадикардію. При вроджених аномаліях розвитку серцевих тканин хірургічна корекція робиться в міру можливостей ще в дитинстві, щоб забезпечити нормальний ріст і розвиток дитини.
Хірургічне лікування також необхідно при наявності пухлин або утворень іншого характеру в середостінні. У рідкісних випадках доводиться навіть видаляти пухлини безпосередньо парасимпатичних і симпатичних волокон. Зазвичай після таких операцій швидко відновлюється нормальний серцевий ритм.
У деяких випадках має місце виражена постійна брадикардія, яка веде до серцевої недостатності, але її причина невідома або її не можна усунути. У цих випадках хірургічне лікування буде полягати в імплантації спеціального кардіостимулятора. Цей апарат самостійно виробляє електричні імпульси і доставляє їх в потрібні точки міокарда. Таким чином, більш низький ритм синусового вузла буде пригнічений, а серце почне нормально перекачувати кров. У наші дні існує безліч різних типів кардіостимуляторів, які допомагають повністю відновити працездатність і усунути всі симптоми, пов’язані з порушенням серцевого ритму. У кожному конкретному випадку модель кардіостимулятора підбирають індивідуально виходячи зі ступеня порушення кровообігу і причин, що викликали брадикардію.
Можливі ускладнення та профілактика
Будь-яка брадикардія повинна бути точно диференційована від інших хвороб. У пацієнтів з патологічно уповільненим пульсом можливі:
- Синдром Морганьї-Адамса-Стокса.
- Транзиторна ішемічна атака.
- Втрати свідомості, ускладнені різноманітними травмами.
- Раптова смерть.
- Інсульти.
- Гипоксические порушення.
- Інфаркти.
Всі ускладнення здатні не тільки позбавити людину працездатності, а й життя.
Тому при відсутності специфічних заходів профілактики треба приділяти серйозну увагу стану власного здоров’я. Корекція ваги, активний відпочинок, відсутність стресів, своєчасна діагностика і лікування будь-яких хвороб – це найкраща профілактика будь-яких проблем з серцем.
Сподобалася стаття? Збережіть її!
Залишилися питання? Задавайте їх у коментарях! На них відповість лікар-кардіолог Маріам Арутюнян.
Іван Гріхів
Закінчив Уральський державний медичний університет за спеціальністю «Лікувальна справа». Лікар терапевт
Народні засоби
Народні засоби можуть допомогти при брадикардії з ЧСС не менше 40 ударів в хвилину.
У більшості рецептів використовуються лікарські рослини, що знижують тонус парасимпатичної нервової системи, підсилюють скорочення міокарда або підтримують артеріальний тиск. Вони частково відновлюють нормальний серцевий ритм, частково запобігають розвитку ускладнень. При гемодинамічно значущої брадикардії не рекомендується вдаватися до народних методів лікування до постановки остаточного діагнозу. Також не варто приймати лікарські рослини паралельно з медикаментозним лікуванням, так як це підвищує ймовірність непередбачуваних побічних ефектів.
У лікуванні брадикардії народними засобами використовуються такі рецепти:
- Відвар деревію від брадикардії. Необхідно взяти 50 г сухого деревію і залити його половиною літра води. Кип’ятити протягом 10-15 хвилин, а потім наполягати рівно годину. Приймати відвар потрібно по столовій ложці три рази в день;
- Корінь женьшеню. Візьміть 15 г сухого кореня, подрібніть, залийте 0,5 л горілки, настояти 20-30 днів, збовтувати кожні 1-2 дня. Приймайте 30-40 крапель на добу. Максимальна тривалість курсу лікування – 1,5 місяця. Потім зробіть місячну перерву.
- Натуральний сік винограду володіє відмінним зміцнюючою дією на серце. Добова доза становить 400 мілілітрів.
- На водяну баню на 15 хвилин помістити склянку окропу з двома ст. л. деревію, потім настояти ще годину. Готовий відвар приймати тричі по дві ст. л. щодня.
- Підготувати наступний склад – збір з 30 гр. аїру з горобиновими листочками, 50 гр. коренів кульбаби, листочків смородини і суцвіть глоду. Готовий збір в обсязі столової ложки помістити в 200 мл окропу, настояти півгодини, профільтрувати. Прийняти лікарський засіб слід протягом дня за два рази.
тактика терапії
Уповільнене або невиражене порушення ритму зазвичай не має яскравих симптомів і тому його лікування найчастіше не проводиться, оскільки хвороба не вважається патологією. У таких випадках лікар зазвичай призначає дієту зі скороченням солодкого і жирного, вітамінні препарати і введення в раціон більшої кількості свіжих фруктів і овочів.
При супутніх брадикардії хворобах, лікування спрямоване переважно на них.
При появі більш яскравих симптомів, призначається медикаментозне лікування або електрокардіостимуляція. Як лікарські препарати зазвичай використовують атропін і изопротеренол.
Також можуть бути призначені препарати, які посилюють частоту серцевих скорочень – холіноблокатори і симпатоміметики.
Якщо хвороба проявляється важко, спостерігаються часті непритомності, частота серцевих скорочень знижується, а медикаментозна терапія не дає потрібного ефекту, може знадобитися установка електрокардіостимулятора. Даний прилад буде задавати серцю необхідний ритм.
У разі якщо хвороба виникла внаслідок отруєння токсинами, лікар призначає дезінтоксикаційну терапію. Якщо проблема викликана лікарськими препаратами, лікар або змінює дозування препаратів, що її викликали, або замінять їх іншими, які не будуть так сильно впливати серце.
При гіпотиреозі проводиться замісна терапія з використанням левотироксину. При гіперкаліємії надлишок кальцію в організмі виводять за допомогою різних сечогінних засобів.
Як підвищити пульс в домашніх умовах?
Якщо у людини різко закрутилася голова або виникло інше нездужання, яке вказує на брадикардію, необхідно виміряти пульс. Така функція є у всіх сучасних тонометрах. При різкому зниженні пульсу (менше 40 в хвилину) треба випити чашку кави або гарячого чаю. Що міститься в них кофеїн почне працювати вже після перших ковтків.
Посилити вплив цих напоїв можна додаванням в них декількох крапель (від 10 до 15) аптечних настоянок елеутерококу, беладони або женьшеню. Підвищити пульс при брадикардії допоможе прийняття гарячої ванни, невелика пробіжка або виконання фізичних вправ, масаж. Але використовувати ці прийоми для підвищення пульсу можна тільки при фізіологічній брадикардії, коли немає медичних протипоказань. Медикаментозні препарати рекомендується застосовувати за призначенням лікаря, дотримуючись встановлену дозування, так як її перевищення може викликати різке підвищення артеріального тиску.
Деякі вважають, що одним з ефективних препаратів швидкої дії є краплі Зеленіна. Однак, цей лікарський засіб має коронароділатаціоннимі властивостями, що призводить до уповільнення ритму, тому краплі Зеленіна швидше підійдуть при таких порушеннях ритму, як тахікардія. Це препарат на основі рослинних екстрактів беладони, валеріани, травневої конвалії і ментолу. Але саме вони можуть викликати небажані побічні ефекти у вигляді апатії і млявості. При брадикардії зі зниженням пульсу до 35 ударів в хвилину, займатися лікуванням в домашніх умовах не рекомендується, так як це може становити загрозу для життя. Людині, з порушеним серцебиттям потрібно надати необхідну допомогу і відразу викликати «швидку».
профілактика
Відмова від шкідливих звичок.
- Дієтичне харчування.
- Правильний питний режим.
- Оптимальна фізична активність (2-3 години прогулів в день).
- Повноцінний нічний відпочинок (денний його не покриває, організм працює на знос при «повороті» циркадних ритмів).
Синусова брадикардія серця – зниження ЧСС менше 60 ударів в хвилину при порушенні функціональної активності особливого скупчення клітин м’язового органу. Несе значну загрозу здоров’ю і життю. Лікування в стаціонарних умовах, із застосуванням декількох методик. Ризики високі, при проведенні своєчасної терапії значно нижче.
Спосіб життя
Легка і помірна брадикардія не вимагає кардинальної зміни звичних фізичних навантажень або повсякденної активності. Досить дотримуватися принципів здорового способу життя, основи раціонального харчування і виробити адекватний режим праці і відпочинку.
При вираженій брадикардії з нападами МЕМ пацієнт повинен уникати надмірних психотравмуючих ситуацій, які є значущими фізичних навантажень.
Обом категоріям пацієнтів корисно дізнатися, що при брадикардії бажано вживати в їжу такі продукти, як волоські горіхи, суміш меду, лимона і часнику, а також відвар деревію, так як ці продукти благотворно впливають на скоротливу здатність серцевого м’яза. Всім особам із захворюваннями серцево – судинної системи потрібно позбутися від шкідливих звичок, дотримуватися дієти зі споживанням низькокалорійних продуктів та частіше відпочивати на свіжому повітрі.
Якщо брадикардія розвивається у вагітної жінки, здатність виносити дитину залежить від основного захворювання. Як правило, легка і помірна брадикардія не впливає на постачання киснем плода. Якщо майбутня мама приймає якісь ліки, вона повинна узгодити можливість їх прийому з лікуючим акушером.
Два види брадикардії
Брадикардія як варіант норми
Якщо уповільнення серцевого ритму викликано закономірною реакцією організму на вплив факторів навколишнього середовища, її називають фізіологічної (варіант норми). Це означає, що у таких людей переважають гальмівні впливи нервової системи на серце.
Фізіологічна синусова брадикардія серця буває:
- у людей, що займаються фізкультурою, фізичною працею і професійних спортсменів;
- під час сну;
- при тривалому (більше доби) перебування тіла в горизонтальному положенні;
- в результаті впливу холоду.

При регулярних фізичних навантаженнях, у спортсменів розвивається фізіологічна синусова брадикардія
Головні критерій того, що зменшення частоти серцевих скорочень є варіантом норми:
- відсутність скарг;
- пульс не менше 50 уд / хв;
- ритмічність серцебиття (через однакові проміжки часу).
Брадикардія як симптом хвороб
Брадикардію вважають патологічної (аномальної, сигналом хвороби), якщо уповільнення серцебиття виникає:
- без явних передумов (немає факторів, які здатні викликати фізіологічну брадикардію);
- у вигляді раптових нападів;
- супроводжується нерегулярністю пульсу (різна тривалість часових проміжків між скороченнями);
- супроводжується порушенням загального стану або будь-якими іншими скаргами.
Чи беруть в армію при брадикардії?
У переліку захворювань, коли призовник вважається непридатним до проходження військового обов’язку, брадикардія відсутній, оскільки це не захворювання, а діагностична ознака патологій роботи серця. При діагностуванні брадикардії молода людина повинна пройти обстеження серцево-судинної системи, і тільки на підставі виявленого / невиявленого захворювання вирішується питання про придатність до служби.
За ст. 42-48 непридатними до служби визнаються юнаки із захворюваннями – АВ-блокадою і синдромом слабкості синусового вузла. При відсутності цих патологій призовник не звільняється від проходження військової служби.
Синусова брадикардія – причини
Для визначення причин слід звернути увагу на захворювання або ситуації, які можуть проявитися брадикардією. Тому синусная брадикардія вважається не окремим діагнозом, а лише симптомом певної патології:
- Хімічне отруєння – солями важких металів, будь-якими речовинами;
- Нейроцікруляторная дистонія;
- Зловживання алкогольними напоями, курінням, наркотичними речовинами;
- Гострі і затяжні форми серцевих хвороб – запалення міокарда, інфаркт, ураження серцевого м’язової оболонки, синдром слабкості синусового вузла;
- Злоякісні новоутворення в шийної та грудної областях;
- Інфекційні захворювання – зараження крові, хвороби кишечника, нагноєння, запалення легенів;
- Надмірне вживання лікарських засобів, діючу речовину яких уповільнює серцебиття – “Метопролол”, “Верапаміл”, “Аспаркам”, “Аміодарон” та інші;
- Збої в гормональній системі – зниження секреції гормонів щитовидної або надниркової залоз;
- Печінкова або ниркова недостатність.
прогноз
Прогноз для фізіологічної та легкої форм брадикардії сприятливий. Якщо пацієнт страждає на захворювання, що призвів до розвитку помірної і вираженої брадикардії, то прогноз визначається стадією кардіологічного захворювання або характером внесердечних захворювання, яка стала причиною брадикардії. Наприклад, якщо у пацієнта гіпотиреоз, але при цьому за допомогою гормонозаместительной терапії в організмі підтримується адекватний рівень гормонів щитовидної залози, то прогноз з боку серця сприятливий.
Якщо ж причиною стала хронічна серцева недостатність в термінальній (кінцевої) стадії, то прогноз виявиться несприятливим, тим більше, що навряд чи такий пацієнт буде схильний до втручання по установці кардіостимулятора в силу загального виснаження організму і наявності протипоказань для операції.
Причини і групи ризику
До групи ризику по розвитку патологічної синусової брадикардії потрапляють в першу чергу люди похилого віку. Старіння організму супроводжується уповільненням метаболізму, розвитком атеросклерозу, інших хронічних захворювань. Також має значення спадковий фактор, вроджені хвороби. Тривале недоїдання, в тому числі і тривалий дотримання дієти з метою схуднення, може провокувати брадиаритмією. До групи ризику також включені люди, що працюють з фосфорорганічними речовинами, які зловживають алкоголем, курці.

Чим небезпечна брадикардія?
Фізіологічна, легка і помірна брадикардія, як правило, до ускладнень не призводять. Основною небезпекою вираженої брадикардії і нападів МЕМ, є асистолія (зупинка серця) і клінічна смерть внаслідок ішемії головного мозку. Крім цього, велика ймовірність розвитку тромбоемболічних ускладнень – тромбоемболії легеневої артерії, ішемічного інсульту або інфаркту міокарда.
Внаслідок порушення проведення імпульсу при брадикардії може розвинутися часта шлуночкова екстрасистолія або пароксизмальна шлуночкова тахікардія, що може призвести до виникнення фібриляції шлуночків і летальним результатом.
ступеня
АВ-блокада може мати три ступеня вираженості:
- Виражена – ЧСС менше 40 уд / хвилину
- Помірна – 40 до 50 уд / хвилину
- Легка – 50 до 60 уд / хвилину
При легкої і помірної брадикардії порушень кровообігу не розвивається, тому що серце скорочується і з достатньою силою виштовхує кров. А виражена викликає порушення роботи всіх органів і систем, відбуваються численні порушення кровообігу, що пов’язано з їх кисневим голодуванням, так як кількість кисню, що надходить до тканин з кров’ю, є недостатнім для нормальної життєдіяльності організму людини. Виражена брадикардія супроводжується блідістю шкірних покривів і слизових, можуть виникнути судоми і втрата свідомості.
кардіостимулятор
Коли у людини реєструється виражена брадикардія і на цьому тлі розвивається серцева недостатність – вдаються до імплантації в серце кардіостимулятора. Це пристосування самостійно генерує електричні імпульси. Стабільний заданий серцевий ритм сприяє відновленню адекватної гемодинаміки.
Операція проводиться під загальним знеболенням і триває близько години. Через підключичну вену під контролем рентгенівського апарату вводиться подвійний електрод у правий шлуночок і передсердя. Стимулятор підшивається в підключичної області або під шкірою на животі.
Пацієнт проводить в хірургічному відділенні не довше ніж тижні.
Ліки в залежності від форми і стадії брадикардії
Щоб впоратися з легкої брадикардією, яка характеризується незначним зниженням частоти серцевих скорочень до 50-59 ударів в хвилину, використовуються такі лікарські засоби:
- Седативні препарати – настоянка і екстракт валеріани, Корвалдин.
- Вітамінні засоби.
Седативні засоби при брадикардії
Седативний ефект можуть надавати багато фармакологічні препарати з інших груп, наприклад, барбітурати (Фенобарбітал, Барбаміл), натрію оксибутират, транквілізатори, антигістамінні засоби (Димедрол, Дипразин), але для даних засобів ця дія – побічна або вторинне і проявляється лише в певних дозах .
Розглянемо ліки, для яких зниження збудливості ЦНС – основний ефект:
- Препарати валеріани отримують з кореневища лікарської різновиди рослини. Відрізняються такі види вмістом ізовалеріанову ефіру, борнеолу та інших біологічно активних компонентів. Препарати валеріани найбільш ефективні, якщо брадикардія супроводжується стенокардією. У цьому випадку дія рослинних засобів усуне симптоми, допоможе нормалізувати рівень артеріального тиску.
- Спільно з препаратами валеріани нерідко використовують ліки на основі трави пустирника . Випускаються у вигляді настоянок, настоїв і екстрактів, що містять ефірне масло, сапоніни, дубильні речовини, алкалоїди. За своєю дією схожі з препаратами лікарської валеріани. Подібна комбінація найбільш ефективна, якщо брадикардія у людини викликана рефлекторно – внаслідок підвищення артеріального тиску (початкова стадія гіпертонічної хвороби), а також при серцево-судинних неврозах.
- Корвалдин – комбіноване седативний засіб, випускається в краплях для перорального застосування. У 100 мл препарату міститься 2,0 бромизовалериановой кислоти, 1,8 фенобарбіталу, 0,14 масла м’ятного і 0,02 масла хмелю. Корвалдин також надає рефлекторний сосудорасшіряюще дію, через що його доцільно використовувати при брадикардії, викликаної на артеріальну гіпертензію.
Всі перераховані вище препарати допоможуть нормалізувати стан нервової системи.
До седативним засобів також відносяться натрію і калію бромід, які більш ефективні. Але їх використання при брадикардії нераціонально в зв’язку з тим, що тривала терапія нерідко призводить до розвитку явищ бромізму – хронічного отруєння бромидами.
вітамінні препарати
Серед вітамінних засобів, що застосовуються при брадикардії, можна виділити:
- Кислоту аскорбінову – препарат вітаміну C. Відноситься до водорозчинних, з організму виділяється з сечею. Свої позитивні ефекти при брадикардії надає завдяки поліпшенню функціонування симпатичної нервової системи, що викликано підвищеним синтезом катехоламінів (адреналіну і норадреналіну), стимуляції еритропоезу.
Також аскорбінова кислота сприяє синтезу кортикостероїдів, що призводить до підвищення артеріального тиску, прискорює метаболізм холестерину і зменшує проникність судинної стінки. З огляду на широкого спектру дії препарату вітаміну C він ефективний при захворюваннях серцево-судинної системи, включаючи аритмії. Випускається у вигляді драже.
Під час терапії з використанням аскорбінової кислоти не рекомендується вживати спиртні напої і продукти табакопроізводства. Це пов’язано з прискореним перетворенням препарату в неактивні компоненти під впливом нікотину, етанолу та їх метаболітів.
- Піридоксину гідрохлорид – препарат водорозчинного вітаміну B Вплив на серце обумовлено позитивним інотропним дією – збільшення амплітуди серцевих скорочень – і негативним хронотропного ефектом – зменшення частоти серцевих скорочень.
При брадикардії особливо важливо друга дія, так як піридоксин викликає зниження автоматизму серцевого м’яза, що запобігає нападам аритмії. Випускається у вигляді розчину для ін’єкцій.
- Токоферолу ацетат – препарат жиророзчинних вітамінів E. Надає кардіотропну дію – поліпшує оксигенацію і скоротність міокарда, попереджає розвиток дистрофічних процесів в серцевому м’язі, активує еритропоез і покращує реологічні властивості крові. Випускається у формі 10 або 5-процентних розчинів по 10 мл у флаконах, в ампулах по 1 мл 5 і 10-процентного розчину, капсулах по 0,5 г 20-процентного розчину.
Лікування помірно вираженої брадикардії
При медикаментозному лікуванні брадикардії середнього ступеня тяжкості, при якій значення частоти серцевих скорочень досягають 40-49 ударів в хвилину, використовують такі засоби:
- Панангин – ставитися до препаратів магнію, містить також аспарагинат калію. Випускається в драже, концентраті для розчину. Іони магнію і калію включаються в роботу ряду ферментів, у процес зв’язування макромолекул з субцеллюлярнимі елементами і в механізм м’язового скорочення на молекулярному рівні.
Співвідношення поза- і внутрішньоклітинного кількості іонів калію і магнію впливає на скоротливу здатність міокарда. Найбільш ефективний Панангин при шлуночкових аритміях, включаючи брадикардію.
- Аспаркам – препарат повністю відповідає вищезгаданому.
- Конкор – селективний бета 1 адреноблокатор, який використовується в рідкісних випадках – при брадикардії, викликаної хронічною серцевою недостатністю або рефлекторно внаслідок артеріальної гіпертензії. Пов’язано це з тим, що Конкор, впливаючи на бета 1 -адренорецептори, розташовані в серці, викликає пригнічення 4-х основних функцій міокарда. У тому числі він знижує частоту серцевих скорочень. Випускається у формі таблеток для перорального прийому.

Лікування важких форм брадикардії
При яскраво виражених формах брадикардії, що супроводжуються зниженням ЧСС до 39 і менш ударів в хвилину, найчастіше використовуються:
- М-холіноблокатори. У цій групі при брадикардії особливу увагу привертає Атропіну сульфат і Іпратропію бромід. Їх застосування обумовлено тим, що блок м-холінорецепторів серця призводить до підвищення ритму, скоротливості передсердь, полегшення атріовентрикулярноїпровідності. Використовуються при вираженій брадикардії у випадках інтенсивного погіршення стану хворого.
- Бета-адреноміметики. Типовий представник групи і широко поширені засоби – ізопреналіном гідрохлорид або Ізадрин. Завдяки збудливій впливу на бета 1 -адренорецептори серця, викликає збільшення сили і частоти серцевих скорочень, полегшує атріовентрикулярну провідність. Ефективний при важкої брадикардії, пов’язаної з порушенням провідності в АВ-вузлі, синдромі Морганьї-Адамса-Стокса.
Останнє стан може бути викликано переходом неповної атріовентрикулярної блокади в повну, брадикардією з ЧСС нижче 30 ударів в хвилину.
- Симпатоміметики. Ефедрин, що належить до цієї групи, опосередковано стимулює альфа- і бета-адренорецептори завдяки впливу на пресинаптичні варикозні потовщення адренергічних волокон, ніж сприяє вивільненню медіатора (норадреналіну).
Крім того, для препарату характерно незначне прямий вплив на адренергічні рецептори і пригнічення нейронального захоплення норадреналіну, завдяки чому він діє триваліше. Ефедрин стимулює діяльність серця, підвищує артеріальний тиск, що дозволяє його використовувати при брадикардії, особливо якщо на ЕКГ є ознаки атріовентрикулярного блоку (такий прояв найбільш характерно для шлуночкового типу аритмії).

