Симптоми, тактика лікування і наслідки інфекційного мононуклеозу у дорослих
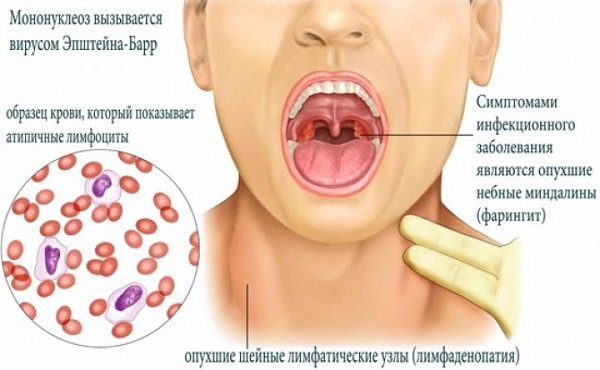
Мононуклеоз у дітей називається гостре інфекційне ураження, воно розвивається через проникнення і ведення активної життєдіяльності в організмі вірусу Епштейна-Барра. Хвороба спочатку вражає лімфатичну систему, а також негативно впливає на дихальну систему, на печінку, селезінку.
Що це таке?
Клінічно характеризується синдромом загальної інфекційної інтоксикації різного ступеня вираженості, генералізованнной лимфаденопатией, тонзилітом, збільшенням печінки і селезінки і вираженими специфічними змінами гемограми.
Шляхи передачі інфекції
Вірус Епштейна-Барра – це повсюдно поширений представник сімейства герпевірусів. Тому інфекційний мононуклеоз можна зустріти практично у всіх країнах світу, як правило, вигляді спорадичних випадків. Найчастіше спалахи інфікування реєструються в осінньо-весняний період. Хвороба може вражати пацієнтів будь-якого віку, проте найчастіше страждають від інфекційного мононуклеозу діти, дівчата-підлітки і юнаки. Немовлята хворіють досить рідко. Після перенесеної хвороби практично у всіх груп пацієнтів виробляється стійкий імунітет. Клінічна картина захворювання залежить від віку, статі і від стану імунної системи.
Джерелами інфекції є вірусоносії, а також хворі з типовими (маніфестними) і стертими (безсимптомними) формами захворювання. Вірус передається повітряно-крапельним шляхом або за допомогою інфікованої слини. У рідкісних випадках можливо вертикальне зараження (від матері до плоду), інфікування під час трансфузии і при статевих контактах. Також існує припущення, що ВЕБ може передаватися через предмети домашнього вжитку і аліментарним (водно-харчовим) шляхом.
Механізм розвитку хвороби
Вірус Епштейна-Барра потрапляє зі слиною чи її крапельками на слизову оболонку ротової порожнини і закріплюється на її клітинах – епітеліоцитах. Звідси вірусні частинки проникають в слинні залози, імунні клітини – лімфоцити, макрофаги, нейтрофіли і починають активно розмножуватися. Відбувається поступове накопичення збудника і зараження все нових клітин. Коли маса вірусних частинок досягає певної величини, їх присутність в організмі включає механізми імунної відповіді. Особливий вид клітин імунітету – Т-кілери – знищують заражені лімфоцити, в зв’язку з чим в кров викидається велика кількість біологічно активних речовин і вірусних частинок. Їх циркуляція в крові призводить до підвищення температури тіла і токсичного ураження печінки – в цей момент з’являються перші ознаки хвороби.
Особливістю вірусу Епштейн-Барра є його здатність прискорювати ріст і розмноження В-лімфоцитів – відбувається їх проліферація з подальшим перетворенням в плазматичні клітини. Останні активно синтезують і виділяють в кров білки імуноглобуліни, що, в свою чергу, викликає активацію іншого ряду клітин імунітету – Т-супресорів. Вони виробляють речовини, покликані придушити зайву проліферацію В-лімфоцитів. Порушується процес їх дозрівання і перехід в зрілі форми, в зв’язку з чим в крові різко зростає кількість мононуклеарів – одноядерних клітин з вузьким обідком цитоплазми. По суті, вони є незрілими В-лімфоцитами і служать найбільш достовірною ознакою інфекційного мононуклеозу.
Патологічний процес призводить до збільшення розмірів лімфовузлів, так як саме в них відбувається синтез і подальше зростання лімфоцитів. У піднебінних мигдалинах розвивається потужна запальна реакція, зовні неотличимая від ангіни. Залежно від глибини ураження слизової оболонки її зміни варіюють від пухкості до глибоких виразок і нальоту. Вірус Епштейна-Барра пригнічує імунну відповідь за рахунок деяких білків, синтез яких відбувається під впливом його ДНК. З іншого боку, заражені клітини епітелію слизової оболонки активно виділяють речовини, які ініціюють запальну реакцію. У зв’язку з цим поступово наростає кількість антитіл до вірусу і специфічного противірусного речовини – інтерферону.
Велика частина вірусних частинок виводиться з організму, проте в організмі людини довічно зберігаються В-лімфоцити з вбудованою ДНК вірусу, яку вони передають дочірнім клітинам. Збудник змінює кількість синтезованих лимфоцитом іммноглобулінов, тому може привести до ускладнень у вигляді аутоімунних процесів і атопічних реакцій. Хронічний мононуклеоз з рецидивуючим перебігом формується в результаті недостатнього імунної відповіді в гостру фазу, через що вірус вислизає від агресії і зберігається в достатній кількості для загострень хвороби.
способи лікування
При лікуванні мононуклеозу лікар призначає ліки для зниження симптомів і клінічних проявів. Коли у пацієнта регулярно піднімається температура тіла, необхідно приймати жарознижуючі засоби. Хворому забезпечують рясне пиття і повний спокій.
Комплексна терапія включає в себе застосування десенсибилизирующих препаратів, які допомагають попередити або послабити алергічну реакцію. Найбільш ефективні ліки – інтерферон, імуностимулятори та інші противірусні засоби. За свідченнями лікарів пацієнтам призначають ефективні противірусні препарати:
- Арбідол;
- ацикловір;
- Изопринозин.
Хворе горло потрібно полоскати теплим розчином Фурациліну, содою і сіллю, які в рівних пропорціях змішують і розчиняють в стакані води. Щоб полегшити стан, позбутися головного болю і знизити температуру тіла, необхідно прийняти Ібупрофен або Ацетамінофен.
Кортикостероїди допомагають усунути болючість і дискомфортні відчуття, зменшити набряки в мигдалинах, горлі і селезінці. Приймати ліки потрібно під постійним контролем лікаря.
Засоби народної медицини
Гарячковий стан можна швидко усунути за допомогою відвару на основі ромашки, м’яти, насіння кропу. Можна заварити чай з троянди, плодів шипшини. Існує кілька перевірених і ефективних способів:
- Капуста. Цей продукт є відмінним доповненням до комплексної медикаментозної терапії. У раціон потрібно включити вживання подрібненої капусти. Лікарі рекомендують готувати спеціальні відвари на основі цього овоча. Для поліпшення смаку можна додавати сік лимона і кілька чайних ложок рідкого меду. Щоб приготувати відвар, беруть 4-5 капустяного листя, заливають їх водою і варять протягом 5 хвилин. Перед вживанням домашнє засіб від мононуклеозу має настоятися протягом 40-60 хвилин. Його приймають в теплому вигляді.
- Корінь астрагала. Це кращий засіб для лікування патології, оскільки воно відрізняється противірусними властивостями. Корінь астрагала допомагає вилікувати мононуклеоз без ускладнень і побічних проявів. Для приготування настоянки беруть столову ложку подрібненого кореня, засипають його в термос, заливають 250 мл кип’яченої гарячої води. Наполягати засіб потрібно 30-40 хвилин. Перед вживанням його обов’язково проціджують і приймають по 2 ст. ложки не частіше трьох разів на день. Домашнє ліки п’ють перед їжею.
- Ехінацея. Ця квітка знайшов широке застосування в лікуванні мононуклеозу. Він має протимікробну, противірусну і загальнозміцнюючу дію. Для приготування корисного чаю потрібно взяти 3 сухих подрібнених квітки, додати 2 ч. Л. кореня. Фахівці з нетрадиційної медицини рекомендують додавати також листя. Суміш заварюється в 500 мл окропу. Тривалість настоювання – 50 хвилин. Пити ліки потрібно в гострий період хвороби по 3 склянки. Для профілактики рекомендоване дозування, складова 200 мл в день. Цей засіб застосовується для лікування мононуклеозу і профілактики інших інфекційних хвороб.
- Мелісса. Ця трава відома широким терапевтичним дією. В її складі міститься величезна кількість корисних біологічно активних речовин, які допомагають організму швидко відновлюватися при проникненні вірусу Епштейна – Барр. Мелісса виявляє седативну, спазмолітичну, антигістамінну, імуномодулюючу та антиоксидантну дію. Для лікування потрібно регулярно приймати чай і не пропускати прийоми. Для приготування кошти беруть сухе листя і стебла меліси в рівній кількості. У склянці окропу потрібно заварити 2 ст. ложки трави. Тривалість настоювання – 15 хвилин. Для інтенсивного лікування потрібно пити по 3 чашки протягом дня.
- Аїр. Його використовують для лікування патологій бронхів і легенів. Для приготування лікарського засобу беруть 250 мл води і 1 ч. Л. кореневища. Заливати його потрібно окропом. Тривалість настоювання – близько 30 хвилин. Перед вживанням засіб потрібно обов’язково процідити. Настій п’ють 4 рази на день по 100-150 мл за 30 хвилин до прийому їжі.
Ще один перевірений метод лікування патології – фітоаплікації. Для цього потрібно взяти в рівних пропорціях бруньки сосни, листя чорної смородини, берези і арніки гірської. Додатково можна додати квіти календули, ромашку, сухоцвіт болотна, лікарський буркун, а також листя верби. В одному літрі окропу потрібно заварити 5 ст. л. сухої суміші.
Засіб настоюють протягом 30 хвилин. Настій акуратно зливають, а вологе сировину загортають в марлю. Готова фітоаплікації накладається на область уражених лімфатичних вузлів. Тривалість компресу – 20 хвилин. Для інтенсивного лікування мононуклеозу у дорослих потрібно зробити близько 9-10 процедур. Компреси накладають через день.
ступеня тяжкості
Розрізняють такі форми:
- Типову – з явно вираженими симптомами, такими як лихоманка, ангіна, збільшення печінки і селезінки, наявність в крові віроцити (так званих атипових мононуклеарів – різновиди лейкоцитів).
- Атипову. При цій формі захворювання будь-якої з характерних симптомів інфекційного мононуклеозу у дитини відсутній повністю (наприклад, в крові не знайдено віроцити) або симптоми неявні, стерті. Іноді виникають яскраво виражені ураження серця, нервової системи, легенів, нирок (так звані вісцеральні ураження органів).
Залежно від тяжкості перебігу хвороби, збільшення лімфовузлів, печінки і селезінки, кількості мононуклеарів в крові типовий мононуклеоз поділяють на легко протікає, середньотяжкі і важкий.
Розрізняють такі форми перебігу мононуклеозу:
- гладка;
- неускладнена;
- ускладнена;
- затяжна.
профілактика
Щоб уникнути розвитку інфекційного мононуклеозу необхідно дотримуватися таких рекомендацій:
- Чи не нехтувати планової вакцинацією.
- При перших симптомах захворювання негайно звертатися до лікаря, щоб запобігти ризику появи ускладнень і переходу гострої форми мононуклеозу в хронічну.
- Найчастіше гуляти з дитиною на свіжому повітрі.
- Зміцнювати імунітет вітамінними комплексами.
- Забезпечити дитину збалансованим харчуванням.
Симптоми і перші ознаки
Інкубаційний період (від моменту впровадження, до перших клінічних проявів), триває 4-7 тижнів. У цей період відбувається проникнення вірусу через слизові оболонки (ротоглотки, слинні залози, шийка матки, шлунково-кишкового тракту). Після, вірус починає контактувати з В-лімфоцитами, заражаючи їх, замінюючи їх генетичну інформацію на свою, це обумовлює подальшу дезорганізацію заражених клітин – вони крім чужий ДНК отримують ще «клітинне безсмертя» – практично безконтрольне розподіл, і це дуже погано, тому що вони вже не виконують захисну функцію, а просто є переносниками вірусу.
Основними клінічними проявами доброякісного лімфобластоза є:
- підвищена стомлюваність;
- лимфоаденопатия (збільшення регіонарних лімфовузлів);
- гіпертермія;
- біль в горлі.
Можуть також мати місце такі клінічні прояви (окремо або в різних поєднаннях):
- міалгія;
- артралгія (суглобові болі внаслідок застою лімфи);
- головні болі (в т. ч. мігренозні);
- катаральний трахеїт;
- катаральний бронхіт;
- зниження загального імунітету.
Як правило, першим симптомом інфекційного мононуклеозу є загальне нездужання без будь-яких інших проявів патології. Початковий період триває в середньому близько тижня. У міру розвитку захворювання приєднуються збільшення (до 2-3 см) і болючість шийних лімфовузлів і підвищення загальної температури до фебрильних значень (38-39 ° С).
Інфекційний мононуклеоз супроводжується ураженням печінки, у зв’язку з чим, нерідко відзначаються такі симптоми як відчуття тяжкості в правому підребер’ї і зміна кольору сечі (вона стає темною). У патологічний процес також залучається селезінка, тому у пацієнта відзначається спленомегалія (збільшення даного органу в розмірах).
Загальна тривалість захворювання складає в середньому 1-2 тижні, після чого настає період реконвалесценції. Стан пацієнта поступово поліпшується, але загальна слабкість і збільшення шийних вузлів можуть відзначатися ще протягом 3 тижнів.
клінічна картина
Симптоми мононуклеозу у дорослих досить специфічні для постановки діагнозу. Ознаки хвороби починають проявлятися через 5-60 днів від моменту проникнення вірусу в організм. Протягом інкубаційного періоду збудник тільки починає реплікацію, патологічних симптомів ще немає. Недуга на ранніх етапах проявляється подібно застуді. Першими відзначаються симптоми загальної інтоксикації організму:
- температура тіла піднімається до значних фебрильних відміток (38-39 градусів за Цельсієм). Можлива ще більш виражена гіпертермія. Температура може триматися протягом всього періоду перебігу захворювання;
- відмічається головний біль, запаморочення, відчуття слабкості і розбитості.
Через кілька днів починається ураження носоглотки і ротоглотки. Виявляються ознаки ангіни:
- запалюються піднебінні і глоткова мигдалики. Вони стають набряклими, червоніють;
- спостерігається інтенсивний больовий синдром. Пацієнт не може нормально ковтати;
- з’являється відчуття чужорідного тіла в глотці. Це відбувається через набряклість глотки;
- м’яке піднебіння і піднебінні мигдалини покриваються білястим нальотом, прояв відзначається в 90% випадків;
- хворий хропе, голос стає менш виразним, хрипким.
Крім цього спостерігаються ознаки риніту:
- носове дихання через набряклості утруднено або абсолютно неможливо;
- відзначаються пекучі болі в носі.
При цьому закінчення і підвищеного синтезу слизу немає.
Нарівні з описаними симптомами з’являються болючі червоні висипання на шкірі обличчя, рук, ніг і живота, а також сідниць. У перші кілька діб це червоні плями. Потім вони трансформуються в папули, заповнені рідким прозорим ексудатом. На 7-10 день папули дозволяються самостійно з утворенням кірки, а потім рубців. За характером папуллезная висип нагадує вітряну віспу . Через недосвідченість лікар може сплутати одне захворювання з іншим.
Нарешті, «вінчає» клінічну картину масивне запалення лімфатичних структур. Лімфовузли запалюються як в області шиї, так і в області паху, пахв і ін. Лімфаденіт має генералізований характер. Закінчитися це може дуже плачевно. У виняткових випадках можливі зміни з боку серцево-судинної системи (тахікардія, брадикардія).
Це класичний варіант клінічної картини гострого мононуклеозу. Однак в деяких випадках відзначається безсимптомний перебіг. Це так звана атипова форма захворювання. Зустрічаються вона приблизно в 30% всіх випадків.
ускладнення
Ускладнення виникають в цілому рідко.
Найпоширеніші наслідки – це гепатит, жовтушність шкіри і потемніння сечі, а найбільш серйозне наслідок мононуклеозу – це розрив оболонки селезінки, що виникає через тромбоцитопенії і перерастяжения капсули органу і вимагає екстреного оперативного втручання.
Решта ускладнення пов’язані з розвитком вторинної стрептококової або стафілококової інфекції, розвитком менінгоенцефаліту, асфіксії, важких форм гепатиту і інтерстиціальної двосторонньої інфільтрації легенів.
наслідки
Мононуклеоз здатний викликати масу несприятливих наслідків. Ускладнення такі:
- безпліддя;
- механічна асфіксія через перекриття верхніх і нижніх дихальних шляхів;
- вторинний герпетичний менінгіт;
- розрив печінки;
- розрив селезінки;
- анемія;
- запалення легенів;
- летальний результат.
Ускладнення зустрічаються досить часто, приблизно в 10-15% випадків . Тому потрібно усвідомити всю серйозність становища. Мононуклеоз аж ніяк не мирна патологія.
діагностика
Часто мононуклеоз плутають з ангіною або ГРВІ. Відрізнити ці стани допомагає спостереження: при ГРВІ присутній нежить, а мононуклеоз проявляється закладеністю носа і хропе диханням.
Для правильного розпізнавання хвороби, необхідно проводити конкретні методи діагностики:
- Загальний аналіз крові – наявність атипових клітин – мононуклеарів, підвищення кількості лімфоцитів і моноцитів.
- ПЛР-метод (полімеразна ланцюгова реакція) – проводиться виявленням ДНК збудника з слини, крові, лімфи.
- ІФА-дослідження – дозволяє визначити специфічні антитіла для вірусу Епштейна-Барра. Наявність M-імуноглобулінів в крові вказує на інкубаційний і гострий період хвороби, а G-антитіла свідчать про перенесеної інфекції або носійство даного вірусу.
Різні методи сучасної діагностики дозволяють обстежувати стан лімфовузлів, печінки і селезінки – УЗД, КТ, МРТ, рентген.
При підозрі або постановці діагнозу інфекційного мононуклеозу, пацієнти повинні проводити серологічний метод дослідження на ВІЛ-інфекцію. У початковій стадії ця інфекція також передбачає наявність мононуклеарів в крові. Дослідження проводиться трикратно – в період піку, через 3 і 6 місяців після хвороби.
Як лікувати інфекційний мононуклеоз?
Специфічна противірусна терапія при інфікуванні вірусом Епштейна-Барра відсутня, лікування у дорослих і дітей носить симптоматичний і підтримуючий характер. При терапії, особливо в дитячому віці, заборонено використання ацетилсаліцилової кислоти (аспірину) через високу ймовірність розвитку синдрому Рея і парацетамолсодержащіх препаратів, що негативно впливають на печінку (це захворювання робить печінку вразливою).
Лікування проходить переважно вдома, однак при важкому стані і приєднання ускладнень рекомендується госпіталізація в стаціонар. До ознак необхідності госпіталізації відносять:
- гіпертермію з показниками від 39,5 ° С;
- виражені симптоми інтоксикації (тривала фебрильна лихоманка, мігренозні болю, непритомність, блювота, діарея і т. п.);
- початок ускладнень, приєднання інших інфекційних захворювань;
- виражений поліаденіт з загрозою асфіксії.
У всіх інших випадках призначається суворе дотримання постільного режиму в домашніх умовах.
Напрямки терапії дітей, хворих на інфекційний мононуклеоз:
| вид терапії | мета лікування |
| симптоматична | Зменшення і купірування симптомів захворювання |
| патогенетична | Зниження гіпертермії (рекомендовані препарати на основі ібупрофену, наприклад, дитячий Нурофен) |
| місцева антисептична | Зниження вираженості запальних процесів в носоглотці |
| десенсибилизирующая | Зменшення алергічної реакції організму на збудника і токсини |
| загальзміцнювальна | Підвищення опірності організму (вітамінотерапія) |
| Імуномодулююча, імуностимулюючі | Підвищення системної і місцевої резистентності (противірусні, системні та місцеві імуномодулюючі препарати) |
| Терапія при ураженнях печінки, селезінки | Підтримка функціонування органів (препарати-гепатопротектори, жовчогінні медикаменти, щадна дієта) |
| призначення антибіотиків | При приєднанні бактеріальної інфекції в носоглотці (кращі препарати без змісту пеніциліну через високу ймовірність розвитку алергії на пеніцилінову групу при даному захворюванні) |
| протівотоксіческое лікування | При ознаках гіпертоксичні течії захворювання показані глюкокортикоїди (преднізолон) |
| оперативне лікування | Хірургічне втручання (спленектомія) при розриві селезінки, трахеотомія при набряку гортані, що заважає дихальної функції |
Обов’язковий постільний режим, стан спокою. Харчування хворому на інфекційний мононуклеоз призначається дробове (4-5 разів на добу), повноцінне, дієтичне. Виключаються продукти з високим вмістом жирів (вершкове масло, смажені страви), гострі, солоні, мариновані, копчені продукти, консервовані страви, напівфабрикати, гриби.
Раціон базується на молочних продуктах, овочевих стравах, нежирних сортах м’яса, риби, птиці, зернових (кашах, цільнозернових сортах хліба), фруктах, ягодах. Рекомендовані овочеві супи і неміцні м’ясні бульйони, рясне пиття (вода, компот, морси, соки, відвари шипшини і т. П.).
При легкій формі захворювання і прийнятному самопочутті дітям, які хворіють на інфекційний мононуклеоз, рекомендують прогулянки на свіжому повітрі без високої фізичної активності та переохолодження.

Терапія при вагітності
Вагітні жінки також піддаються ураженню інфекцією. Під час виношування дитини імунна система стає слабкою, тому організм стає сприйнятливим до різних мікробів. При прогресуванні мононуклеозу під час вагітності з’являється запальний процес в печінкових жовчних протоках, а також розвивається тонзиліт.
Жінки часто плутають симптоми цієї патології з ангіною. Захворювання поступово розвивається, тому починають запалюватися мигдалини, виникає набряклість в аденоїдах. Пацієнтки відчувають болючість під час ковтання. У вагітних різко підвищується температура тіла, знижується апетит. Спочатку організм намагається самостійно боротися з інфекцією, але при відсутності лікування поступово слабшає.
Такі патологічні зміни призводять до розвитку жовтяниці, запальним процесам в легенях, неврологічних порушень. На шкірі виникає висип. Характерна ознака – хворобливість в животі. При діагностиці мононуклеозу в період вагітності лікарі можуть наполягати на аборті.
Ізлечіванію підлягає тільки легка форма. Жінкам призначають антигістамінні препарати, краплі в ніс і полоскання для горла. У важких ситуаціях вагітні пацієнтки направляються в стаціонар, де будуть перебувати під цілодобовим наглядом фахівців.
Додатково майбутнім матерям призначають інтерферон, що дозволяє знизити ризик розвитку хронічної форми мононуклеозу. Пацієнтці потрібно дотримуватися суворого постільного режиму, якщо температура тіла підвищується до 38 ° C і вище. Категорично заборонено змащувати горло або сторонніми предметами прибирати наліт з мигдаликів. Така процедура призводить до розвитку абсцесу, який негативно впливає на стан вагітної жінки і плоду.
прогноз
Пацієнтам, які перехворіли вірусним мононуклеоз, як правило, приписують сприятливий прогноз.
Варто зазначити, що основною умовою відсутності ускладнень і несприятливих наслідків є своєчасне виявлення лейкозів і постійне спостереження за зміною показників крові. Також, надзвичайно важливо стежити за самопочуттям хворих до моменту їх повного одужання. В ході наукових досліджень виявлено:
- температура тіла вище 37,5 градусів зберігається приблизно протягом кілька тижнів;
- симптоми ангіни і болю в горлі зберігаються протягом 1-2 тижнів;
- стан лімфатичних вузлів нормалізується протягом 4 тижнів з моменту маніфестації захворювання;
- скарги на сонливість, втома, слабкість можуть виявлятися ще протягом 6 місяців.
Переболевшие дорослі і діти мають потребу в регулярному диспансерному обстеженні протягом півроку-року з обов’язковим регулярним проходженням аналізу крові.
Народна медицина
Після попереднього диференціального діагностування та призначення медикаментозного лікування, можна ефективно підтримати результативність лікування народними засобами. Лікувальні трави та інші нетрадиційні методи можуть бездоганно доповнити лікарські препарати і примножити їх ефект. Рекомендується користуватися відварами, приготованими на основі лікарських трав:
- Взяти однакову пропорцію трави едельвейса; квітів волошки; коренів лопуха, оману і цикорію. Ретельно все подрібнити. Насипати в підходящий посуд 3 столові ложки суміші і заварити літром окропу. Настояти протягом 12 годин. Потім процідити. Приймати по 0,5 склянки за півгодини до їди. Максимальний курс лікування відваром становить близько двох місяців.
- Можна за таким же рецептом приготувати відвар з календули, квіток ромашки, деревію, череди і безсмертника, а також трави мати-й-мачухи. Приймати по тій же системі.
Мононуклеоз вимагає додаткового, особливого підходу до відновного процесу (більше часу приділяти на відпочинок, хороший сон, гідний спокій).