
Симптоми і лікування молочниці при вагітності в 3 триместрі
У період виношування дитини жінка особливо схильна до інфекцій. Виявлені в мазку або сечі дріжджі при вагітності можуть свідчити про розвиток в організмі вагінальний кандидоз, який завдає чимало дискомфорту. Діагностувати і перемогти хворобу у вагітної особливо важливо, тому що мова йде про здоров’я не тільки самої жінки, але і її дитини.

Причини появи дріжджів
Серед інших факторів ризику розвитку молочниці при вагітності:
- прийом антибіотиків;
- недотримання інтимної гігієни;
- рідкісна зміна гігієнічних прокладок і білизни;
- тісні синтетичні плавки;
- достаток в харчуванні солодощів, кондитерських виробів, мучного;
- погіршення імунітету;
- хвороби, що передаються статевим шляхом.
Передумови молочниці при вагітності
Збудник молочниці – грибок Кандида, який є в будь-якому організмі людини. Він потрапляє до нас під час пологів, через предмети побуту, з продуктами харчування. Свою патогенну природу цей грибок виявляє тільки при сприятливих для нього умовах.
Спровокувати розвиток кандидозу можуть самі різні чинники:
- Знижений імунітет і наявність хронічних захворювань. Часто кандидоз розвивається на тлі цукрового діабету, патологій серцево-судинної сфери, онкології, ВІЛ та інших хвороб.
- Неправильна гігієна – надмірне або недостатнє підмивання, використання мила (воно порушує природну мікрофлору), синтетичні прокладки і неякісне білизна.
- Прийом ліків – антибіотиків, гормонів, імунодепресантів і ін.
- Недотримання дієти – надлишок солодкого сприяє посиленому виробленню вагінального секрету, що створює сприятливі умови для розмноження патогенного грибка.
- Механічне пошкодження піхви.
- Сильний стрес, емоційне напруження.
- Захворювання шлунково-кишкового тракту, сечостатевої сфери.
- Нестача вітамінів.
Іноді у вагітних жінок молочниця з’являється без видимих на те причин. Через гормональної перебудови організму, при якій переважає прогестерон, кислотно-лужний баланс піхви змінюється, що і призводить до появи молочниці.
симптоматика
Ознаки появи дріжджів у жінок при вагітності:
- Поява рясних виділень з піхви. Характер виділень різний, колір може варіюватися від прозорого і білого до жовтувато-сірого, консистенція – творожистая, рідше – водяниста. Запах – кисломолочний або тухлої риби.
- Наявність пекучих відчуттів при сечовипусканні, постійного свербіння, який посилюється в нічний час.
- Зміна зовнішнього вигляду статевих органів – набряклість, почервоніння, припухлість.
- Хворобливість сексуальних контактів.
аналоги
Повноцінним аналогом Кандида В6 є препарат Клотримазол або Клотримазол-Акрі.
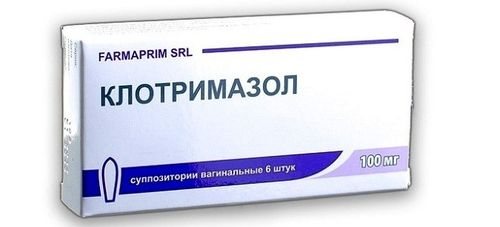
Також лікарі можуть порекомендувати на заміну такі медикаментозні засоби:
- Кандібене;
- Кандізол;
- имид;
- лотрімін;
- Канестен.
Всі ці препарати мають однакову діючу речовину, але різні допоміжні компоненти. Тому перед застосуванням того чи іншого засобу потрібно детально ознайомитися зі складом таблеток і не застосовувати їх при вагітності без дозволу лікаря.
діагностика дріжджів

Лікар-гінеколог визначить діагноз і призначить відповідне лікування захворювання.
Виявлення дріжджовий інфекції у вагітної включає наступні етапи:
- відвідування гінеколога з детальним описом симптомів;
- взяття мазка на флору;
- взяття мазка на ІПСШ;
- бактеріальний посів з піхви;
- ОАМ і ОАК.
Постанова правильного діагнозу дуже важливо, так як симптоми, які провокують дріжджові грибки, часто схожі з інфекціями, що передаються статевим шляхом (трихомоніаз, хламідіоз, гонорея та інші). Невірна діагностика призведе до неефективного, а можливо, навіть небезпечного лікування для вагітної жінки і її майбутньої дитини. Наприклад, прийом антибіотиків без показань у пацієнтки з молочницею викличе сильний рецидив хвороби.
Симптоми і діагностика кандидозу
Вагінальний кандидоз при вагітності не має симптомів, відмінних від таких в будь-який інший період в житті жінки. Як правило, пацієнтки скаржаться на сверблячі відчуття, білі сирні (пластівцями) виділення з кислуватим неприємним запахом.
Свербіж і біль посилюються під час статевих контактів і на деякий час зникають після гігієнічних процедур. При огляді відзначається роздратування, почервоніння зовнішніх статевих органів.
Але всі ці симптоми можуть вказувати не тільки на кандидоз, але і на ряд інших захворювань (в тому числі ЗПСШ).
Для уточнення діагнозу лікар виписує направлення на діагностичні обстеження:
- Мазок на мікрофлору. В ході процедури в піхву вводять тампон і збирають на нього вміст (слиз, виділення). Потім матеріал висушується на оглядовому склі і досліджується під мікроскопом. Лаборант підраховує кількість бактерій, грибків і лейкоцитів. При вагінальному кандидозі в мазку виявляються грибки, велика кількість лейкоцитів, характерне для запальних реакцій, переважання патогенних бактерій над корисними. Детальніше: що показує гінекологічний мазок →
- Бактеріальний посів. Проводиться не завжди, дозволяє виявити які саме бактерії і грибки населяють піхву, а також визначити ефективні препарати для лікування.
Так як на отримання діагностичних даних зазвичай потрібно кілька днів, терапію лікар призначає вже після першого огляду і далі, в разі потреби, доповнює її і коригує.
У чому небезпека дріжджів для вагітності і плоду?
Лікування від кандидозу необхідно, так як немовля, проходячи вже заражені родові шляхи матері, обов’язково заразиться молочницею. Кандидоз матері викликає у дитини кон’юнктивіт і стоматит. Також грибок, який присутній на слизовій піхви у жінки при вагітності, погіршує еластичність тканин. Ризик розривів і ускладнень під час пологів в такому випадку збільшується в кілька разів.
Слід зазначити, що дріжджі в мазку або сечі при вагітності безпечні для плода в утробі.
особливості молочниці
Збудники цієї неприємної хвороби – дріжджоподібні грибки, які дуже широко поширені і зустрічаються в шлунково-кишковому тракті людини, в ротовій порожнині, в піхву, а іноді і на шкірі. Статистика говорить про те, що Кандідозоносітельство зустрічається у приблизно 5% обстежених жінок (вагітних і невагітних).
Якщо раніше ви коли-небудь страждали на цю недугу, при вагітності він повернеться до вас обов’язково. Такі грибки можуть потрапити в статеві органи з кишечника, під час статевих контактів, через різні предмети гігієни. Часто це явище спостерігається у хворих з порушеним обміном речовин або з хронічними захворюваннями. У вагітних найчастіше з’являється молочниця в третьому триместрі, коли організм вже починає підготовку до пологів.
Вагітність в деякому роді сприяє появі такої хвороби, як молочниця. У третьому триместрі вагітності багато жінок починають скаржитися на свербіж, густі і рідкі виділення з сирнистими домішками. Сверблячка починає дуже часто турбувати ночами, не даючи спокійно відпочити. Погодьтеся, що на такому терміні дуже складно впоратися з цією серйозною проблемою самостійно. Тому звертайтеся до лікаря – кандидомікоз обов’язково потрібно вилікувати ще до пологів, щоб він почав передаватися дитині.
Зазвичай новина про наявний у неї кандидозі шокує майбутню маму. Більшість жінок при цьому намагаються знайти відповідь на питання: чому ця неприємність трапилася саме з нею в такий важливий для неї і малюка момент. Однак гінекологи і досвідчені мами знають, що молочниця у вагітних є максимально поширеним явищем.
Як відомо, збудником молочниці (або кандидозу), є дріжджовий грибок з розкішним назвою «Кандіда» (Candida). Цей мікроорганізм називають умовно патогенних. Подібні гриби знаходяться і в організмі здорової жінки, проте кількість їх мізерна і не призводить до захворювання. В організмі ж жінки «в цікавому положенні» присутні фактори, що сприяють активному розмноженню даного мікроорганізму і витіснення корисної мікрофлори піхви.
Перш за все, це пов’язано з природними змінами організму вагітної, головними з яких є зниження імунітету і гормональні зміни.
Зниження імунітету в момент вагітності (імунна депресія) є природним процесом, інакше материнський організм сприйняв би ембріон як чужорідний об’єкт і знищив його.
Надто природна при вагітності і гормональний зрушення. Збільшення кількості естрогену і прогестерону в організмі вагітної призводить до збільшення кислотності піхви.
У підсумку сукупність факторів низького імунітету і гормонального зсуву служать «поштовхових механізмом» для появи кандидозу під час вагітності.
- наслідків переходу мікроорганізмів Candida з кишечника жінки (при дисбактеріозі органів травлення);
- внаслідок наявного до вагітності дисбактеріозу піхви;
- зараження в момент статевого акту від партнера (в 20% випадків);
- поїдання жінкою солодощів і борошняних страв в надмірних кількостях;
- лікування гормонами або антибіотиками, прийому протизаплідних препаратів або імунодепресантів;
- підвищеного рівня жіночих гормонів;
- запальних недуг сечостатевої сфери;
- деяких хронічних ендокринних патологій (діабету, ожиріння, захворювань щитовидної залози);
- затяжних хронічних недуг (захворювань серця, хронічної анемії, гепатиту, туберкульозу, онкологічних захворювань та ін.);
- авітамінозу;
- механічних мікротравм і гігієнічних порушень (попадання бруду з рук або білизни, тертя тісної нижньої білизни, грубого сексу і ін.);
- ВІЛ інфекції;
- стресових ситуацій;
- погані умови побуту (високої вологості і поганої вентиляції приміщень, неможливості проводити жіночу інтимну гігієну на нормальному рівні).
Зазвичай до хвороби призводить відразу кілька перерахованих вище факторів.
Особливо часто виникає молочниця в останньому триместрі. Так само високий ризик появи кандидозу у жінок, вже хворіли на цю недугу до вагітності.
Кандидоз може вражати різні органи жінки, але найбільш частим є кандидоз. Саме його і називають в народі молочницею. При цьому недугу грибком уражаються зовнішні статеві органи (вульва і піхву) майбутньої матері.
Щоб не стикатися з молочницею під час вагітності, жінці і її партнеру важливо пройти е повне медичне обстеження в момент планування потомства. І якщо підозра про кандидозі підтверджується, обом партнерам необхідно пройти лікування, а до його закінчення оберігатися від вагітності.
лікування дріжджів

Важливо підібрати медпрепарати, які не зашкодять майбутній дитині.
Лікування дріжджів при вагітності ускладнене тим фактом, що більшість ліків протипоказані для застосування у дівчат в положенні. Багато синтетичні препарати здатні проникати крізь плацентарний бар’єр, впливаючи на розвиток плода. Вплив деяких лікарських засобів на дитину, яка перебуває в утробі, зовсім не вивчено до кінця. Наприклад, ефективні ліки від молочниці «Флуконазол» ( «Фуцис», «Дифлюкан») неможливо використовувати при терапії вагітних з причини його високу токсичність.
Безпечні препарати при вагітності
Системне лікування дріжджів під час вагітності часто не рекомендується. Вся терапія зводиться до зняття неприємних симптомів в піхву і місцевим знищення грибків на слизовій. Лікарі рекомендують вагітним вагінальні свічки, мазі, креми від молочниці. Найбільш популярні препарати проти дріжджових грибків, безпечні для матері і її майбутньої дитини при вагітності, представлені в таблиці.
| препарат | Діюча речовина | Можливість застосування при вагітності |
| «Пімафуцин» | натамицин | На будь-якому терміні |
| «Ливарол» | кетоконазол | З другого триместру |
| «Тержинан» | ністатин | З другого триместру |
| «Клотримазол» | клотримазол | У третьому триместрі |
| «Бетадин» | ПВПйод | У першому і другому триместрі |
| «Бура в гліцерині» | тетраборат натрію | На будь-якому терміні |
Народна медицина
Метод, підмивання йодом з содою, позбавляє від сирнистий виділень і знімає свербіж.
Через неможливість застосування багатьох лікарських засобів для знищення дріжджів під час вагітності на виручку приходять рецепти народної медицини, безпечні для вагітної і плода. Рецепти позбавлення від дріжджів в домашніх умовах у вагітної:
- Використання соди та йоду. Сода, що володіє лужної середовищем, блокує розмноження грибкової інфекції, йод загоює і дезінфікує ранки і ерозії на слизовій. Застосовувати можна в вигляді сидячих ванночок (на літр води 1 ст. Л. Соди і 1 ч. Л. Йоду).
- Календула. Відвар календули (2 ст. Л. Квіток заливається склянкою води, після чого розбавляється водою до досягнення обсягу 1 л) наливають в таз і сидять в ньому не менше півгодини щодня при молочниці під час вагітності.
- Мед. Тампони, змочені в медовому розчині (ложка меду на склянку води), вводяться в піхву на ніч.
- Кефір. Використання домашнього кефіру в тампонування ефективно проти дріжджів в період вагітності.
- Масло чайного і оливкового дерева. Застосування ефірного масла чайного дерева разом з оливковою допоможе побороти грибкову інфекцію. На 100 крапель оливкової олії додати 2 краплі олії чайного дерева, в цій сумішшю змочити тампон, помістити в піхву на ніч.
Для досягнення максимального ефекту терапію повинні проходити обидва статевих партнера одночасно.
Що можна застосовувати в першому триместрі вагітності
Перший триместр – це найскладніший і тривожний період для майбутніх мам. В організмі відбуваються серйозні зміни, що супроводжуються токсикозом. Поява симптомів молочниці при вагітності в 1 триместрі вкрай небажано, але саме на ранніх термінах кандидоз може дати про себе знати. Від прийому протигрибкових препаратів в цей період краще відмовитися. Можна використовувати мазі і крему, лікуватися народними засобами, робити гігієнічних процедури з цілющими травами, содою і марганцівкою.
Що стосується вибору рослин для лікування, в цьому питанні знадобиться допомога і поради лікаря. У перший триместр краще взагалі виключити трави. Деякі з них підвищують тонус матки, можуть спровокувати викидень і розвиток патологій у плоду. Небезпека під час вагітності несуть:
- женьшень;
- алое;
- базилік;
- гвоздика;
- иссоп;
- петрушка;
- низка;
- пижмо.
Корисні трави використовувати можна, але дуже акуратно, маленькими дозами і строго з дозволу лікаря.
- Пімафуцин (свічки)
Широкого спектра дії, не токсичний навіть при прийомі високих доз. Однак за рахунок такої переваги його ефективність невисока. Проникаючи в організм, надає зв’язує вплив на мембранні стероли клітин збудника молочниці, від чого їх функції та структура порушуються. В результаті хвороботворні мікроорганізми гинуть.
Застосовують Пімафуцин по 1 свічці на добу від 3 до 6 днів. Тривалість курсу лікування залежить від стадії розвитку молочниці. Перед сном необхідно ввести супозиторій у піхву, чим глибше, тим краще. Для зручності рекомендовано прийняти горизонтальне положення.
- Екофуцін (свічки)
Протигрибковий засіб, що входить до групи макролідів. Володіє руйнівним впливом на різні хвороботворні мікроорганізми, включаючи Кандида. Пригнічує життєдіяльність патогенної мікрофлори і запобігає її подальше зростання, проникаючи всередину клітин грибків.
Використовується 1 раз на добу перед сном. Супозиторій потрібно помістити якомога глибше в піхву, лежачи на спині. Терапевтичний курс триває 3-6 днів.
- Міконазол (супозиторії вагінальні)
Похідне імідазолу. Загибель дріжджових грибків досягається шляхом пригнічення процесу синтезу такого речовини, як ергостерол. В результаті ліпідний склад клітин грибків зазнає значних змін, що призводить до неможливості їх подальшої життєдіяльності.
Свічки з єдиної дозуванням, що становить 0,1 г, вводяться по 1 шт. 1 раз на добу у вечірній час. Жінці рекомендується лягти на спину і трохи підняти стегна. Ліки повинне існувати у вагінальне отвір якомога глибше. Тривалість терапії визначає лікар, враховуючи стан пацієнтки і ступінь поширення поразок.
- Прімафунгін (свічки)
Грибки роду Кандіда мають високу чутливість до основного діючої речовини – натамицину. Дана речовина проникає в клітинні мембрани збудника, руйнуючи їх зсередини. Засіб практично не всмоктується в загальний кровотік, тому не має системну дію. Саме завдяки такому плюса його призначають в різних триместрах вагітності, в тому числі і першому.
Пропонуємо ознайомитися Герпетиформний дерматит Дюрінга у дітей
Перед сном потрібно вставляти глибоко в піхву по 1 свічці. Вводити найкраще, коли тіло знаходиться в положенні лежачи. Тривалість курсу визначається лікарем. Фахівці не рекомендують розрізати супозиторії на частини, так як це може привести до неправильного розподілу основної діючої речовини в складі ліки.
профілактика
Уникнути повторної появи дріжджових інфекцій при вагітності можна, дотримуючись нескладних правил. Важливо в період проходження терапії проти молочниці повністю відмовитися від інтимної близькості. Спровокувати рецидив захворювання може вживання в їжу гострих, жирних, солодких продуктів, тому від їх надмірного вживання варто відмовитися. Перевагу краще віддати білизні з натуральних тканин. Правильна гігієна, своєчасна заміна білизни та гігієнічних щоденних прокладок збільшить шанси того, що хвороба ніколи не повернеться. Також лікарі радять жінкам при вагітності вести здоровий спосіб життя, гуляти, висипатися і уникати стресових ситуацій.
Лікувальні препарати
Що стосується медикаментозних засобів для лікування молочниці, то, як ми вже говорили, їх список тепер для вас значно розширюється. Добре зарекомендували себе препарати «Гіно-певаріл», «Тержинан», «Полижинакс», «Клотримазол», «Пімафуцин», «Кліон-Д». Нещодавно з’явилося нове медикаментозний засіб «Залаїн» (сертаконазол) і поки у нього зафіксована стовідсоткова ефективність (до появи стійких штамів). Примітно і те, що Залаїн дозволено використовувати також під час лактації.
При комплексному лікуванні рекомендовано включення препарату «Вагілак» і ректальних свічок з інтерфероном «Вобензим» або «ІФ-Альфа.»
І порада наостанок – намагайтеся тренувати сили організму, дані вам самою природою. Вірте в своє міцне здоров’я і не думайте про те, що «ось, я знову захворіла», а твердо говорите самій собі: «я борюся і перемагаю!»
Залежно від періоду вагітності, для лікування молочниці допустимі різні препарати. При неускладненій течії намагаються використовувати місцеві препарати, що дають мінімальні побічні ефекти для організму жінки і майбутнього малюка.
I триместр
При неускладнених формах молочниці досить застосування Клотримазолу у вигляді крему в дозі 500 мг (нерідко навіть одноразового).
Для системного (загального) лікування для цього періоду вагітності частіше використовують препарати: Пімафуцин, Віферон.
- Пімафуцин вважається препаратом першої лінії (провідним) в цей період. Він вважається мінімально токсичним для плоду. Ефективність цих ліків зазвичай висока, хоча при цьому обов’язково враховувати чутливість мікроорганізмів у пацієнтки. Найчастіше Пімафуцин приймають по схемі і розрахунку: 1 таблетка 4 рази на день курсом 10-20 днів.
- Віферон також використовують в першому триместрі. Цей противірусний препарат служить для підтримки імунітету вагітної і його використовують 2 рази на день протягом 5-10 днів (або довше, якщо це вирішить лікар) ректально. Віферон відмінно сумісний з будь-якими протигрибковими препаратами.
Пропонуємо ознайомитися Укуси клопів на людину лікування народними засобами
II і III триместри
На цьому терміні вагітності крім Пімафуціна і Виферона використовують препарати: Ністатин, Флуконазол.
Препарати Пімафуцин і Віферон так само можна використовувати в другому і третьому триместрах в якості першочергових.
Ністатин частіше використовують при кандидозах ротової порожнини, стравоходу і кишечника. Його використовують при неефективності препаратів першої лінії. Ліки має незначну всмоктуваність зі шлунка і кишечника, і в основному ліквідує кандидозні осередки, локалізації в травному тракті.
При призначенні Ністатину доктор повинен бути впевнений в тому, що користь від лікування даним ліками для материнського організму перевищує ступеня ризику для плода.
Схеми лікування ністатин можуть бути різні, проте добова доза не повинна бути вище 6 млн. Одиниць.
Флуконазол застосовується в таблетованій вигляді (зазвичай 150 мг всередину) і як внутрішньовенних ін’єкцій. Форма введення вибирається відповідно до поширеністю патології, ступенем ураження тканин і формою недуги.
Флуконазол в таблетках або капсулах використовують при кандидозної вульвовагініті або ураженні травного тракту.
Флуконазол в розчині об’ємом 100 і 200 мл використовують внутрішньовенно і лише в умовах стаціонару.
Примірної схемою лікування урогенітальної форми кандидозу в II і III триместрах може служити:
- Місцево: Пімафуцин, Клотримазол або Тержинан у вигляді вагінальних таблеток, крему або свічок протягом 10-12 днів.
- Іммунокоррекціонная терапія: Віферон (свічки) 2 рази на день протягом 10 днів у II триместрі і 10 днів в III триместрі з контролем (мазок на флору або гінекологічний посів) через 2 тижні.
Протигрибкові препарати досить токсичні навіть для організму поза вагітності. Якщо ж їх доводиться використовувати при вагітності, то лікар зобов’язаний максимально захистити організм жінки, завдяки паралельному призначенню пробіотиків і вітамінів.
Прибуток дозволяють нормалізувати функцію кишечника, створюючи несприятливі умови для розмноження збудника молочниці. Нерідко саме шлунково-кишковий тракт служить «фабрикою» виробництва кандид.
Як пре- або прибутків використовують препарати типу Лінекс, Хілак форте, біфіформ, Лактіале, Максілака, Ентерожерміна і ін.
Вітамінні комплекси призначаються більшості жінкам з метою додаткового джерела вітамінів і мікроелементів, а також для профілактики деяких природжених аномалій плоду (типу дефекту дихальної трубки і ін.) При лікуванні кандидозу ці препарати також дозволяють запобігти негативному впливу протигрибкових препаратів на організм жінки і плоду.
Серед полівітамінних комплексів частіше використовують препарати типу Елевіта Пронаталь, Фембіона Наталкеа (I або II), Вітрум Пренатал.
Причини і ознаки грибка
Причинами грибка у жінок можуть бути різні фактори, починаючи від зараження від домашнього вихованця або хворої людини і закінчуючи особистими речами даного хворого людини. Також він може застати людей з ослабленим імунітетом, неправильним харчуванням і способом життя, з шкідливими звичками (алкоголь, куріння і т.д.). Якщо людина натер ногу, то це теж може з’явитися першопричиною розвитку хвороботворних бактерій і появою грибка.
Варто відзначити недотримання особистої гігієни, особливо людьми, страждаючими від підвищеного потовиділення.
Інші причини:
- Зараження грибком може статися в громадських місцях (саунах, лазнях, басейнах).
- Близький контакт з домашніми улюбленцями може викликати передачу їх грибка вам.
- Вживання антибіотиків також порушує мікрофлору, що є однією з причин.
Говорячи про ознаки такої хвороби, як грибок під час вагітності, потрібно згадати, що сама по собі вона не проходить.
Не потрібно тягнути до останнього, якщо ви бачите такі симптоми:
- свербіж, лущення, почервоніння і навіть біль в незвичних місцях;
- відшаровування нігтів, жовтий або червоний колір нігтьових пластин;
- запаморочення і біль у вухах;
- мікротріщини або пухирі на шкірі;
- сирнистий виділення з неприємним запахом;
- біль при сечовипусканні і багато іншого.
Пивні дріжджі: правильний прийом
Пивні дріжджі часто приймають спеціальними курсами від одного до двох місяців. Протягом року призначають не більше 3-х прийомів з обов’язковим дотриманням проміжних періодів (від 2 до 3-х місяців).
Призначають прийом такої добавки до їжі дітям від 12 років і дорослим по одній таблетці 3 рази в день. Обов’язково приймати після прийому їжі через годину. Велика дозування завжди повинна узгоджуватися з лікарем. Якщо прийом призначений дитині до 12 років: дітям 3-7-ми років призначають по 0,25 грам один раз на добу, від 7-ми років – по 0,5 грам два рази на добу.
джерела
- https://mirmedikov.ru/mikoz/gribok-pri-beremennosti.html
- https://EtoGribok.ru/na-tele/raznovidnosti/drozhzhi-pri-beremennosti.html
- https://moeditya.com/pregnancy/bolezni-pri-beremennosti/drozhzhi-v-mazke
- https://gribok24.ru/gribok/gribok-pri-beremennosti.html
- https://zdos.ru/brewers-yeast-contains-vitamins-pregnancy-and-lactation.html
- https://promother.ru/medikamenty/mozhno-li-beremennym-pit-pivnye-drozhzhi

