
Що робити при поліпах в жовчному міхурі – правильне лікування
Поліп жовчного міхура – це пухлиноподібне утворення різної причини, яке локалізується на внутрішній стінці жовчного міхура і росте в його просвіт, це часто зустрічається захворювання. Якщо вчасно не розпочати лікування, з’являється ризик, що воно перейде в ракову пухлину.
Методи лікування наростів в жовчному міхурі різні, все залежить від ступеня занедбаності захворювання. Медикаментозні препарати, народна медицина ефективні тільки на ранніх стадіях розвитку. В інших випадках потрібно операційне втручання.
Як розпізнати хворобу на ранньому терміні? Що робити, якщо таблетки вже не допоможуть? Розсмоктуються чи нарости? Дієвою є боротьба лазером? Чи можна запобігти розвитку ускладнень? Як виглядає наріст? Знаючи відповіді на ці питання, можна постаратися зберегти здоров’я – як фізичне, так і психічне.
Загальні відомості
90% втручань – це малотравматичні ендоскопічні операції з видалення поліпів разом з жовчним міхуром. Набагато рідше проводять відкриті втручання, при яких міхура роблять разом з регіонарними лімфовузлами за умови лапаротомії (робиться великий розріз в місці проекції органу, а не кілька маленьких, як при лапаротомії). При сприятливому перебігу поліпи можна вилікувати консервативними способами.
Спосіб життя після видалення поліпа
Коли відсутній жовчний міхур, серйозно порушується ферментативна активність, шлунковий сік виділяється в набагато менших концентраціях, а замість жовчного міхура відразу направляється в кишечник.
Щоб організм більш-менш навчився жити без жовчного міхура, необхідно не менше двох років. Особливо важливі перші півроку, що вимагають дотримання найдрібніших і самих незначних вимог щодо раціону:
- Їжу потрібно довго і ретельно пережовувати, щоб в шлунок не потрапили великі шматки, що забезпечить печінки більше можливості для ферментативної активності;
- Споживана їжа повинна готуватися тільки за допомогою варіння або на пару;
- За один прийом потрібно з’їдати невелику кількість їжі, щоб не перевантажувати травну систему.
Як до, так і після операції дієта при поліпах жовчного міхура передбачає дотримання дрібного режиму харчування, коли хворий повинен їсти по чуть-чуть, але кожні 3 години. Крім того:
- Виключити будь-які навантаження протягом півтори години після їжі;
- Продукти готувати тільки запіканням або варінням;
- Після їжі не повинно бути почуття переїдання;
- Їжу потрібно їсти в перетертої або сильно подрібненому вигляді;
- Страви можна їсти гарячими.
Не можна їсти грибні та жирні супи, здобу і смажені пиріжки, жирну рибу і м’ясо, копченості, різноманітні майонези і соуси, кислі овочі на зразок помідор, редиски, щавлю та ін. Також під забороною жирна молочна продукція, спиртне і газованої води, шоколад та ін.
Як проводять оперативне лікування, наслідки
Операцію при поліпах жовчного міхура можуть проводити різними методами.
Найпопулярніші:
- Відеолапароскопіческая холецистектомія (ВЛХЕ). В процесі проведення процедури використовують сучасне ендоскопічне обладнання.
- Лапароскопічна холецистектомія (ЛХЕ). Операція полягає у видаленні органу без великого розрізу шкірного покриву. Інструменти вставляють через незначні отвори в животі. Даний вид вважається найоптимальнішим в лікуванні поліпів жовчного міхура. Ефективність від терапії висока. Але в 5% випадків не вдається домогтися необхідного результату, і проводять традиційне втручання.
- Традиційна холецистектомія (Тхе). Операція є відкритою, тобто розрізають шкірний покрив. У порівнянні з лапароскопічним методом, від втручання можуть бути ускладнення через травматичності. У процесі традиційного втручання розсікають шкірний покрив, жирову клітковину, очеревину.
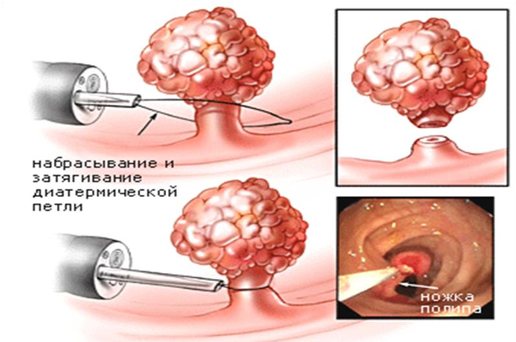
- Ендоскопічна поліпектомія. Операцію використовують, щоб видалити поліпи, але зберегти жовчний міхур. Діатермічні петлю накладають на освіту і прибирають його. Через петлю проходить заряд електричного струму, щоб кровотеча була мінімальною. Даний метод найчастіше використовують при утворенні поліпів у кишечнику, але допускається застосування на жовчному міхурі.
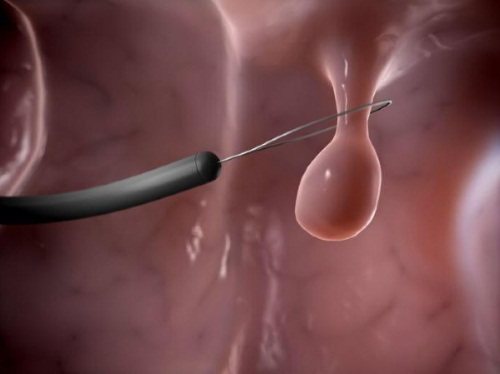
Лікування поліпів жовчного міхура, як правило, закінчується видаленням новоутворень хірургічним шляхом
Якщо операцію проводили при запущеній формі і довгий час людина не займався терапією стану, тоді можливо появи ускладнень – кровотечі, інфекційне ураження, поява гною з рани.
Рідко розвиваються грижі. У 1 з 1000 випадків може знадобитися додаткова операція. Щоб позбутися від негативних симптомів після втручання, слід дотримуватися всіх рекомендацій лікаря.
лікування
Спосіб лікування новоутворень в жовчному міхурі вибирається лікарем виходячи з результатів діагностичного обстеження. Найчастіше після виявлення новоутворень пацієнту призначається консервативна терапія. У деяких випадках буває досить препаратів і правильно підібраною дієти, іноді уникнути хірургічного втручання неможливо.
Медикаменти
Лікування без операції призначається при холестеринових утвореннях. У цьому випадку призначаються медикаментозні препарати. Найбільш дієві:
- Но-шпа, Гепабене розслаблюють гладку мускулатуру жовчного міхура. Завдяки препаратам йде спазм, у жовчі з’являється можливість проходити і брати участь в травному процесі.
- Симвастатин допомагає знизити рівень холестерину, ліпопротеїдів в крові.
- Урсосан усуває холестеринові камені. Засіб допомагає, коли жовчний міхур функціонує правильно.
- Урсофальк руйнує холестеринові відкладення.
- Холівер усуває застої і секретує жовч в органі.
Жовчний міхур людини
Народна медицина
Всі препарати дієві, коли висота наростів не перевищує 10 міліметрів. Застосовують методи народної медицини, умова аналогічне – невеликий розмір новоутворення.
- Чорнобривці, календулу, корінь оману, пижмо, полин, реп’яхи залити окропом. Готовий настій підігріти. Суміш приймати 3 рази в день.
- Ромашку, чистотіл залити окропом, відфільтрувати, протягом місяця приймати по 3 рази на день. Після перерви в 30 днів повторити курс.
- Безсмертник, дику суницю, звіробій, мати-й-мачуху, грицики, подорожник, насіння кропу, сизу ожину, кукурудзу, спориші, череду, шипшина подрібнити, залити окропом. Готовий настояний розчин відфільтрувати, пити по 3 рази на день.
- Полин вважається дієвим засобом в боротьбі із запаленнями, інфекційними захворюваннями в жовчному міхурі. Показує кровоспинний, антимікробну властивість, запобігає перехід доброякісних утворень в ракову пухлину.
- Найдієвішим народним засобом є чистотіл. Відвар потрібно приймати протягом 4 місяців, потім зробити річну перерву. Чистотіл отруйний, обережно!
Операційне втручання
Часом операція – єдиний ефективний, можливий метод лікування наростів в жовчному міхурі. Але частіше належить видаляти весь внутрішній орган, оскільки зрізання тільки новоутворень загрожує рецидивом захворювання.
Але, незважаючи на це, лікарі намагаються зберегти жовчний міхур, операції проводяться в крайньому випадку, коли інший метод не працює.
Показниками до хірургічного втручання вважають ряд факторів:
- в результаті захворювання утворюються конкременти, розвивається гнійний, калькульозний холецистит;
- стрімке зростання наявних поліпів;
- велика схильність у дорослих людей від 60 років;
- наявність в жовчному міхурі 2 і більше поліпів;
- широка ніжка поліпа – від 3 міліметрів;
- високий ризик при поліпозі товстого кишечника, утвореного через спадкового чинника;
- вплив на якість життя хворого – гострі, часті больові відчуття в правому підребер’ї, області живота.
Не менш важливі показники – гнійний холецистит, порушений желчеоттока, високий рівень білірубіну, гострі печінкові кольки.
види операцій
Коли хірургічного втручання не уникнути, вибирають, яким чином і яким методом буде проведена операція. Медицині відомий ряд способів хірургічного впливу. Вид операції вибирається виходячи зі ступеня тяжкості захворювання та інших факторів.
- Відеолапароскопіческая холецистектомія – щадний хірургічний метод. При зазначеному вигляді операції застосовуються сучасні ендоскопічні технології.
- Лапароскопічна холецистектомія вважається класикою хірургії. При лапароскопії видалення жовчного міхура роблять без розрізу. Однак не завжди вдається довести операцію до кінця, доводиться використовувати інші способи. Переваги лапароскопії – здатність прооперованого людини доглядати за собою самостійно, слабка і швидкоплинна біль під час реабілітаційного періоду. Позитивні рідкісні випадки ускладнення і відсутність потреби тривалого знаходження в лікарні.
- Традиційна холецистектомія – відкрита операція. Проводиться розріз у правому підребер’ї по Кохеру або верхній серединний зріз. Головний недолік методики – травматичність, оскільки розріз зачіпає білу лінію живота, очеревину, жирову клітковину і шкіру. Операція проводиться під загальним наркозом, шви знімаються через тиждень. Після проведення традиційної холецистектомії необхідний лежачий спосіб життя строком на 4 дні. Реабілітація триває 2 тижні.
- Ендоскопічна поліпектомія зберігає жовчний міхур і при цьому допомагає прибрати поліпи. При проведенні операції застосовують діатермічні петлю, накинуту на ніжку наросту. Якщо у новоутворення її немає, поліп видаляють завдяки фрагментації.
Причини формування поліпів
Для появи новоутворень в жовчному існує багато передумов. У більшості пацієнтів з таким діагнозом визначається відразу кілька провокуючих чинників. До таких відносять:
- генетичну схильність – виявлення поліпів у хворого автоматично вводить в зону ризику всіх його кровних родичів;
- аномалії розвитку – загини жовчного і перекрут призводять до локальних застоям жовчі, що провокує утворення пухлин;
- рівень естрогену – саме порушення гормонального фону у жінок викликають розростання слизових оболонок і формування поліпів різної локалізації, в тому числі і внутріпузирного;
- метаболічні порушення – при збоях в обміні речовин змінюється склад і якості жовчі, що збільшує ризик поліпозу;
- неправильне харчування – переважання в раціоні жирів тваринного походження і мононенасичених жирних кислот призводить до відкладення в судинах і жовчному холестеринових скупчень;
- віруси – спровокувати появу новоутворень може вірус папіломи людини або збудники гепатитів;
- запальні зміни – проникнення бактерій в жовчний міхур або порушення його кровопостачання викликають хронічні запальні процеси всередині органу і розростання слизових оболонок;
- порушення відтоку жовчі – холестаз через деформацій міхура або порушень прохідності його проток сприяє запаленню епітелію і надмірного загущення жовчі, при цьому формуються конкременти або поліпи.
До провокуючим факторів поліпозу можна віднести всі причини перерахованих вище проблем. Ризик появи новоутворень в жовчному підвищує малоактивний спосіб життя, хронічні стреси, психоемоційне напруження, регулярні порушення правил харчування.
Народна медицина
Методи народного лікування поліпів в жовчному міхурі можуть застосовуватися в складі комплексної терапії, але тільки після узгодження з лікуючим лікарем. Якщо крім поліпозносиндромом виростів орган заповнений камінням, ні в якому разі не використовуйте жовчогінні препарати, так як цей провокує напад коліки.
Ведмежа жовч від поліпів і конкрементів
Поширеним способом позбавлення від поліпів жовчного міхура є застосування ведмежої жовчі. Вона містить урсодезоксихолеву кислоту, яка як раз і використовуються для розчинення жовчних каменів і безоперационного лікування поліпозу. З ведмежою жовчі готують спиртові настоянки, і їх приймають протягом кількох місяців. Препарати з урсодезоксихолевой кислотою досить дорого коштують. Тому в якості альтернативи можна використовувати жовч ведмедя.
Але важливо купити якісний товар, краще – у знайомого мисливця. Ведмідь повинен бути великим. Багато настойку жовчного міхура використовують курсами кілька разів на рік, в тому числі для профілактики хвороб жовчовивідних органів.
суть захворювання
Поліп в жовчному міхурі – це локальне розростання його внутрішньої оболонки з формуванням виступу округлої, сосочковідной або грибовидной форми. Поліп може приєднуватися до слизової всім тілом або кріпитися за допомогою ніжки, що обмежує його рухливість.
Розміри поліпів відрізняються. У міхурі виявляють новоутворення розмірами від декількох міліметрів до 1,8 см і більше. Чим більше пухлина, тим вище ризик її злоякісного переродження.
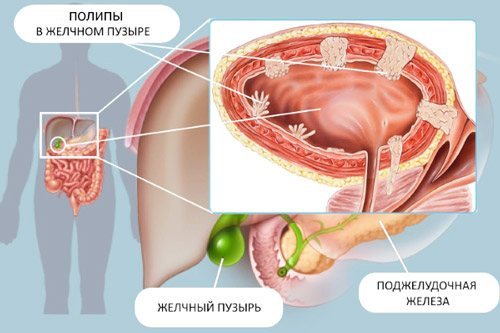
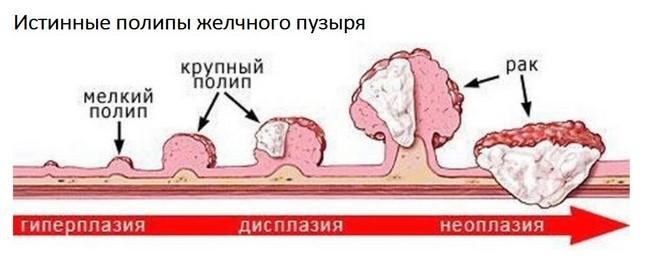
По суті, поліп – це гіперплазія епітеліальної тканини. При таких змінах епітелій надмірно швидко ділиться, утворюються «неправильні» клітини, нездатні виконувати свої функції і вчасно відшаровуватися. Згодом вони набувають здатність до поділу і поразки оточуючих здорових структур, що і є ракова пухлина.
види поліпів
Розрізняють істинні і помилкові поліпи. Належність до того чи іншого виду визначає здатність до малігнізації. Залежно від природи, поліпи класифікують на види:
1. аденоматозний поліп – справжня доброякісна пухлина з ризиком переродження близько 10%, вимагають підвищеної уваги і постійного контролю з подальшим радикальним лікуванням;
2. поліп-папілома – наслідок прогресування папіломавірусної інфекції, збудник може викликати рак, тому такі новоутворення також відносяться до істинних і ретельно контролюються;
3. запальний поліп – результат гострого або уповільненого запального процесу з локальної гіпертрофією епітелію, ризик переродження низький, проте консервативним шляхом усунути неможливо;
Що таке поліпи, в чому полягає їх небезпека
Ці новоутворення (поліпи), що складаються з тканин слизової оболонки, щільно проростають в порожнину стінки жовчного міхура. Найбільш часто поліпи виявляються у жінок після 35-40 років. Якщо при діагностиці виявлені множинні доброякісні новоутворення, не слід панікувати, але і закидати діагностику небажано.
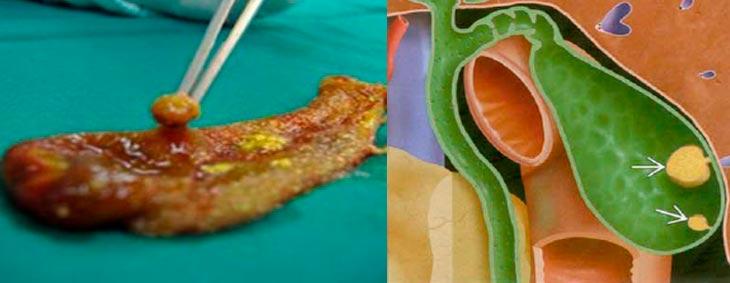
Існує небезпека переродження поліпів в онкологію, тому потрібно періодично спостерігатися у лікаря. У пацієнтів з поліпами жовчного міхура підвищений ризик появи жовчнокам’яної хвороби. У жовчному міхурі важче виявити утворення поліпів, так як вони маскуються під симптоми інших супутніх захворювань органу.
Поліпи не заразні, не передаються від людини до людини.
діагностика поліпів
Найбільш інформативний метод діагностування – проведення УЗД. Апарат добре «переглядає» стінки жовчного міхура, що без проблем дозволяє виявити поліпи. Спостерігаються характерні ехопрізнакі, що вказують на наявність утворень. Найлегше побачити поліпи жовчного міхура, що розташовуються в області передньо стінки. Якщо ж вони з’явилися на задній стінці, то переглянути їх буде важче.
Можливі супутні ознаки в діагностиці, що вказують на поліпоз жовчного міхура:
- нерівномірне потовщення шару слизової оболонки;
- окремі новоутворення на стінках;
- виникнення запалення;
- функціональні порушення.
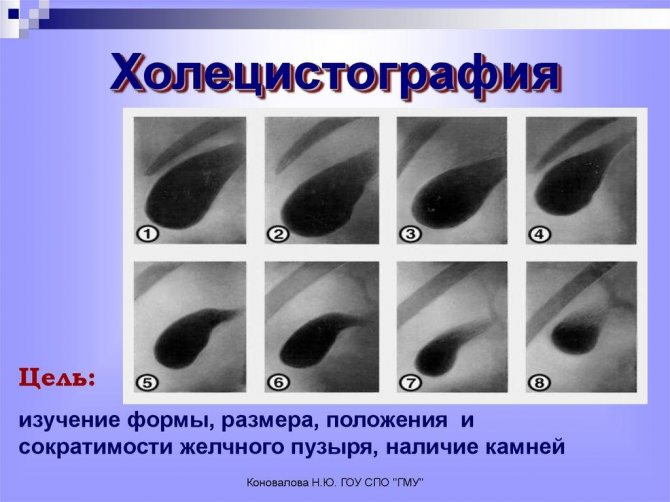
Другий варіант для діагностики – призначення холецистографии. Менш інформативний спосіб, ніж проведення УЗД, так як дозволяє виявити тільки поліпи з явними ознаками зміни структури стінок жовчного міхура. Складність діагностики жовчного міхура полягає в тому, що фахівці часто плутають конкременти з поліпами. Причини – не завжди дозволяє обладнання з точністю розглянути поліпи.
Побічно за лабораторними аналізами можна знайти поліп по біохімічному дослідженню крові. На неї вказують – підвищений вміст печінковихтрансаміназ, білірубіну і лужної фосфатази. Ці показники вказують на ряд інших порушень гепатобіліарної системи.
Важливо не переплутати поліпи в жовчному міхурі з дрібними каменями, від яких потрібно позбуватися в ході лікування. Невилікуваний конкременти загрожують закупоркою жовчовивідних проток або перфорацією стінки жовчного міхура.
Причини виникнення
Поліпоз найбільш часто розвивається на тлі хронічного перебігу холециститу. Тривалий уповільнений запальний процес – результат невилікуваного загострення. Гострий холецистит в 90% випадків розвивається стрімко через закупорку жовчовивідних проток великим конкрементом. Дане явище називається холелітіазом і вимагає термінового лікарського втручання.
загальні причини
Сприяють появі поліпів в жовчному міхурі такі чинники:
- застій жовчі, що веде до запалення і потовщення стінок жовчного міхура, через що утворюються поліпи;
- порушення обмінних процесів – якщо холестерин довгий час знаходиться в завищених показниках, то з часом на стінках жовчного міхура формуються холестеринові відкладення, що веде до поліпу;
- гормональний дисбаланс, найбільш властивий жінкам в період вагітності, сприяє появі жовчного застою через підвищений показника естрадіолу, тому чоловіки менш схильні до поліпу;
- при вагітності у міру зростання матки відбувається здавлювання жовчного міхура, що загрожує тимчасовими ускладненнями, які без терапії переростають в ускладнення;
- спадкова схильність – якщо у когось із близьких родичів раніше діагностували поліпи в жовчному міхурі, то висока ймовірність, що вони з’являться у молодого покоління;
- при біліарних патологіях відбувається неповне виведення шлункового секрету по протоках, що провокує ускладнення;
- неправильне харчування, з надмірним вживанням смаженої або жирної їжі;
- часте розпивання спиртних напоїв.
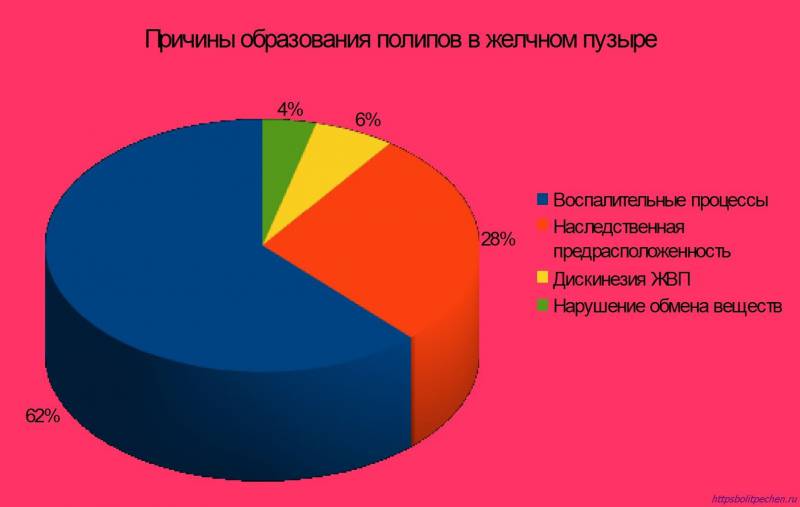
Хвороби, що супруводжують
Нерідко поліпи жовчного міхура виникають на тлі патологій печінки або підшлункової залози. На тлі новоутворень часто виявляється жовчнокам’яна хвороба, дискінезія жовчовивідних шляхів, холецистит і панкреатит.
Опис спостерігаються хвороб:
- Спазми жовчовивідних шляхів або їх дискінезія. Хвороба має 2 типу – гіпертонічний і гіпотонічний. У першому випадку тонус міхура підвищений і він спазмує. Найчастіше ускладнення виникає у жінок, і загострюється, в залежності від фази менструального циклу. Гіпотонічний тип – це недостатні скорочення у органу. Він зустрічається частіше у осіб похилого віку. При дискінезії спостерігається утруднений жовчний відтік, що провокує холестаз, шлунково-кишкового тракту або холецистит. В результаті це сприяє утворенню поліпів в жовчному міхурі.
- Жовчнокам’яна хвороба характеризується утворенням холестеринових конкрементів, що відкладаються в печінці, жовчних протоках і жовчному міхурі. Камені виникають через порушення в складі жовчного секрету – при нестачі фосфоліпідів з переважанням холестерину і насичених жирних кислот. Сприяють утворенню ЖКХ неправильне харчування, жовчний застій, інфекції жовчного міхура та жовчовивідних шляхів. Разом з цим часто з’являються поліпи жовчного міхура та інші новоутворення.

- Хронічне або гострий перебіг запалення підшлункової залози – спостерігається на тлі дискінезії, спазмів жовчного міхура або при порушенні функцій сфінктера Одді. Це ті ж хвороби, що викликають поліпоз.
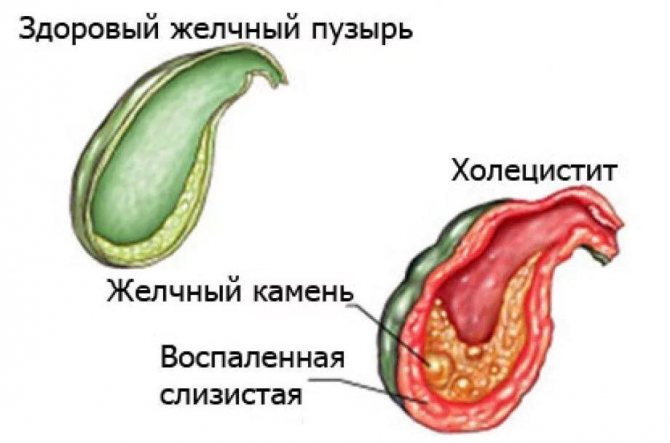
- Холецистит спостерігається при ЖКХ або тривалому жовчному застої. Ці причини сприяють утворенню поліпів жовчного міхура.
Психосоматика при поліпах жовчного міхура
Недоведеним галузь психології – психосоматика, є вченням про зв’язок свідомості з хворобами внутрішніх органів. Фахівці, що вивчають цей напрям, вважають, що багато патологій жовчного міхура таять в собі психогенний фактор.
Можливі психосоматичні причини поліпів в жовчному міхурі:
- Відчуття сильної злості. Якщо немає можливості вилити емоції і тримати злість в собі, то це відбивається на стані жовчного міхура та його проток.
- Якщо хтось насильно зазіхає на чиїсь права, але жертва посягань не може нічого з цим зробити.
- Роздратування і нервозність.
Важливо пам’ятати, що при виявленні ознак хвороб гепатобіліарної системи потрібно в першу чергу звертатися за лікуванням до медиків, а не прихильникам психосоматики, адже зв’язок свідомості і хвороб внутрішніх органів не доведена.
Причини і механізм утворення
У корені захворювання лежить порушення ліпідного обміну в організмі. В кровотоці циркулює надмірна кількість жирів. Причини поліпозу криються в причинах порушення жирового балансу. Серед них поширені такі:
- ожиріння;
- порушення обміну речовин;
- вживання великої кількості жирної і смаженої їжі;
- цукровий діабет;
- зловживання алкоголем;
- часте куріння;
- гормональні порушення;
- гіпотиреоз (недостатність функції щитовидної залози, коли обмін речовин сповільнюється до такої міри, що тканини не встигають споживати весь холестерин з крові);
- вроджені серцево-судинні патології;
- сімейна гіперхолестеринемія.
Орган стає вразливим для холестерозу, якщо в ньому вже присутні будь-які патологічні процеси. Наприклад, холецистит або дискінезія жовчних проток. Захворювання печінки, пов’язані з порушенням продукції ліпідів, теж можуть викликати утворення поліпів.
Жовчний міхур – це орган у формі мішечка. У його порожнину надходить жовч з печінки і зберігається там до запитання. Як тільки їжа потрапляє в шлунково-кишковий тракт, жовчний міхур отримує сигнал про скорочення.
У його стінки вбудована гладка мускулатура, пульсуючими скороченнями вона виштовхує з порожнини органу жовч в тонкий кишечник через сфінктер Одді. У тонкій кишці жовч розщеплює жири і допомагає їм всмоктуватися в кров.
Коли в організмі присутній надмірна кількість холестерину, він частково споживається тканинами (вони беруть стільки, скільки їм треба), а інша частина залишається незатребуваною. У випадку з жовчним міхуром, надлишок жиру осідає всередині нього на стінках органу. Спочатку жирові молекули поглинаються макрофагами, які повинні їх розщепити. Так жовчний міхур намагається захистити себе від чужорідних включень.
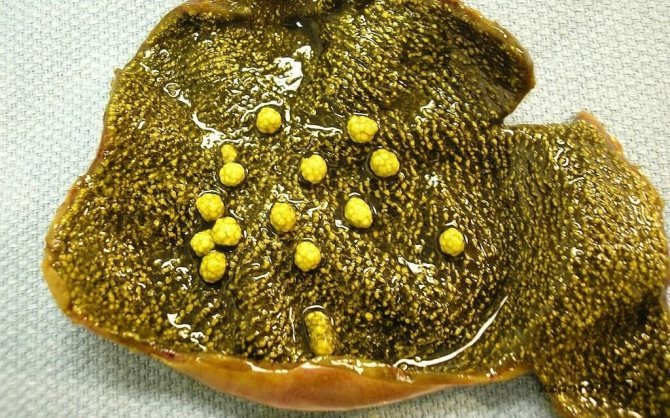
Безліч дрібних поліпів на стінці органу при полиповидной формі холестерозу.
Однак холестерину буває так багато, що макрофаги не встигають з ним справлятися і наповнюються жировим вмістом. Тканини наскрізь просочуються холестерином, а він не припиняє надходити в жовчний міхур. Надлишки прилипають до стінок міхура, молекули жиру нашаровуються, і утворюються холестеринові бляшки. Згодом вони випинаються і нагадують за формою поліпи або кісти.
Найнебезпечніше ускладнення поліпозу – це відрив поліпа від стінки жовчного міхура. Утворюється холестериновий камінь. Він чітко видно на УЗД. Зростання поліпів не обмежений, ніж раніше вони виявляються, тим більше шансів від них позбутися.
характеристика поліпів
Поліпи – збільшення верхньої слизової частини жовчного міхура. Нарости утворюються в результаті збільшення епітелію або скупчення шкідливих речовин. Новоутворення зустрічаються множинні і поодинокі. Розмір коливається в межах 3-4 міліметрів, іноді новоутворення можуть досягати 2 сантиметрів. Одним з варіантів розвитку наростів вважається сітчасте масштабне освіту.
Поліп жовчного міхура має код по МКБ-10 – k80-87. Найчастіше захворювання діагностується у жінок від 35 років, іноді ураження жовчного міхура спостерігається у чоловіків. У рідкісних випадках захворювання виникає у дитини. Характер і ступінь протікання хвороби відрізняється.
Чим небезпечна патологія
Чи не діагностований і не вилікуваний вчасно поліп може привести до виникнення ускладнень. Деякі з них дуже серйозні і загрожують життю хворого:
- онкологія – при трансформації в пухлину уражаються глибинні шари міхура, тканини печінки, прилеглі лімфовузли, підвищується ризик поширення метастазів, виникає загроза перфорації міхура;
- холестаз – при великих розмірах утворень є ризик застою жовчі, розвитку холециститу і появи конкрементів, при положенні поліпа поблизу шийки і жовчної протоки можливий гострий застій;
- запалення – гострий запальний процес загрожує приєднанням пиогенной флори, появою гною, абсцесів, перитоніту.
Порушення евакуації жовчі призводить до потрапляння білірубіну в кровотік, що може призвести до інтоксикацією, токсичними ураженнями мозку і інших тканин організму. Стан особливо небезпечно для вагітних, оскільки може привести до внутрішньоутробної загибелі плоду і передчасного переривання вагітності.
Поліпи на тонкій ніжці від впливу жовчі і перистальтики міхура періодично змінюють своє положення. Можливий перекрут підстави пухлини, що веде до розвитку печінкової коліки. У хворого виникають гострі переймоподібні болі в правому підребер’ї, що не купіруються спазмолітиками і знеболюючими препаратами. Сильні напади ведуть до порушень серцевого ритму, розвитку шокових станів.
Чому утворюються поліпи
Причина аномального розростання слизової до кінця не вивчена. Механізм появи поліпів пов’язують із запальними процесами, коли внутрішня оболонка жовчного руйнується. Деяка кількість жовчі виробляється печінкою і надходить в жовчний. Коли порушується відтік, секрет накопичується і застоюється, стає концентрованим і поступово роз’їдає стінки органу. Причина цього криється в невідповідності між реально надійшли кількістю жовчі і потрібним її обсягом.
На зруйнованій слизової формуються поліпи. Їх виникнення найчастіше пов’язують з хронічним холециститом. Є кілька чинників, що призводять до застою жовчі і зростання поліпа:
- спадкова схильність;
- зниження тонусу і моторики жовчовивідних шляхів;
- зниженняметаболізму;
- вроджені аномалії;
- запалення і патологічні стани гепатобіліарної системи;
- неправильне харчування;
- розлад розщеплення жирів і відкладення холестерину.
Схильність до поліпозу жовчного міхура може передаватися у спадок незалежно від виду новоутворень у родичів. Оскільки велика частина хворих – жінки, припускають, що винуватцем появи поліпів може бути гормон естроген.

симптоми
Це захворювання в більшості випадків виявляється випадково, при обстеженні інших органів. Симптоматика залежить від розташування освіти. Найбільш яскраво вона виражена, коли поліп з ніжкою формується в протоці або шийці міхура і перекриває відтік жовчі. В інших випадках ознаки виражені неяскраво і є епізодичними.
Бути пильними слід при появі таких симптомів:
- жовтушність шкірних покривів або очних склер. Вона з’являється через підвищеного вмісту білірубіну в крові;
- підвищення температури;
- відрижка гіркотою;
- печія;
- потемніння сечі;
- безпричинна втрата ваги;
- нудота вранці натщесерце;
- порушення стільця;
- шкірний свербіж;
- ниючий біль під ребрами справа, особливо після переїдання або вживання жирної і смаженої їжі;
- відчуття сухості в роті;
- освітлення калу.
Якщо поліп повністю перекриває жовчовивідний проток і ущемляється, може виникати печінкова колька. Її відмітною ознакою є сильна приступообразная ріжучий біль, при якій не можна знайти відповідне положення тіла, щоб вона вщухла. Простіше кажучи, хворий не може ні сидіти, ні лежати, а кидається з кутка в куток. Крім того, печінкова колька супроводжується:
- підвищенням тиску;
- блювотою;
- пітливістю;
- почастішанням серцебиття;
- зблідненням шкірних покривів.
Слід зазначити, що до лікаря варто звернутися, навіть якщо симптоми проявляються періодично, з великими часовими проміжками. Визначити розростання поліпів можна виключно в медичному закладі.
діагностика
Процедури, спрямовані на встановлення діагнозу, починаються з опитування пацієнта. На основі скарг, що надійшли призначаються методи високоточної діагностики. В тому числі:
- УЗД – помічає новоутворення і дає можливість зрозуміти, що це не каміння. На відміну від останніх, поліпи не переміщаються по жовчному міхурі при поворотах тулуба хворого.
- Ендоскопічна ультрасонографія – дозволяє розглянути особливості структури і шари освіти. Проводиться така процедура наступним чином: хворому вводять ендоскоп і ультразвуковим датчиком лікар проводить його в дванадцятипалу кишку, до якої прилягає уражений орган.
- МР-холангіографія може виявити не тільки поліпи, а й інші проблеми з органом і протоками.
- КТ допомагає уточнити стадію хвороби і ризик переходу в злоякісну форму.
Крім високоінформативних технологій, дозволяють розпізнати патологію і лабораторні аналізи:
- біохімія крові на предмет кількості білірубіну і холестерину, а також ферментів печінки;
- аналізи сечі і калу.
Комплексна діагностика дозволяє вчасно зупинити розвиток хвороби і не допустити важких наслідків.
діагностика
Неспецифічний характер скарг хворого вимагає від лікаря-гастроентеролога проведення чіткої диференціальної діагностики для виключення інших можливих захворювань. Прояви при поліпах можуть зустрічатися при гастриті, виразковій хворобі, панкреатиті, гепатиті та ін. Тому на етапі діагностики призначаються дослідження крові, сечі і калу.

Обов’язково проводиться ультразвукове дослідження органів черевної порожнини. Цей інформативний метод покаже наявність округлих утворень в просвіті міхура.
ендоскопічна ультрасонографія
Цей метод має високий ступінь достовірності.
Він схожий на фіброгастроскоп та дозволяє визначити структуру і чітку локалізацію поліпів.
Комп’ютерна томографія
Найточніший метод неінвазивної діагностики.
За допомогою нього структуру і положення поліпів можна оцінити докладніше, ніж на УЗД.
Діагностика поліпів в жовчному
Дрібні новоутворення виявляються випадково при профілактичних обстеженнях або діагностиці інших патологій шлунково-кишкового тракту. Хворі з великими поліпами потрапляють на обстеження через характерних симптомів. Напрямок дає лікар загального профілю, гастроентеролог або гепатолог.
Найважливіший метод виявлення поліпів – УЗД. Обстеження проводять зовнішнім датчиком в зоні проекції міхура на передню черевну стінку. Ультразвук відображає наявність в жовчному округлих утворень, що не зміщуються при зміні положення тіла пацієнтом.
Щоб зібрати більше відомостей, хворому призначають додаткові діагностичні заходи:
- МРТ або КТ – відображають стан, розміри, якості поліпів, за результатами лікар може запідозрити їх природу;
- ендосонографія – ендоскоп вводять в 12-палої кишки, де відстань до міхура складає 10-12 см, а картинка виходить чіткої, дає точні відомості про форму, розміри та суті поліпів;
- аналізи крові та сечі – мають загальну діагностичну роль, надають відомості про супутні патології і можливості проведення хірургічного втручання.
Щоб простежити динаміку розвитку поліпів, діагностичні заходи проводять щомісяця на тлі консервативної терапії. Якщо поліпи зменшуються, лікування продовжують. Якщо спостерігається тенденція зростання, рекомендують операцію.
Корисна інформація: Дисбактеріоз кишечника: 4 симптому, лікування (25 препаратів) у дорослого і дитини, дієта, аналізи на мікрофлору. Як вибрати кращий пробіотик
Операція з видалення
Часто лікування поліпозу жовчного міхура консервативними методами неефективно. Щоб вилікувати у чоловіків і жінок це захворювання, вдаються до оперативного втручання. Видалення поліпів в жовчному найчастіше роблять лапароскопічним методом.
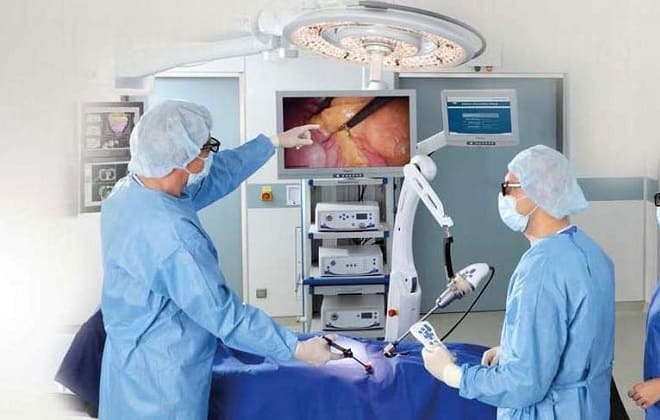
Це малотравматичні спосіб, при якому на передній черевній стінці роблять 3 невеликих проколи. Через них лікар-хірург вводить в черевну порожнину інструменти і камеру, щоб контролювати свої дії. Така операція називається холецистектомія, жовчний при ній видаляється повністю.
Чи треба робити операцію
Рішення про доцільність операції може бути прийнято тільки лікарем.
Показання для призначення холецистектомії:
- Розмір освіти більше 10 мм.
- Швидкий його зростання – приблизно на 2 мм в рік.
- Поєднання поліпів міхура з жовчнокам’яної хворобою, поліпоз товстого кишечника, первинно-склерозуючий холангітом.
- Перекриття просвіту міхура і порушення відтоку жовчі.
- Наявність множинних утворень.
- Вік пацієнта старше 60 років.

Перед операцією повинні бути виключені будь-які інші захворювання, при яких можуть бути симптоми, як при поліпи.
Розмір поліпа жовчного міхура 3 мм, 4 мм, 5 мм, 6 мм, 7 мм не є підставою для операції. За винятком випадків їх множинного освіти і швидкого зростання.
Після операції
Відновлювальний період проходить швидко. Після операції протягом першого місяця обов’язково слід носити післяопераційний бандаж – це забезпечить швидке загоєння швів і профілактику утворення спайок. Хороший результат надають фізіотерапевтичні процедури та санаторно-курортне лікування.

Важливо розуміти, що при відсутності жовчного жовч і раніше регулярно виробляється і надходить в кишечник. Тому на перший план для таких пацієнтів виходить дотримання дієти і режиму харчування. З раціону слід виключити жирну і смажену їжу. Кількість прийомів їжі повинно бути не менше 4-6 разів на день маленькими порціями: для жінок норма однієї порції становить 200-250 г, для чоловіків – 250-300 г. Крім того, необхідно забезпечити вживання не менше 2 л води в день.
Прогноз і ускладнення
Якщо поліп виявлений вчасно, тобто він не переріс в рак, прогноз сприятливий. В якості терапії можуть бути призначені медикаменти, правильне харчування і народні засоби. Якщо поліпів багато, використовують хірургічну операцію.
Як ускладнень, від поліпів можуть виникати такі стани:
- перехід в ракову пухлину – найнебезпечніший прогноз;
- обмеження ніжки поліпа;
- перекриття жовчного міхура поліпом – освіту має занадто великий розмір.
Освіта, яке називається поліпом, зустрічається часто. Захворювання характерно для багатьох органів. Наприклад, жовчного міхура. Не всі поліпи потрібно видаляти хірургічно.
Якщо він в однині, не збільшуються в розмірі, для лікування можна використовувати медикаменти, правильне харчування і народні засоби. В інших випадках застосовують хірургічну операцію. Спосіб проведення визначається лікарем з урахуванням індивідуальних особливостей, симптомів.
профілактика
В ході профілактики рецидиву лікарі рекомендують дотримуватися правил здорового харчування, робити фізичні вправи, відвідувати фізіотерапевтів, приймати вітамінні добавки. Потрібні регулярні обстеження, щоб вчасно запідозрити рецидив.
Вітаміни та гомеопатія
Вітамінні добавки доповнюють повноцінний раціон, покращують самопочуття і імунітет. Позитивно на стан гепатобіліарної системи впливають вітаміни групи В – піридоксин, рибофлавін, тіамін, ціанокобаламін, пантотенова і фолієва кислота.

Гомеопатія має недоведеною ефективністю, тому використовується тільки з дозволу лікаря.
фізіотерапія
Вважається, що грамотно підібраний фізіотерапевтичний профілактичний комплекс підвищує імунітет, що благотворно позначається на організмі, через що багато хронічних хвороби не рецидивують. Це ж стосується і поліпозу.
Вправи при поліпах жовчного міхура
Перелік вправ, що поліпшує жовчний відтік:
- Нахили.
- Велосипед.
- Розтяжка ніг.
- Дятел.
Бажано виконувати щодня. Можна робити сидячи або стоячи. При нормалізації жовчного відтоку ризик появи поліпів жовчного міхура знижується.
Харчування і дієта
Потрібно дробове харчування з виключенням смаженого, копченого, солоного і гострого. Солодке можна їсти, але в помірних кількостях. Страви готуються на основі каш, нежирних сортів риби і м’яса, протертих овочів. Рекомендований спосіб приготування – варіння і запікання. Можна їсти фрукти.
Як лікують поліпоз
Тактика ведення хворого з виявленим поліпом залежить від кількості, якості новоутворень і динаміки їх розвитку. Дрібні поодинокі пухлини не підлягають лікуванню. За ними спостерігають за допомогою регулярних обстежень. Великі поліпи вимагають посиленого контролю через ризик злоякісного переродження.
медикаментозна терапія
Ліки призначають в тому разі, якщо всередині жовчного виявлені одиничні або множинні поліпи невеликого розміру (до 1 см), ймовірно холестеринової природи. Терапія зводиться до нормалізації ліпідного обміну, поліпшення освіти і виведення жовчі з міхура, оптимізації метаболізму в клітинах печінки. З цією метою призначають:
- препарати з групи статинів (симвастатину, Аторвастін, Ловастатін) – знижують рівень холестерину в крові;
- засоби для поліпшення складу жовчі (Урсофальк, Урсосану, Ендофальк) – покращують освіту секрету печінки і нормалізують відтік, запобігають формуванню і прискорюють розщеплення конкрементів;
- гепатопротектори (Гептралу, Гепабене) – нормалізують метаболізм в гепатоцитах і оптимізують перетворення тригліцеридів.
При вираженій жовтяниці призначають дезінтоксикаційну терапію, для купірування болів прописують спазмолітики (но-шпу, Спазмомен, Бускопан). Якщо медикаментозна терапія не приносить результату (поліпи зменшаться і навіть збільшуються), її відміняють і призначають операцію.
Інші аспекти консервативного лікування
Медикаментозну терапію рекомендують поєднувати з дієтою. Найчастіше цього виявляється досить для усунення холестеринових відкладень і пухких поліпів. Пацієнту рекомендують виключити з раціону складні тваринні жири (сало, смалець), а також всю продукцію з підвищеним їх вмістом (ковбаси, жирні сорти м’яса і риби). Потрібно зменшити загальний вміст жирів в раціоні за умови переважання ліпідів рослинного походження (олії холодного віджиму, горіхи).
Для поліпшення обміну речовин призначають дробове харчування. Забороняється обсмажування продуктів на маслі, а також в паніровці. Від виробів промислового виробництва рекомендують відмовитися повністю.
Через зв’язку ліпідного і вуглеводного обмінів (надлишки цукрів зв’язуються в жир) необхідно виключити джерела простих вуглеводів і чистий цукор. З меню виключають випічку і кондитерські вироби, обмежують вживання меду, варення.

нетрадиційна терапія
Народні способи лікування застосовують для доповнення медикаментозної терапії після узгодження з лікарем. Тільки травами поліпоз не вилікувати, тому консультація фахівця обов’язкова. Чаї та інші фітопрепарати покращують відтік жовчі, розслаблюють протоки, посилюють утворення секрету. У комплексній терапії желчнопузирной поліпів застосовують:
- траву чистотілу – столову ложку рубаної зелені заливають склянкою окропу, загортають, через годину проціджують, приймають по 2 столові ложки за півгодини до їжі протягом місяця;
- гарбузове насіння – просушені насіння подрібнюють в порошок, змішують з такою ж кількістю варених яєчних жовтків, заливають оливковою олією, перемішують, приймають по 1 чайній ложці перед їжею 5 днів, через 5 днів перерви повторюють курс;
- листя алое – 10 м’ясистих листів подрібнюють, змішують з 500 г розтопленого вершкового масла, додають 50 г коньяку і така ж кількість меду, приймають по столовій ложці після їди, запиваючи зеленим чаєм;
- звіробій – столову ложку трави заливають 0,5 л окропу, настоюють годину, проціджують, приймають по половині склянки 4 рази на добу;
- пижмо – чайну ложку трави заливають склянкою окропу, через півгодини проціджують, приймають по третині склянки 3 рази на день перед їжею.
Гомеопатичні препарати і жовчогінні чаї можуть поліпшити відтік жовчі, однак при наявності конкрементів і рухливих поліпів це загрожує перекриттям проток і погіршенням стану хворого. Щоб уникнути ускладнень, потрібно щоб фітотерапію контролював фахівець.
Це цікаво!
Для прискорення виведення холестеринових відкладень з жовчного народні цілителі рекомендують «чистити» міхур. Методи працюють за принципом сліпого зондування – стимулює відтік жовчі. У народі застосовуються більш м’які методи очищення (за кілька днів або тижнів). Для цього застосовують:
- редьку – сік коренеплоду беруть в перервах між їжею, 3 рази на день по 2 столові ложки;
- сорбіт – в склянці теплого відвару плодів шипшини розчиняють 3 столові ложки сорбіту, випивають натщесерце, приступають до звичайних справ (лежати небажано);
- масло – на ніч випивають столову ложку оливкової олії, запивають водою з лимонним соком, після чого лягають в тепле ліжко, повторюють 1 тиждень;
- звіробій – приймають відвар протягом 1 місяця, 3 рази в день (траву заварюють окремо або додають в чай).
Активізація виходу жовчі може привести до посилювання запального процесу, перекриття проток, їх спазму. Поліпи прикріплені до стінки міхура, тому не можуть вийти з його просвіту разом з жовчю. Лікарі скептично налаштовані до таких способів чищення і не рекомендують використовувати їх в якості самолікування.
Які зустрічаються види поліпів
Всі новоутворення такого характеру поділяються на кілька груп. Найбільш часто зустрічаються холестеринові неправдиві пухлини. Це скупчення холестерину, які можуть утворитися при порушенні обміну жирів. Їх діагностують як справжні поліпи. Іноді в своєму складі вони містять вкраплення кальцію і виглядають, як камінь, прикріплений до стінок міхура. Ця форма поліпів лікується консервативним шляхом, холестеринові вирости можуть розсмоктатися.
Вони утворюються в результаті швидкого зростання залозистої тканини органу. На жаль, у 30% хворих такі новоутворення набувають небезпечний злоякісний характер. Часто ця трансформація відбувається безсимптомно, і причини цього залишаються невідомими.
Поліпи, пов’язані із запальним процесом, відносяться до помилкових пухлин. Розвиваються вони через дратівної дії конкрементів або паразитів на слизову оболонку жовчного. Згодом на ураженій ділянці відбувається зростання внутрішнього шару міхура. Процес триває довгий час паралельно з іншими порушеннями в роботі печінки і жовчного.
радикальне лікування
Хірургічне видалення жовчного міхура називають холецистектомії. Операція показана, якщо всередині органу виявлені множинні або великі поліпи (більше 1 см), освіти швидко збільшуються або є підозри на їх злоякісне переродження. Залежно від природи поліпа, вибирають методику проведення втручання.
Підготовка має на увазі аналізи крові, сечі, калу, скринінг на інфекції, дослідження згортання крові. У більшості випадків операцію проводять планово.
ендоскопічні операції
Проводяться за допомогою спеціального оптичного обладнання. Такі втручання вважаються малотравматичними, рекомендовані для видалення жовчного при доброякісних новоутвореннях. Переваги полягають у скороченому періоді реабілітації і зниженому рівні хворобливих відчуттів.
Під час операції роблять 4 надрізу на передній черевній стінці до 3 см завдовжки. У них вводять порожнисті пристосування – троакари. Після акуратного розсовування тканин в черевну порожнину вводять оптичне та хірургічне обладнання. Втручання має на увазі відеоконтроль, що знижує ризик ускладнень.
Хірург проводить клипирование артерій, що живлять міхур і жовчних проток. Потім иссекаются зв’язки міхура, а сам він витягується через троакар. Розрізи вшивають зовні, залишаючи в одному з них дренаж. Стаціонарне спостереження триває 5-7 днів, після чого хворого виписують.
відкриті операції
Лапаротоміческім операції з розтином черевної порожнини проводять, якщо виявлено поліп великих розмірів (більше 1,8 см), що є ознакою злоякісного переродження. Під час таких втручань видаляють сам орган, забирають тканини печінки для гістологічного аналізу, видаляють регіонарні лімфатичні вузли.
При операції пошарово розрізають тканини по нижній реберної дузі, розсовують м’язи, отримуючи доступ до печінки і жовчного, проводять огляд внутрішніх органів. Далі кліппіруют судини і протоки, а міхур і лімфовузли січуть. Отриманий біоматеріал відправляють на дослідження. В кінці операції встановлюють дренаж і пошарово вшивають тканини в зворотному порядку. Терміни перебування в лікарні становлять 10-14 днів.
особливості реабілітації
У першу добу після операції хворому показано голодування. Їсти можна на 2-3 день, тільки перетерті круп’яні супи. Далі в раціон вводять слизові каші і подрібнене до однорідності нежирне м’ясо (курятина, індичка). При виписці хворому призначають п’ятий дієтичний стіл Певзнера, який призначений для відновлення роботи жовчних проток, оптимізації роботи шлунково-кишкового тракту і повного щадіння печінки в умовах відсутності резервуара для жовчі. Загальні принципи дієти:
- повноцінний збалансований раціон;
- переважання легкозасвоюваних страв;
- дробовий режим харчування;
- нормальна калорійність;
- обмежена кількість жирів;
- відсутність стимуляторів секреції і перистальтики.

Всі страви готують на пару або відварюють. Запікання допускається без утворення хрусткої скоринки. Раціон базується на крупах, м’ясі, рибі, температурно оброблених овочах і фруктах з нейтральним смаком. Всі продукти промислового виробництва, дріжджові хлібобулочні вироби, кислі овочі та фрукти виключаються з раціону. Обмежується вживання молочної продукції. Сувору дієту потрібно дотримуватися протягом півроку. Це забезпечує адаптацію ШКТ до функціонування без міхура. Через 6 місяців раціон хворого розширюється за рекомендацією лікаря. У деяких випадках строгий режим доводиться дотримуватися близько 2 років. При виконанні всіх умов дієти травна функція поступово приходить в норму.
Життя після операції
Незважаючи на те, що операції на видалення поліпів або жовчного міхура мають позитивний результат, після їх проведення все одно необхідна повна зміна способу життя.
Це стосується випадків, коли в результаті хірургічного втручання видаляють орган. При відсутності жовчного міхура шлунковий сік, хоч і в менших концентраціях, направляється в кишечник, а ферментативна активність порушується.
Знадобиться не менше 2 років, щоб організм навчився жити без жовчного міхура. Складно буває перші півроку. Перебудуватися можливо, головне, дотримуватися клінічні рекомендації.
При поліпах на жовчному міхурі необхідна дієта, незалежно від проведеного лікування. Обмеження в їжі пов’язані з прийняттям медикаментів, ліки впливає на всі частини організму.
живлення
Головне показання для дотримання дієти – ниючий, тупий біль у правому підребер’ї. Якщо при початковому розвитку захворювання не дотримуватися принципи харчування, показники погіршуються, відбувається деформація органа, переродження хвороби у важку стадію.
Дієта, яку лікарі призначають пацієнтам з поліпами в жовчному міхурі, називається Стіл №5. Для дотримання потрібно дотримуватися основних правил.
- Дробове харчування. Денний раціон ділять на 4-5 прийомів, через рівні проміжки часу.
- Відмова від газованих напоїв, консервантів, маринадів, напівфабрикатів, фастфуда, бобових, кукурудзи, кислих фруктів, ягід, редиски, часнику, щавлю.
- Повна відмова від кондитерських виробів, здоби, хлібобулочних продуктів. Важливо повністю виключити продукцію, що містить етиловий спирт, кофеїн.
- Щоденне вживання 2 літрів рідини. Сюди не входить кава, чай, будь-які напої – чиста і прісна вода. За бажанням позначений ліміт перевищують, підійде мінеральна вода.
- Вживання морсів, некислих, ненасичених соків, трав’яних відварів, фіточаёв.
- Вживання запечених овочів, фруктів, супів-пюре, відварних продуктів, нетвердих сортів знежиреного сиру, приготування будь-яких страв виключно в рідкому, перетерті вигляді.

- Незначна кількість печива, солодощів допускається в окремих випадках. Дієта має на увазі контроль за співвідношенням білків, жирів, вуглеводів.
- Будь-яку споживану їжу необхідно ретельно, довго жувати, забороняється потрапляння в шлунок великих шматків. З цієї причини порції їжі повинні бути маленькі.
- Перед тим як приступити до навантаження після прийому їжі, необхідно почекати мінімум півтори години. Важливо не допускати переїдання, відчуття тяжкості.
- Буде незайвим виключити з раціону грибні супи, смажені пиріжки, жирні м’ясо, рибу, копченості, майонез. Корисна їжа повинна бути кімнатної температури – гарячі страви можуть завдати величезної шкоди.
- Дієта №5 передбачає повну відмову від алкоголю, тютюнових виробів.
- Після лікування поліпів в жовчному міхурі в раціон необхідно включити каші. Перловку, пшёнку вживати не варто, крупи занадто грубі для слизової органів травлення. При цьому каша вариться повинна на воді або на нежирному молоці.
- Якщо відбулося загострення, посилилися болі в правому підребер’ї, необхідно вживати вівсяну кашу на воду.
Так, доводиться піддавати меню коригування після видалення жовчного міхура. Хворий, якому зробили операцію, до того ж змушений поміняти спосіб життя.
Фізична активність
Однак не означає, що слід вести лежачий, малорухливий режим. Різноманітність – ось як характеризуються необхідні зміни.
Не варто виключати з життя спорт. Фізичні навантаження не допускаються перші пару місяців після операції, потім вони необхідні. Прийнятні йога, танці – головне, не перевантажувати організм.
наслідки
Але потрібно розуміти – після видалення жовчного міхура в організмі змінюються процеси. До цього варто підготуватися заздалегідь, щоб знати, як не нашкодити собі в подальшому.
Перші місяці після операції видаються особливо важкими. Про виникнення постоперационного синдрому кажуть ознаки:
- блювота;
- метеоризм;
- нестійкі випорожнення – запори, пронос;
- ниючий біль в животі, правому підребер’ї;
- фізична слабкість.
Не варто терпіти біль, при прояві перших симптомів варто пройти додаткове обстеження. Це потрібно для того, щоб переконатися, що немає загострення хронічних захворювань шлунково-кишкового тракту, в жовчних протоках відсутні конкременти.
Якщо проведене комплексне обстеження не виявить сполучених захворювань, ускладнень, варто переглянути спосіб життя, режим харчування, так як причина криється в цьому факторі.
Після правильно проведеної операції, при дотриманні лікарських призначень життя після видалення жовчного міхура приходить в норму: нормалізується стілець, можуть зникнути ниючі, тупий біль у правому підребер’ї, зменшується ймовірність рецидиву захворювань шлунково-кишкового тракту, які виникають в результаті холециститу, жовчнокам’яної хвороби. У хворого з’являється легкість, поліпшується самопочуття.
Перший час пацієнтам з подібним захворюванням важко пристосуватися до нового життєвого ритму. Крім дієт, фізичних навантажень, варто уважно придивлятися до організму, намагатися вловити сигнали.
Після операції у більшості хворих зменшується кількість корисних мікроорганізмів, спостерігається здуття живота. Відсутність жовчного міхура позначається на концентрації жовчі, зростанні мікроорганізмів. У пацієнта виникає дисбактеріоз або кишкова інфекція. Ці процеси повинні нормалізуватися і зупинити зростання мікроорганізмів, болю, метеоризм поступово зникне.

фізіотерапія
Після закінчення 3 тижнів після хірургічного втручання хворому показаний фізіотерапевтичний курс. У нього входять мулові, сапропелеві, сульфідні, торф’яні грязі. Вони допомагають пацієнту швидко відновитися, зменшити болі.
Фізіотерапія не зашкодить, а групі пацієнтів вона життєво необхідна. Але, як і при іншому методі, при фізіотерапії є протипоказання. Це наявність вузла в жовчовивідної системі, загострення хронічного запального процесу в жовчному міхурі, поширений поліпоз.
Для підтримки якості життя в післяопераційний період принесе багато користі масаж, вживання мінеральної води. Разом з дієтою фізіотерапія надає допомогу пацієнтам.
ЛФК
Навіть після перенесеної операції хворим не варто відмовлятися від спорту, лікувальна фізкультура стане помічником. Вона спрямована в першу чергу на відновлення жовчовидільної функції органу, полегшення стану хворого. Лікувальна фізкультура включає ефективні вправи:
- Лягти на підлогу, зігнути ноги в колінах, притиснути до грудей, обхопити руками. Перекочуватися в сторони протягом 3 хвилин.
- Лежачи на спині, по черзі згинати ноги, доводити до грудей.
- Лягти на спину, поперемінно втягувати, розслабляти живіт.
- Встати, розвести ноги, обертати тулубом з боку в бік.
Крім лікувальної фізкультури можливо займатися гімнастикою, йогою. Головне – стежити за реакцією організму. Як виникнуть больові відчуття, слід негайно припинити фізичне навантаження.
вітаміни
Дотримуючись дієти, важливо не забувати про вітамінних добавках. Це потрібно для зміцнення імунітету, нормалізації настрою, усунення негативних емоцій.
Непоганим варіантом стане вживання вітамінних комплексів Алфавіт, Вітрум, Компливит. Увагу слід звернути на вітаміни групи В і С, вони сприяють поліпшенню крові, відновленню пошкоджених тканин, виведенню токсинів, регулюванню метаболізму, стимуляції роботи серця і зміцненню стінок судин.

У деяких випадках призначаються гомеопатичні засоби. В основному: Аконітум, Аліс, Беладонна, Графітес, Левікор і Сульфур. Всі призначення і дозування пацієнту вибираються лікарем в індивідуальному порядку. За допомогою засобів можна тільки полегшити стан, але не лікувати нарости.
Прогнози для хворих
При холестеринової природі поліпів прогноз для хворих сприятливий. Залежно від розмірів утворень лікування займає 6-12 місяців. Якщо поліпи виявлені вчасно, можна обійтися тільки консервативною терапією.
Поліпи іншого походження погіршують прогноз. Рано чи пізно хворому потрібна операція. Можливо спонтанне погіршення стану пацієнта, якщо зона розташована в шийці або прилеглих зонах.
Прогноз не можна назвати сприятливим при діагностиці великих поліпів. Однак їх своєчасне видалення нормалізує стан хворого, а правильно проведена реабілітація забезпечить нормальний спосіб життя навіть після хірургічної операції.
Про раку жовчного міхура говорить стрімке зростання пухлини. Залучення в патологічний процес структур печінки і лімфовузлів погіршує ситуацію, вимагає постійного спостереження за пацієнтом після операції.
Що робити при поліпи 2, 3, 4, 5, 6 мм
При поліпах менше 1 см призначаються вичікувальну тактику, але за умови пристінкового поліпа. Якщо ж такі новоутворення розташовані в протоках жовчного міхура, то ризик застійних явищ існує і при поліпах менше 0,5 мм.
Динамічний контроль над поліпами не є основним критерієм в ризиках його малігнізації. Чим більше поліп, тим вище ризики онкологічних трансформацій, проте при генетичної схильності або постійному впливі інших негативних факторів озлокачествлению можуть піддаватися зовсім крихітні поліпозні вогнища.
При множинних різнокаліберних новоутвореннях на слизових рекомендується проведення операції холецистектомії. Показаннями до видалення маленьких поліпів є і початок симптоматичних проявів.
обстеження
Стан потребує діагностиці. В результаті можна виявити значення важливих для організму показників. Після проходження процедур роблять висновок про розмір і знаходженні поліпів.
Найчастіше при діагностиці використовують такі дослідження:
- Опитування. У цьому пункті важливо вказати всі симптоми.
- Огляд пацієнта. Спеціаліст оглядає уражене місце.
- Здача крові на визначення рівня білірубіну, лужної фосфатази, холестерину. Перевищений значення вказує на захворювання.
- Здача сечі для загального аналізу. На поліпи вказують поява білірубіну, так як в нормі він повинен бути відсутнім. А концентрація уробіліногену буде знижена.
- Здача калу для аналізу. Якщо стеркобилин відсутня або його значення мінімально, це свідчить про патологічний процес.
- Ультразвукове дослідження (УЗД). В результаті процедури можна визначити локалізацію і розмір поліпів.
- Ультрасонографія. Процедура полягає у введенні в шлунково-кишковому тракті ендоскопа. Прилад гнучкий, має ультразвуковий датчик. В процесі процедури вивчають структуру жовчного міхура. Далі беруть зразок тканини з ураженого місця і відправляють його на аналіз.
- Комп’ютерна (КТ) або магнітно – резонансна томографія (МРТ). В результаті процедур можна виявити місцезнаходження поліпів, їх структуру і причину появи. Дослідження визначають навіть освіти маленького розміру.
Вартість діагностики різна і залежить від безлічі факторів. Наприклад, міста, списку процедур і конкретної організації. Тому ціну потрібно уточнювати в установі.
діагностика захворювання
За допомогою комплексного обстеження, результатів аналізів і процедур вдається визначити наявність поліпів на будь-якій стадії. Для точної постановки діагнозу застосовують сучасні методи діагностики:
- Магнітно-резонансна холангіографія. Процедура дозволяє виявити поліп, а також дізнатися про розміри і місце розташування.
- Багатозрізової комп’ютерна томографія. Цей метод застосовується в разі необхідності оцінки якості і кількості контрастної речовини.
- УЗД. За допомогою процедури визначають число і розташування наростів. В результаті зробленого дослідження можуть виявлятися наявні запалення, функціональні порушення, окремі освіти і можливі слизові ущільнення.
- Ультрасонографія. Застосування методу дозволяє зрозуміти структуру дванадцятипалої кишки і жовчного міхура за допомогою гнучкого ендоскопа, ультразвукового датчика.
- Біохімія крові. Процедура визначає кількість таких речовин, як білірубін, фосфатаз, холестерин.
- Копрограма. За допомогою методу можливо дізнатися рівень стеркобилина.
- Загальний аналіз сечі. Здача призначається при зниженому рівні вмісту уробіліногену.
- Холецистографія. За допомогою методу можна виявити нарости з значними змінами в тканинних структурах. Тому використовується досить рідко.
симптоми захворювання
Прояв хвороби пов’язане з місцем локалізації наросту. При поліпах в районі шийки міхура або протоки ознаки особливо виражені. Наріст перекриває вільний рух жовчі і викликає механічну жовтяницю. Симптом може зовсім відсутніми, мати стертий або слабо виражений характер, якщо новоутворення розростається в іншій частині органу.
Здебільшого хворі не пред’являють специфічних скарг. Рідко виникає біль і дискомфорт в епігастрії або праворуч в підребер’ї. Трапляється, що людина раптом відчуває, що не переносить деяких продуктів харчування. Виявляються поліпи при проведенні УЗД, пов’язаного з патологією інших органів шлунково-кишкового тракту.
Все ж існують симптоми, характерні для багатьох захворювань, при появі яких слід насторожитися:
- гіркий присмак у роті;
- виникла після їжі блювота з домішкою жовчі;
- сильна переймоподібний біль в правому підребер’ї;
- серцебиття і підвищення артеріального тиску;
- підйом температури;
- жовтизна і сухість шкірних покривів;
- потемніння сечі і світлий кал;
- безпричинна втрата ваги.
У подібних випадках потрібно звернутися до лікаря, так як перераховані ознаки можуть свідчити і про інші серйозні захворювання. Спровокувати напад здатні щедре застілля з продуктами, багатими жирами, алкоголь або стресова ситуація.
симптоматика патології
Фахівці часто плутають захворювання з іншими хворобами шлунково-кишкового тракту через відсутності адресності проявів. Насправді відсутність будь-яких ознак зустрічається нерідко, через що багато лікарів настійно рекомендують всім людям старше 30 років (особливо жінкам) проходити обстеження органів жовчогінною системи щорічно або кожні 6 місяців.
Можливе виникнення таких симптомів поліпів, які повинні бути прийняті до уваги при зборі анамнезу:
- нудоти, блювоти;
- сухості в роті;
- гіркого присмаку;
- аномалій роботи смакових рецепторів;
- жовтяниці (при ній спостерігається пожовтіння шкіри і очних склер);
- порушення обміну речовин, що виражається в зміні кольору, запаху і консистенції калу;
- стрімкого зниження ваги при відсутності зміни режиму харчування і утримання раціону;
- втрати апетиту;
- запорів, підвищеного газоутворення;
- відрижки з кислуватим присмаком.
Крім вищеописаних ознак у хворого спостерігаються більш виражені і серйозні наслідки патології жовчного міхура. При впливі токсинів на мозок людини виникають головні болі, підвищена роздратованість, безсоння, тремор кінцівок, різке падіння зору і слуху, дезорієнтація, галюцинації, дихальна недостатність.
При малігнізації збільшується вираженість диспепсичних ознак: запор змінюється діареєю, в калі з’являються вкраплення крові, гною, спостерігається блювота, неможливо нормально харчуватися. В особливих випадках діагностують некроз жовчного міхура або розрив його стінки через невпинного зростання поліпа і відсутності здатності тонкої оболонки витримувати його вага. Запущені форми хвороби можуть бути причиною переходу утворень на прилеглі органи – печінку, підшлункову залозу.
Симптоми і лікування захворювання знаходяться в прямій залежності один від одного. Виходячи з характеру патології, лікар вибирає медикаменти і обстеження.
Методи терапії і лікування без операції
Для постановки діагнозу важливо провести ряд досліджень. Це необхідно і для підтвердження припущення лікаря, і для отримання важливої інформації щодо локалізації, походження і розміру поліпа
Процедура виявлення поліпа включає використання наступних методів обстеження жовчного міхура:
- УЗД органів черевної порожнини;
- комп’ютерну томографію;
- магнітно-резонансну холангиографию.
Більшість пацієнтів, яким поставили такий діагноз, цікавляться, чи є шанс на лікування поліпів без хірургічного втручання. Насправді освіта сама по собі не представляє ніякої небезпеки для здоров’я людини, але його безконтрольне зростання і схильність до переродження – серйозна загроза. Якщо його розміри не перевищують 10 мм, гастроентеролог пропонує просте спостереження за патологією. Зазвичай такі маленькі поліпи не становлять небезпеки і не розростаються.
Якщо обсяг пухлинної тканини занадто великий, пацієнтові призначають хірургічне видалення міхура. Раніше подібні процедури несли певний ризик для хворого – проводилися порожнинні операції. Зараз радикальне вирішення проблеми здійснюється за допомогою лапароскопії. Імовірність пошкоджень і крововтрати для пацієнта мізерно мала. До додаткових плюсів відносять відсутність шраму на тілі.
Серйозний пункт лікування – відновний період. Прооперованим людям потрібно дотримуватися дієти, виключити з раціону ті страви, переробка яких здійснювалась в основному за допомогою жовчі. До них відносять жирне, смажене, солодощі, консерви, білий хліб, копчені м’ясо і рибу. Коригування щоденного меню необхідна для зменшення ризику розвитку порушень в печінці. Список рекомендованих продуктів включає варені овочі, рослинне масло, крупи.
лапароскопічна холецистектомія
В даному випадку видалення жовчного міхура проводиться з використанням ендоскопічного медичного обладнання. При проведенні маніпуляції на передній черевній стінці роблять кілька проколів, через які в черевну порожнину вводять спеціальні інструменти – троакари. Вони оснащені порожніми трубками з клапанними пристроями на кінцях. Вони необхідні для безпечного розсування тканин. Тільки після приміщення троакаров в проколи вводять лапароскоп і спеціальний окуляр з відеокамерою.
Перед операцією пацієнту проводиться повторна УЗ діагностика, ОАК і коагулограма. Процедура проводиться в кілька етапів:
- Лікар робить 4 розрізу, після чого вводить троакари.
- Через троакари в черевну порожнину поміщають робочі медичні інструменти.
- Проводиться попередній огляд органів очеревини.
- Визначається печінково-дуоденальної зв’язка з міхурово артерією і протокою, які потім піддаються Кліпування (процедура, при якій відбувається перев’язка і перетин артерії і протоки).
- За допомогою електрокоагулятора лікар відокремлює жовчний міхур і січуть його.
- Крізь пророблені проколи жовчний міхур акуратно витягується з черевної порожнини.
До переваг лапароскопічної холецистектомії можна віднести:
- незначну і нетривалу біль під час періоду реабілітації;
- відсутність тривалого перебування в стаціонарі (як правило, пацієнта госпіталізують не більш, ніж на 5 днів);
- низький ризик ускладнень (утворення спайок, приєднання бактеріальної інфекції та ін.);
- можливість пацієнта самостійно обслуговувати себе після закінчення процедури.
Основні симптоми
Залежно від розташування утворень, ознаки стану можуть проявлятися по – різному. Найнебезпечніше місце – шийка або проток міхура. Відтік жовчі порушений, з’являється жовтяниця. Якщо поліп розташовується на іншій стороні органу, тоді симптоматика не сильно виражена. Основні ознаки поліпів вказані в таблиці.
| Назва симптому | опис |
| жовтяниця | Шкірний покрив стає жовтим. Додатково такий колір характерний для слизових оболонок. Симптом вказує на високе значення білірубіну в крові. Таке спостерігається, якщо жовч застоюється в міхурі і починає просочуватися в кровотік. Додатково з’являються такі симптоми:
|
| Біль в ураженій області | Симптом з’являється через розтягнення органу. Жовч не виводиться, тому може виникати даний симптом. Додатково причиною появи вважають часті скорочення міхура.
Больові відчуття мають тупий характер, локалізуються під ребром з правого боку. Дискомфорт з’являється у вигляді сутичок. Біль посилюється при вживанні їжі з підвищеним вмістом жиру, після переїдання. А також при сильному стресі, прийомі спиртного |
| диспепсія | Стан характеризується появою нудоти. Симптом може виникати після пробудження. Якщо людина переїдає, з’являється блювота з наступною гіркотою в роті. Диспепсія характерна для застою жовчі в міхурі. В результаті порушується перетравлювання. А гіркий смак у роті буває через закидання жовчі в шлунково-кишковому тракті внаслідок підвищеної активності жовчного міхура |
| печінкова колька | В результаті стани виникають больові відчуття в боці з правого боку. Дискомфорт схожий на сутички. Біль гострого характеру, має сильний характер, тому людина не може сидіти на одному місці, бігає по приміщенню, неприємні відчуття проявляються більше. Симптом зустрічається рідко. Найчастіше печінкова колька зустрічається при поліпах на довгій ніжці |
| діарея | Симптом є поширеним при захворюванні. Діарея виникає внаслідок застою жовчі в міхурі |
| Підвищення температури тіла | Якщо в організмі запалення, можливо підвищення температури. А також симптом вказує на холецистит. Температура може збільшуватися при нирковій коліці. Вона підвищується різко і доходить до 38 градусів. 
Але ознака не є типовим для поліпів в жовчному міхурі. У багатьох людей з даним захворюванням температура не була підвищеною |
Поліпи (лікування передбачає застосування народної терапії) не завжди проявляють себе. Тобто при їх знаходженні в жовчному міхурі, симптоми можуть бути незначними або зовсім відсутні. Яскраві ознаки помітні, якщо поліпи досягають великих розмірів.
Чи небезпечно це: можливі наслідки
Чи небезпечно мати поліпи в жовчному міхурі? Захворювання не таке невинне, як прийнято вважати. У багатьох внутрішніх органах з’являються поліпи, які рідко коли порушують функціональність. Але поліпозні вирости в жовчному – виняток. Вони порушують скоротливу здатність міхура, викликають запальні процеси (холецистит), нерідко поєднуються з утворенням конкрементів. Нерідко причини поліпів в жовчному міхурі схожі з жовчнокам’яну хворобу, тому фахівці відзначають зв’язок між утворенням каменів і поліпоз.
З точки зору ризиків для здоров’я найбільш небезпечні три види поліпів: аденоматозні, холестеринові (вони зустрічаються в 50% випадків при поліпозах) і злоякісні. Але останню форму не варто розглядати в темі про поліпи, оскільки вона вже відноситься до раку жовчного міхура.
Дієта при поліпах жовчного міхура
Правила дієтичного харчування при поліпах:
- необхідно обмежити раціон до 2000 ккал на добу;
- перед прийомом їжі рекомендується випивати склянку води;
- бажано практикувати дробове харчування (приймати їжу рекомендується 5 разів на день невеликими порціями);
- заборонена дуже холодна або дуже гаряча їжа;
- рекомендується випивати не менше 1,5 літрів води на добу;
- обмежити вживання солі;
- повне виключення смаженого, жирного, маринованого, консервованого.
Тривалість дієти становить 2 місяці, але лікар може продовжити її при необхідності.
Дозволені продукти:
- сухарики і підсушений хліб;
- варені овочі і каші;
- рослинне масло в салатах;
- зефір, пастила, мармелад;
- кисломолочні продукти;
- морепродукти;
- сухофрукти;
- риба нежирних сортів;
- парена або варена кролятина, індичка, телятина;
- киселі, неміцний зелений чай, лікувальні відвари.
Мед – це корисний продукт, який використовують для лікування великої кількості захворювань, але при поліпах в жовчному міхурі він протипоказаний.
Категорично заборонені такі продукти:
- каву, міцний чай, алкоголь;
- солодощі з кремом і білий шоколад;
- редиска, часник, цибуля, баклажани;
- гострий приправи і соуси;
- жирне і смажене.
Причини утворення поліпів
Негативні механізми запускаються під впливом різних станів. До основним провокуючим факторів належать такі:
- Спадкова схильність або генетична аномалія. Саме папіломи жовчного або інших органів, шкірного покриву передаються дітям від близьких родичів. Якщо в анамнезі є схильність до дискінезії проток, лікарі говорять про прямий причини поліпозу.
- Захворювання на тлі запального процесу . Мова йде про хронічному холециститі, що протікає з застоєм жовчі, потовщенням стінок і їх наступною деформацією. Результат – реагування на патогенний механізм грануляційної тканини, її розростання.
- Обмінні порушення . Поліпоз жовчного міхура з формуванням холестеринових бляшок – наслідок неправильного розщеплення ліпідів і постійної присутності в крові великої кількості холестерину.
- Билиарная патологія . Якщо страждають жовчовивідні шляхи, обсяг виділяється і необхідного для правильної роботи шлунково-кишкового тракту речовини не відповідає нормі.
- Зловживання алкоголем , шкідливою їжею.
У МКБ-10 хвороба не має єдиного коду. Залежно від ситуації їй присвоюють номери К80 – 87 або D37.6.
методи діагностики
Яким чином все-таки можна виявити присутність холестеринових поліпів? Для цього лікарі користуються різними діагностичними методами обстеження цього внутрішнього органу. До них відносяться:
- ультразвукове обстеження (УЗД). Така методика існує майже в кожному лікувальному закладі і дозволяє чітко розглянути холестеринові новоутворення, причому як поодинокі, так і зібрані в групи. Їх зображення на екрані з’являється у вигляді плям округлої форми, у яких немає акустичних тіней, і які при зміні пацієнтом пози не зміщувати;
- метод ультрасонографії. Має на увазі використання гнучкого ендоскопа. При проведенні такого обстеження пацієнту необхідно проковтнути трубку, забезпечену ультразвуковим датчиком. Кінець цієї трубки досягає дванадцятипалої кишки, що дозволяє продіагностувати і жовчний міхур. Так як в цьому випадку відстань від стінок досліджуваного органу до датчика значно менше, ніж при проведенні УЗД, то і картинку можна отримати більш чітку (особливо в разі застосування сучасного високочастотного приладу);
- метод магніто-резонансної холангиографии. При проведенні цього дослідження використовуються найсучасніші томографи. Цей спосіб діагностики дає можливість фахівцеві не тільки виявити мета локалізації і розміри поліпів, а й виявити патологічні зміни, що відбуваються в його клітинах. Більш висока точність і інформативність цієї методики дозволяє призначити найефективніше лікування;
- лабораторні методи діагностики, до яких відносяться:
- біохімічний аналіз крові;
- аналіз образком калу пацієнта;
- аналіз його сечі.
Поділіться статтею в соц. мережах:

