Сепсис, або «зараження крові»: причини, симптоми, класифікація, діагностика і лікування. консультації фахівців
Зараження крові (сепсис) – це гостре або хронічне захворювання, яке виникає внаслідок проникнення в організм бактеріальної, вірусної або грибкової флори.
Багато людей вважають, що сепсис крові розвивається після нагноєння важких ран, проте, в реальності існує безліч інших «воріт», через які інфекція може проникнути в кровоносну систему, причому дуже часто виходить, що справжні причини хвороби з’ясувати так і не вдається.
Класифікація
- Блискавичний сепсис, який розвивається протягом трьох діб після інфікування патогенними збудниками;
- Гострий, при якому клінічна симптоматика розвивається не раніше, ніж через тиждень після виявлення первинного вогнища інфекції;
- Подострое септичний стан формується від тижня і до чотирьох місяців;
- Хронічним сепсис у дорослих буде вважатися при появі першої симптоматики не раніше ніж через півроку; він, як правило, розвивається у хворих з імунодефіцитами різної етіології.
В епідеміологічному плані при характеристиці даної патології виділяють наступні види:
- Внутрілікарняне інфікування. Воно розвивається в результаті хірургічних, гінекологічних, діагностичних або інших медичних маніпуляцій, що виникають після надання медичної допомоги.
- Позалікарняних інфікування. Причиною стає якесь інфекційне захворювання, наприклад, кишкова інфекція, менінгіт, лор-патологія і т. Д.
За особливостями прояву клінічних симптомів сепсису виділяють:
- Токсімію, при якій розвивається системний запальний процес, обумовлений поширенням інфекції з первинного вогнища;
- Септицемію, яка характеризується відсутністю формування вторинних гнійних вогнищ;
- Септикопиемию, при ній такі осередки присутні.
Як лікувати захворювання
Як лікувати хворобу:
- Як тільки було діагностовано захворювання, необхідна термінова госпіталізація хворого з обов’язковим дотриманням постільного режиму.
- Призначення медикаментозних препаратів, серед яких обов’язкова комбінація двох або трьох антибіотиків. Як правило, це призначення Гентамицина, пеніциліну, Цефтріаксона тощо.
- При цьому захворюванні спостерігають у пацієнта сильну інтоксикацію, в зв’язку з цим призначають інфузійну терапію.
- Хворий приймає ліки, що знижують жар, проти болю і стимулюючі імунну систему.
- Якщо виявиться інфекційне вогнище, проведуть операцію по його усуненню.
- Якщо почав розвиватися септичний шок, пацієнту прописують прийом вазопрессоров.
При прогнозуванні цього захворювання багато що залежить від різних чинників: вік, своєчасність початку лікувального курсу, імунітет хворого. Смертельний результат цього захворювання спостерігається у половини хворих.
Причини зараження крові
Як збудників сепсису виступають найрізноманітніші мікроорганізми: стафілококи, менінгококи, пневмококи, кишкова паличка, мікобактерія туберкульозу, клебсиелла, гриби типу Candida, віруси герпетіморфной групи.
Варто відзначити, що розвиток сепсису пов’язано не стільки з властивостями самих збудників, скільки зі станом організму людини і його імунітету. Зниження ефективності захисних бар’єрів призводить до того, що наші охоронні системи вже не можуть вчасно локалізувати шкідливих збудників і тим більше запобігти їх проникненню всередину різних органів.
Якщо ж говорити про найбільш поширені способи зараження сепсисом, то варто відзначити, що вони залежать від типу конкретного збудника. Для кожного з них характерні свої особливості і епідеміологічні передумови. Окремо стоять лише випадки, коли у хворих розвивається внутрішньолікарняних сепсис, симптоми якого іноді дають про себе знати навіть після вдихання погано очищеного повітря в палатах (в 60% проб виявляються потенційно небезпечні мікроорганізми).
Також можна виділити і інші шляхи інфікування, що визначають основні симптоми сепсису:
- акушерсько-гінекологічний;
- отогенний;
- криптогенний;
- Черезшкірна сепсис;
- оральний;
- зараження крові, що відбувається внаслідок хірургічних і діагностичних маніпуляцій.
Виявлення «воріт», через які проник сепсис, має величезне значення для успішного лікування пацієнтів. Рання діагностика сепсису дозволяє вчасно виявити інфекцію, відокремити її від випадків короткочасного перебування мікробів в крові і активізувати захисні системи організму.
Як ми вже сказали вище, для розвитку сепсису необхідно дотримуватися певних умов, зокрема:
- формування вторинних вогнищ, які в подальшому також постачають збудників;
- наявність первинного вогнища (він повинен бути пов’язаний з кровоносною системою або лімфатичних судинах);
- багаторазове проникнення збудників в кров;
- нездатність організму організувати необхідну імунний захист і спровокувати реакції проти шкідливих мікробів.
Тільки якщо всі ці умови дотримані і у хворого є відповідні клінічні ознаки інфекції, лікарі діагностують сепсис крові. Розвиток сепсису провокується важкими захворюваннями (діабет, ракові пухлини, рахіт, ВІЛ, вроджені дефекти імунної системи), терапевтичними заходами, травмами, тривалим прийомом імунодепресивних препаратів, рентгенотерапією і деякими іншими факторами. [Adsen]
Почервоніння і припухлість навколо рани
У вас глибокий поріз, так як шкіра постраждала від іржавого леза або будь-якого іншого металу? Це не гарантує, що, після того як ви обробите рану, у вас не піде зараження. Але це означає, що ви повинні негайно звернутися до лікаря. Не намагайтеся самостійно лікувати глибокі порізи або подряпини.
Які спортсмени відображені в Залі слави США: Джон Девіс та інші
Дивовижне хобі: жінка створює декор з квітів і старих меблів
Подружжя піддалася критиці за фото вагітності в стилі «Оповідання служниці»
Це цілком нормально, коли шкіра навколо рани або подряпини виглядає трохи інакше. З’являється почервоніння, припухлість і навіть маленький синець. Головне – не сплутати це зі скупченням гною. Панікувати варто тільки в тому випадку, якщо ці симптоми погіршуються, а рана не загоюється. Наприклад, почервоніння і легка припухлість навколо порізу або подряпини часто є ознаками зцілення.
Перші симптоми сепсису
Клінічний перебіг симптомів сепсису у дорослих може бути блискавичним (бурхливий розвиток проявів протягом 1-2 діб), гострим (до 5-7 діб), підгострим і хронічним. Нерідко спостерігаються атипичность або «стерта» його симптомів (так, і в розпал хвороби може не бути високої температури), що пов’язано зі значною зміною хвороботворних властивостей збудників в результаті масового застосування антибіотиків.
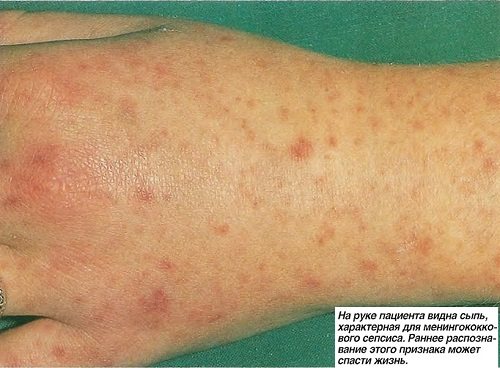
Сепсис (див. Фото) може протікати з утворенням місцевих гнійників в різних органах і тканинах (занос інфекції з первинного вогнища) – т. Зв. септикопиемия, при якій протягом сепсису залежить від розташування гнійників (наприклад, гнійник в мозку з відповідними неврологічними розладами), і без метастатичних гнійників – т. зв. септицемія, нерідко з більш бурхливою течією, різко вираженими загальними симптомами. При розвитку сепсису у новонароджених (джерело – гнійний процес в тканинах і судинах пуповіни- пупковий сепсис) характерні блювання, пронос, повна відмова дитини від грудей, швидке схуднення, зневоднення; шкірні покриви втрачають еластичність, стають сухими, іноді землистого кольору; нерідко визначаються місцеве нагноєння в області пупка, глибокі флегмони і абсцеси різної локалізації.
При діагностиці зараження крові розрізняють:
- Синдром системної запальної реакції. Характеризується зміною температури тіла (як у бік підвищення, більш 38 ° C, так і в бік зниження – нижче 36 ° C), прискореним серцебиттям (більше 90 ударів в хвилину) і диханням (більше 20 вдихів за хвилину), зміною кількості лейкоцитів в крові (менше 4 × 109 або більше 12 × 109 клітин на літр крові).
- Сепсис. При тих же симптомах, що і в разі системного запального синдрому, в одній з стерильних в нормі тканин (в крові, цереброспінальної рідини, в сечі …) виявляють один з відомих патогенів, виявляють ознаки перитоніту, пневмонії, пурпура та інших місцевих запальних процесів.
- Важкий сепсис. Характеризується так само, як звичайний сепсис, але з гіпотензією, гіпоперфузією або дисфункцією окремих органів.
- Септичний шок. Найбільш важкий стан, після якого у кожного другого хворого через порушення кровопостачання органів і тканин настає смерть. Визначається тими ж симптомами, що і сепсис, коли інтенсивні реанімаційні заходи не призводять до нормалізації кровотоку і рівня артеріального тиску. Іншими ознаками септичного шоку є уповільнення утворення сечі і сплутаність свідомості.
У лютому 2020 року поняття і діагностичні критерії сепсису були переглянуті. Поняття синдрому системної запальної реакції і важкого сепсису визнані неактуальними, поняттям сепсису і септичного шоку дані нові визначення.
Для виявлення та діагностики сепсису рекомендовано використовувати шкали SOFA і qSOFA.
сепсис новонароджених
У дітей внаслідок сепсису відбувається порушення багатьох процесів в організмі (рух крові, перфузія). Статистика показує, що частота випадків захворювання у новонароджених залишається високою, але ця проблема активно вивчається.
Сепсис у дітей здатний розвинутися в якості супутнього інших захворювань симптому і може не мати власних ознак. Це захворювання є реакцією організму на потрапляння в нього патогенної мікрофлори. При запальному процесі відбувається неконтрольоване утворення гною. У новонароджених сепсис може виникнути при впливі клебсієли і синьогнійної палички, а також стрептококів, ентеробактерій або кандиди. Іноді хвороба виникає при впливі декількох мікроорганізмів. Найчастіше сепсис вражає дітей до одного року з низькою масою тіла.
При розвитку блискавичної форми сепсису виникає септичний шок, який в більшості випадків закінчується летально. Хвороба призводить до різкого зниження температури тіла, супроводжується сильною слабкістю, млявістю, підвищеною кровоточивістю, набряком легенів, серцево-судинними порушеннями, гострою нирковою недостатністю. [Adsense2]
Ви погано себе почуваєте
Хоча здається, що ознаки шкірної інфекції будуть проявлятися тільки на вашій шкірі, це не завжди так. У міру поширення інфекції ваше тіло підсилює контратаку. І це може призвести до системних симптомів, таким як лихоманка, нудота, психічне замішання або просто легке нездужання. Хоча все суто індивідуально, але якщо ви погано себе почуваєте, а ваша рана довго не гоїться, зверніться до лікаря. Нехай огляне рану і вивчить ваші симптоми. Садно або подряпина може стати більш серйозною проблемою.
діагностика
Зараження крові діагностують, грунтуючись на симптомах і даних досліджень крові на наявність бактерій, враховуючи, що на етапі токсико-резорбтивна лихоманки і при хронічному перебігу на етапі ремісії бактериемия (наявність в крові мікробів), не виявляється.
При діагностуванні обов’язково враховують зміни показників крові, для яких характерно:
- високі показники рівня білірубіну і залишкового азоту;
- знижений вміст кальцію і хлоридів;
- прогресуюча анемія;
- високий лейкоцитоз (ненормально високий вміст лейкоцитів) або, в разі ослаблених пацієнтів – лейкопенія (зниження кількості білих клітин крові);
- тромбоцитопенія – зменшене зміст тромбоцитів.
У сечі виявляється білок, лейкоцити, еритроцити, підвищена кількість сечовини і сечової кислоти.
До лабораторних методів відносять:
- Визначення в крові кількості прокальцитоніну: його підвищений вміст розглядається як характерна ознака зараження крові
- Виділення генетичного матеріалу патогена, що викликав сепсис, за допомогою полімеразно-ланцюгової реакції (ПЛР) шляхом експрес-методів. В протягом 2 годин можлива ідентифікація до 25 видів мікроорганізмів і хвороботворних грибків.
- Бактеріологічний аналіз крові для виявлення активного мікроба і його реакції на дію різних антибактеріальних ліків (антибіотикограмою) для розробки оптимальної схеми лікування. Забір проводять з двох різних підшкірних вен в обсязі 5 – 10 мл, проводячи посів в живильне середовище.
Тест на прокальцитонін має високий ступінь діагностичної цінності, дозволяючи підтвердити діагноз «бактеріальний сепсис», септичний шок, диференціювати хвороба від інших патологій з подібними клінічними ознаками.

Які наслідки?
Ускладнення сепсису вкрай небезпечні, важко піддаються лікуванню навіть в умовах інтенсивної терапії. Розглянемо докладніше найпоширеніші з них.
- Сильна кровотеча – може гратися в результаті дефіциту спеціальних речовин (факторів згортання крові і тромбоцитів), що виробляються печінкою.
- Гостра ниркова і печінкова недостатність – розвивається під прямим впливом токсинів на нирку, або в результаті закупорки фільтруючого апарату нирок мікробними фрагментами і гноєм. Порушується і повністю припиняється виведення з організму продуктів обміну, що ще більше погіршує стан.
- Інфекційно-токсичний шок (ІТШ) – різке падіння артеріального тиску, під впливом великої кількості мікробних токсинів. Без надання екстреної медичної допомоги можна померти протягом години або навіть декількох хвилин. Лікують ІТШ в умовах реанімаційного відділення.
- Бактеріальний ендокардит – розвивається при попаданні мікробів в порожнину серця. Викликавши запалення, вони сприяють утворенню тромбів в його порожнини. Згодом ці тромби, відриваючись і потрапляючи з током крові в судини головного мозку, можуть привести до інсульту.
В цілому сепсис призводить до порушення функцій і пошкодження всіх внутрішніх органів. [Adsense3]
Біль не вщухає
Очевидно, що порізи і подряпини трохи болять, деякі з них навіть дуже. Але якщо ваша біль не вщухає, а лише посилюється, ви не в силах її терпіти, це означає, що в рану потрапила інфекція, тобто прийшов час звернутися до лікаря.
Запахи, шум, штовханина: турист розповів про поїздку на місцевому поїзді в Індії
Уявна замануха: чому в Чорну п’ятницю краще залишитися вдома
Кішка і папуга ніяк не можуть поділити перо: веселе відео розсмішило мережу
Що потрібно для лікування сепсису?
Загальновідомо, що сепсис вкрай важко піддається лікуванню. Смертність при ньому вкрай висока і в деяких ситуаціях досягає 50%. Втім, вчасно надана допомога знижує цей показник в рази.
Відповідно до клінічних рекомендацій у 2020 році хворих сепсисом лікують у відділеннях інтенсивної терапії або реанімації. Це викликано необхідністю постійного контролю життєвих показників. В протягом перших 6 годин зусилля лікарів спрямовані на доведення цих цифр до певного значення і стабілізації їх:
- кол-во сечі – 0,5 мл / (кг * год) і більше;
- насичення змішаної венозної крові киснем – 70% і більше;
- центральний венозний тиск – до 8-12 мм. рт.ст .;
- артеріальний тиск – до 65 мм рт.ст. і вище.
Звичайного це досягається застосуванням різних інфузійних розчинів, які вливаються через «крапельницю», часто відразу в кілька периферичних вен або в одну центральну. Іноді доводиться переливати препарати крові і додавати в розчини препарати, що підвищують тиск. Тільки ці заходи вже знижують смертність хворих на 17% (з 50 до 33).
Лікування полягає в ліквідації виниклих ускладнень, які в більшості своїй є реанімаційними.
Так наприклад при виникненні гострої ниркової недостатності застосовують гемофільтрацію, гепатопротектори і гемодіаліз, при порушеннях гемодинаміки – відновлення судинної проникності і об’єму циркулюючої крові, при кардіонедостаточності – кардіостімулірующее і вазотропние кошти, при легеневій недостатності застосовують ШВЛ, при стресовому кровотечі застосовують Н2 гістамінові блокатори / блокатори протонної помпи / сукральфат. Що стосується антибіотико-терапії, то антибіотики повинні призначатися за результатами бактеріальних досліджень або проти найбільш ймовірних збудників.
Для останнього випадку також створена таблиця:
| Локалізація первинного вогнища | Найбільш ймовірні збудники |
| Легкі (нозокоміальна пневмонія розвинулася поза ВРІТ) | Streptococcus pneumonia, Enterobacteriaceae (E.colli), Staphylococcus aureus |
| Легкі (нозокоміальна пневмонія розвинулася в ВРІТ) | Pseudomonias aeruginosa, Acinetobacter spp, а також вишеперчісленних збудники |
| Черевна порожнина | Bacteroides spp, Enterococcus spp, Streptococcus spp, Pseudomonias aeruginosa, Staphylococcus aureus |
| Шкіра і м’які тканини | Streptococcus spp, Staphylococcus aureus, Enterobacteriaceae |
| нирки | Enterobacteriaceae, Enterococcus spp |
| ротоглотка | Staphylococcus spp, Streptococcus spp, анаероби |
| після спленектомії | Streptococcus pneumonia, Haemophilis influenzae |
| внутрішньовенний катетер | Staphylococcus epidermididis, Staphylococcus aureus, ентерококи і кандиди |
При формуванні вторинних гнійних вогнищ необхідно їх хірургічне лікування – розкриття абсцесів, видалення гною і промивання ран, висічення уражених ділянок.
профілактика
Запобігти зараженню крові допоможуть наступні заходи:
- грамотне застосування антибіотиків;
- дотримання основних правил гігієни;
- своєчасне лікування процесів гнійного характеру;
- дотримання асептичних умов при проведенні медичних маніпуляцій;
- імунізація людей, які належать до груп ризику.
Гнійно-септичні захворювання значно легше запобігти, ніж вилікувати, тому хворим потрібно не тільки виконувати індивідуальні заходи профілактики, але і стежити за тим, як проходить процедура в медичному кабінеті. Дотримання цих простих заходів допоможе запобігти розвитку захворювання.