Міопатія: що це таке, симптоми, методи физиолечения
Захворювання, що зустрічаються на букву «М»: Мала хорея, Повільні інфекції ЦНС, Медулобластома, Міжхребцева грижа, Міжхребцева грижа грудного відділу, Міжхребцева грижа поперекового відділу, Міжхребцева грижа шийного відділу, Міжреберна невралгія, Менінгеальний синдром, Менінгіома, Менінгіт, Менінгококовий менінгіт, менінгомієліт , Менінгоенцефаліт, Метаболическая міопатія, Метастатичні пухлини мозку, метахроматичні лейкодистрофия, Метеочутливість, Міастенія, Мігренозний інсульт.
Метаболічна міопатія – це велика група захворювань, що провокують зниження толерантності організму до фізичного навантаження. Причиною розвитку хвороби є порушення метаболізму м’язової тканини, недостатнє вироблення ферментів, що сприяють засвоєнню поживних речовин.
Виявляється патологія гіпотонією, больовими відчуттями, судомами, парезами, освітою контрактур і порушенням можливості виконувати складно-координовані рухи.
Діагностується захворювання на підставі анамнезу, біопсії тканини, а також лабораторного дослідження кількості ферментів в сироватці крові. Терапія хвороби полягає в прийомі вітамінів, стероїдів, а також відповідної дієти, лікувальної фізкультури.
Причини і фактори ризику
Нерідко прояви міопатії виникають (а також посилюються вже наявні) під впливом несприятливих провокуючих чинників, до яких відносяться:
- інфекційні захворювання;
- інтоксикації;
- фізичне і психоемоційне перенапруження.
Більшість міопатій спадкового походження, частина з них пов’язані з Х-хромосомою
Придбані форми міопатії обумовлені захворюваннями, що викликають пошкодження нервів, обмінними розладами, токсичним впливом, інтенсивним запальним або пухлинним процесом.
прогноз
Прогноз для більшості форм недуги досить сприятливий. Виняток становлять дистрофія Дюшенна і дистрофія Ерба Рота.
Зазначені типи хвороби можуть закінчитися летальним результатом, так як можливі порушення серцевих і дихальних систем (м’язові спазми).
Проте жити з міопатією можна, так як в більшості випадків її симптоматика піддається лікуванню.
Отже, міопатія є серйозним захворюванням, яке вимагає негайного звернення до лікаря у разі його виявлення. Не жартуйте зі своїм здоров’ям, бережіть себе!
патогенез
Наявність генетично детермінованих або придбаних дефектів метаболітів, що беруть участь в обміні речовин і побудові м’язових волокон, призводить до виникнення та прогресування дегенеративних змін останніх. Розвивається атрофія міофібрил, відбувається їх заміщення жирової та сполучної тканиною. М’язи втрачають здатність до скорочення, що обумовлює м’язову слабкість і обмеження можливості виконувати активні рухи.
Останні дослідження виявили у хворих на різні форми міопатій порушення функціонування як центральних (на діенцефальних рівні), так і периферичних відділів вегетативної нервової системи, що грають не останню роль в патогенезі захворювання. Саме цим можна пояснити типове для миопатий переважне ураження проксимальних відділів кінцівок, що мають більш багату вегетативну іннервацію.
діагностика
Запідозрити наявність аналізованої патології можливо навіть на стадії первинного огляду, оскільки хворі міопатією мають відповідний зовнішній вигляд: атрофія, псевдогіпертрофія дистальних ділянок кінцівок, «качина» хода, опущення плечей, випинання живота, виражений лордоз.
Після зовнішнього огляду проводиться неврологічне обстеження, при якому визначається наявність недостатності сухожильних рефлексів, зниження м’язової сили. При цьому відсутня порушення чутливості.
Також призначаються лабораторні дослідження і перш за все біохімічний аналіз урини, який проводиться на предмет виявлення підвищеного вмісту креатиніну, оскільки його наявність часто свідчить про поразку м’язів. Крім того, проводиться і біохімічний аналіз крові.
До того ж застосовуються електрофізіологічні (дослідження нервів) методики обстеження: електронейрографія (для оцінки швидкості проходження потенціалу дії якого стимулу в нерві) і електроміографія (вивчення біоелектричних потенціалів, що зароджуються в скелетних м’язах стимуляції м’язових волокон, фіксація електричної активності м’язів). Результати першого методу надають інформацію про руховому нейроні, щоб виключити нейропатію. Другий метод необхідний для оцінки тканини м’язи. Міопатія характеризується трансформацією м’язових потенціалів (скорочується їх тривалість і знижується амплітуда).
Самим інформативним способом обстеження вважається морфологічний метод дослідження тканини м’язи (біопсія). При цьому хоча описуваний спосіб і є найбільш інформативним, проте проводиться лише в ситуаціях, коли інші способи обстеження не надали належну інформацію для встановлення діагнозу.
Особливості окремих форм міопатії
Ювенільний міопатія Ерба успадковується аутосомно-рецесивно. Патологічні процеси починають проявлятися у віці 20-30 років. В першу чергу вони охоплюють м’язи тазового поясу і стегон, потім швидко поширюються на інші м’язові групи. Залучення лицьової мускулатури не характерно. Початок міопатії в більш молодому віці призводить до ранньої знерухомлених пацієнтів. При розвитку захворювання в старшому віці його протягом менш важке: пацієнти довго зберігають здатність пересуватися.
Псевдогіпертрофічна міопатія Дюшена успадковується рецесивно зчеплене з підлогою. Хворіють виключно хлопчики. Як правило, маніфестує протягом перших 3-х років життя, рідше – в період від 5 до 10 років. Характерно початок з атрофічні зміни м’язів тазового пояса і проксимальних відділів ніг, що супроводжуються псевдогіпертрофії литкових м’язів. Рано виникають контрактури і викривлення хребта (кіфоз, сколіоз, гіперлордоз). Може спостерігатися олігофренія. Захворювання протікає з ураженням дихальних м’язів і серця (кардіоміопатія відзначається у 90% хворих на міопатію Дюшена), що є причиною раннього летального результату.
Плече-лопаточно-лицьова міопатія Ландузі – Дежерина має аутосомно-домінантне успадкування. Маніфестує в 10-20 років з поразки мімічних м’язів. Поступово слабкість і атрофії охоплюють м’язи надплечий, плечей і грудей. М’язи тазового пояса зазвичай не страждають. Характерно повільний плин з тривалої збереженням працездатності, без скорочення тривалості життя.
Скапулоперонеальная міопатія – аутосомно-домінантне захворювання. Його особливістю є розвиток атрофії в м’язах дистальних відділів ніг і проксимальних відділів рук, а також наявність легких сенсорних порушень дистальних відділів як нижніх, так і верхніх кінцівок.
Окулофарінгеальная міопатія характеризується поєднанням ураження окорухових м’язів зі слабкістю м’язів мови і глотки. Зазвичай маніфестує двостороннім птозом, потім приєднуються розлади ковтання. Особливістю цієї міопатії є її пізній початок – на 4-6-му десятилітті життя.
Дистальна пізня міопатія успадковується аутосомно-домінантно. Відрізняється розвитком слабкості і атрофії в дистальних відділах кінцівок: спочатку в стопах і кистях, а потім в гомілках і передпліччях. Характерно повільний плин.
Особливості клінічних проявів різних форм вроджених, спадкових і метаболічних міопатій описані в самостійних оглядах.
Існує кілька класифікацій захворювання, але жодна з них не вважається повною.
Розрізняють міопатії первинні та набуті. У більшості випадків, коли мова йде про цю хворобу, мається на увазі спадкова, або первинна міопатія.
Придбана міопатія в залежності від походження буває:
- тиреоидная – може супроводжувати як гіпер-, так і гіпотиреоз;
- стероидная – викликається неадекватним прийомом стероідсодержащіх лікарських препаратів (особливо фторсодержащих кортикостероїдів) з приводу іншого захворювання;
- алкогольна – визначається алкоголізм в анамнезі, захворювання часто супроводжується кардіоміопатією, на відміну від інших форм може бути присутнім больовий синдром;
- поліміозит (в свою чергу, може бути ідіопатичним або вторинним).
Спадкові міопатії поділяють на:
- м’язова дистрофія – їм властиво первинне ураження м’язових волокон;
- амиотрофии (спинальні і невральні) – викликані порушенням іннервації м’язів внаслідок ураження центральної (спинномозкові моторні нейрони) або периферичної нервової системи.
Спадкові міопатії з клініко-генетичної точки зору прийнято ділити на три великі групи:
- псевдогіпертрофічна, або міопатія Дюшенна.
- плече-лопаточно-лицьова, або міопатія Ландузі – Дежерина.
- ювенільний, або міопатія Ерба.
Пізніше до цих класичних форм додалися нові:
- для лопатки перонеальная амиотрофия Давиденкова;
- дистальная пізня спадкова дистрофія Веландера;
- офтальмологічна;
- доброякісна Х-хромосомна, або міопатія Беккера;
- вроджена (конгенітальной) Непрогрессірующая;
- хвороба Мак-Ардла; та інші, більш рідкісні форми.
Що це таке
Вже згадана патологія являє собою ураження м’язових волокон. Практично всі різновиди миопатий ведуть до атрофії м’язів. Вони бувають спадкового походження і набутими.
Міопатія характеризується прогресивним перебігом, що поступово веде до дистрофії певній галузі тканини м’язи. Найчастіше дана патологія виявляється у дітей. Вона буває, як первинного генезу, так і вторинного. Здебільшого, зустрічається спадкова форма недуги.
Міопатія характеризується відсутністю вегетативних збоїв і м’язових здригання (фасцикуляций), а також присутністю Міотонічна феномена, який є собою тонічний спазм м’язів, який настає після активного зусилля і уповільнене розслаблення. Наприклад, пацієнт, що страждає міотонію не в змозі стиснути кисть і швидко її розтиснути.
Крім того міопатія буває також первинного генезу або вторинного. Виникнення первинного типу не обумовлено впливом ззовні на людський організм, оскільки носить спадковий характер. Якщо хтось із найближчої рідні страждає на цю недугу, то ймовірність того, що розглядається порушення передасться наступному поколінню, досить висока.

Первинний тип може наступити в трирічному віці або в пубертатному періоді. Будь-який різновид спадкової міопатії досить важко піддається корекції і характеризується тяжкістю перебігу. Дана варіація зустрічається частіше, ніж придбана, яка виникає внаслідок інших захворювань, наприклад, при ендокринних патологіях, хронічних інтоксикаціях, пухлинних процесів.
Отже, на питання, що таке міопатія, фахівці відповідають, що це патологія прогресуючого характеру, що виявляється дистрофією м’язів.
Розглянуту патологію нерідко помилково приймають за невропатію. Різниця між ними полягає в тому, що при міопатії відсутня збої в чутливості кінцівок. Пацієнти, які страждають на цю порушенням, з колишньою інтенсивністю можуть відчувати печіння, біль, холод, свербіж.
Класифікація
Фахівцями в області неврології розроблено кілька класифікацій миопатий. Найбільшу популярність серед клініцистів отримав етіопатогенетичний принцип поділу, згідно з яким виділяють спадкові, запальні, метаболічні, мембранні, паранеопластіческіе і токсичні міопатії. Серед спадкових міопатій найбільш поширені 3 види: ювенільний / юнацька форма Ерба, псевдогіпертрофічна форма Дюшена і плече-лопаточно-лицьова форма. Рідше зустрічаються скапулоперонеальная, окулофарінгеальная, дистальна і ін. Форми. Окремою групою йдуть вроджені міопатії: хвороба центрального стрижня, немаліновая і міотубулярная міопатія, диспропорція типів міофібрил.
Запальні міопатії класифікуються як інфекційні – виникають внаслідок інфекційно-запального ураження м’язової тканини при різних інфекційних процесах: бактеріальних (стрептококова інфекція), вірусних (ентеровіруси, грип, краснуха, ВІЛ), паразитарних (трихінельоз, токсоплазмоз) і ідіопатичні – дерматомиозит, міозит з включеннями , поліміозит, міопатії при колагенозах.
Метаболічні міопатії поділяються на пов’язані з порушенням ліпідного обміну в м’язах (недостатність ацетил-КоА-дегідрогенази, дефіцит карнітину), обміну глікогену (хвороба Андерсена, хвороба Помпе, глікогеноз III типу, хвороба Мак-Ардля, дефіцит кінази фосфорілази b, дефіцит фосфогліцеромутази), метаболізму пуринів (дефіцит ферменту МАДА) і мітохондріальні міопатії (дефіцит редуктази, АТФ, цитохрому b, b1).
Лікарі виділяють кілька видів Міотонічна синдрому. Кожен з типів порушення має свої особливості виникнення і вимагає специфічної терапії. У медицині говорять про такі різновиди патології:
- дистрофічна міотонія, що характеризується супутнім ураженням ендокринної та вегетативної нервової системи, а також порушеннями зору;
- вроджена параміотонія – рідкісний вид захворювання, що супроводжується парезами і паралічами;
- миотония Томсона, що має спадковий характер і виявляється симптомами у віці від 6 до 12 років;
- миотония Беккера – зустрічається найчастіше. Ознаки хвороби розвиваються після 4 років;
- синдром Шварца-Джампел супроводжується аномаліями скелета і важкою розумовою відсталістю.
Конкретний вид синдрому у дитини визначає лікуючий лікар на підставі проведеного клінічного обстеження.
профілактичні заходи
Профілактика даного захворювання досить специфічно і включає в себе кілька рекомендацій, в тому числі:
- поліпшити стан організму допоможуть регулярні заняття спортом (тренування вдома також підійдуть);
- спеціальна дієта (велика кількість молока, каші з ячменю, вівса, жита, салати з ріпи і селери, яблука, більше печінки, обмеження гострої, солоної і жирної їжі);
- відмова від спиртного, куріння;
- дотримання режиму праці та відпочинку.
раніше виявлення
Виключно важливо своєчасно виявити проблеми зору. Для цього з раннього дитинства необхідні обстеження в окуліста. У разі виявлення короткозорості істотне значення має вчасно призначене правильне лікування.
Якщо знехтувати цими вимогами, то зір буде погіршуватися швидкими темпами.
Комплексний підхід
Для профілактики короткозорості використовується комплекс заходів, що полягає в:
- активізації кровообігу в очних тканинах,
- зміцненні склери,
- Загалом зміцненні організму.
симптоми міопатії
Клінічні ознаки патології залежать від локалізації вогнища ураження. При порушенні активності м’язів ніг, рук, плечей, шиї, обличчя у хворих виникають труднощі в процесі ходьби, утримання постави, розмови, управління мімікою, прийому їжі.
До загальних проявів синдрому відносяться:
- м’язова слабкість,
- швидка стомлюваність,
- апатія,
- порушення роботи шлунково-кишкового тракту, хронічні запори і кишкові кольки,
- енурез,
- цефалгія нез’ясованого походження,
- сутулість, сгорбленность,
- міопія,
- мовні порушення,
- порушення рівноваги, втрата стійкості,
- непевну ходу при крутому підйомі і різкому спуску,
- зниження інтелекту.
Вперше симптоми патології виявляють у дітей раннього віку. Хворі малюки пізніше здорових починають тримати голівку, повзати, ходити і говорити. Причому ці дії даються їм з великими труднощами і часто тільки за допомогою дорослих. Їх тіло погано піддається управлінню, воно ніби не слухає свого господаря.
Малюк, намагаючись встати, завмирає і падає. Потім дитина піднімається і після докладання певних зусиль виконує задумане дію. Намагаючись зрушити з місця, малюк знову падає, немов паралізований, потім піднімається і рухається більш впевнено. Чим більше спроб він робить, тим більше правильними стають його руху. При виконанні декількох послідовних скорочень м’яз розробляється, і її подальше розслаблення відбувається легше.
дитина з вродженою міотонію: підвищений тонус м’язів плечового пояса, гіпертрофія м’язів стегна
У хворих порушується стілець, виникає хронічний запор, розвивається дисфункція мускулатури сечового міхура і жовчовивідних проток. При ураженні м’язових волокон органу зору з’являються симптоми міопії. Хворі діти погано говорять, швидко втомлюються, часто скаржаться на головний біль, втрачають рівновагу при підйомі по сходах або під час швидкої ходьби.
Спровокувати спазм уражених м’язів ніг і біль може легке постукування по литках. Це один з діагностичних критеріїв синдрому, який можна ідентифікувати самостійно. Болісний спазм супроводжується появою м’язових валиків на нозі, які зберігаються протягом декількох хвилин після розслаблення.
У дорослих перенапружені м’язи гіпертрофуються, стають великими, накачаними. Такі люди виглядає як качки або бодібілдери.
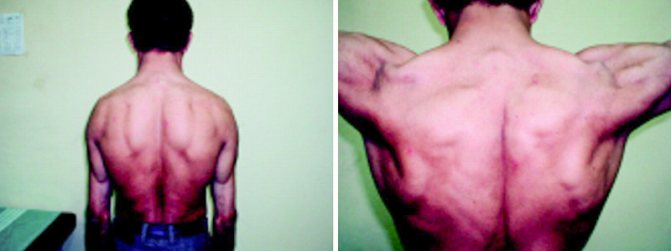
м’язова гіпертрофія при миотонии у дорослих
При ураженні лицьових і шийних м’язів страждає зовнішній вигляд хворих. Міотоніческіе спазми змінюють тембр голосу, порушують ковтальні і дихальні процеси, що проявляється задишкою і дисфагією. Хворі без проблем ходять по рівній поверхні, але з працею піднімаються сходами, особливо долаючи перший проліт.
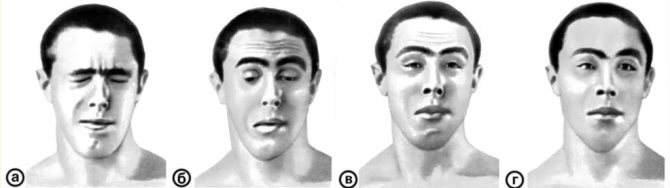
міоплегия
Найбільш яскраво ознаки патології проявляються в міопатії Дюшенна. Симптоми у дітей проявляються у віці від півтора років. Страждають спочатку м’язи ніг. Дитині стає важко ходити, він швидко втомлюється, падає, не може піднятися по сходах. Падіння і втому призводять до того, що він відчуває страх і намагається пересуватися сам якомога менше. Хода починає нагадувати качину.
Поступово дитина може піднятися, використовуючи тільки руки, але поступово слабшають і вони. Згодом уражаються м’язи грудей, серця, дихальних органів.
Синдром Дюшенна характеризується поступовим зникненням м’язів, проте зовні це буває непомітно. Навпаки, здається, що вони стають більше. Відбувається це через заміну м’язової тканини жирової.

Захворювання призводить до порушення скелета. Зменшується об’єм руху суглобів, викривляється хребет, деформується стопа, пальці.
Поразка м’язів серця веде до появи задишки, аритмії, нестабільності тиску. Дихання стає поверхневим.
Більшість міопатій мають поступовий початок з появи невеликої м’язової слабкості в кінцівках, більш швидко виникає втоми від ходьби та іншої фізичного навантаження. Протягом декількох років відбувається наростання слабкості, з’являються і прогресують м’язова атрофія, виникають деформації кінцівок. Через значну м’язової слабкості пацієнти з працею піднімаються з підлоги і ходять по сходах, не можуть стрибати і бігати. Для того, щоб встати зі стільця, їм доводиться використовувати спеціальні прийоми. Характерний вид хворого: криловидно віддалені лопатки, опущені плечі, випнутий вперед живіт і посилений поперековий лордоз. Спостерігається «качина» хода – пацієнт пересувається, розгойдуючись в сторони.
Патологічні зміни при міопатіях відбуваються симетрично в м’язах кінцівок і тулуба. Як правило, м’язова атрофія спостерігаються в проксимальних відділах рук і ніг. У зв’язку з цим м’язи дистальних відділів кінцівок можуть виглядати гіпертрофованими. Така Міопатичні псевдогіпертрофія найбільш помітна в м’язах гомілок. Поряд з наростанням м’язової слабкості спостерігається поступове згасання сухожильних рефлексів і прогресуюче зниження м’язового тонусу, т. Е. Розвивається і поглиблюється периферичний млявий параліч. Згодом результатом різкого обмеження активних рухів стають контрактури суглобів.
Міопатії можуть супроводжуватися ураженням мімічних м’язів, що проявляється неможливістю витягнути губи трубочкою, свистіти, нахмурити лоб або посміхнутися. Поразка кругового м’яза рота призводить до появи дизартрії, пов’язаної з ускладненням вимови голосних звуків.
Клініка деяких миопатий включає ураження дихальної мускулатури, що призводить до виникнення застійної пневмонії і розвитку дихальної недостатності. Можливі патологічні зміни серцевого м’яза з виникненням кардіоміопатії та серцевої недостатності, м’язів глотки і гортані з розвитком дисфагії і миопатического парезу гортані.

Для міопатії Дюшенна характерна псевдогіпертрофія литкових м’язів, ця форма також називається псевдогіпертрофічна
Спільними для більшості миопатий є такі симптоми:
- Слабкість м’язів з’являється і повільно наростає, маючи двосторонній (симетричний) характер.
- Парестезії (порушення чутливості у вигляді поколювань, печіння, мурашок) в кінцівках відсутні.
- Відсутність хворобливості в м’язах, незважаючи на наростаючу слабкість.
- Більшою мірою слабкість зачіпає проксимальні (верхні) відділи кінцівок (дистальні, або нижні частіше страждають при полінейропатії різної етіології). Це проявляється тим, що стає скрутним підйом по сходах, розчісування, умивання.
- Відсутність порушень функціонування тазових органів.
- Відсутність порушень глибоких рефлексів (зрідка можуть бути незначно знижені).
- Слабкість м’язів обличчя проявляється в неможливості витягнути губи для свисту або поцілунку, неможливості заплющити (або, навпаки, широко відкрити) очі.
ступеня захворювання
Недуга зазвичай протікає безсимптомно, що істотно ускладнює діагностичний процес. Міопатія обох очей слабкому ступені характеризується порушеннями функціонування м’язів, що сприяє погіршенню зору і труднощів з відкриттям і закриттям органів зору. У деяких хворих розвивається короткозорість. Ступеня вираженості даного патологічного процесу представлені нижче:
- 1 ступінь – слабка (3 діоптрій);
- 2 ступінь – (міопатія очей середнього ступеня – від 3 до 6 діоптрій);
- 3 ступінь – виражена (більше 6 діоптрій).
лікування
Можливості вилікувати повністю захворювання в даний час немає. Терапія носить симптоматичний характер, її мета – продовжити життя людини, зробити її краще. Використовуються лікарські препарати, ортопедичні засоби, лікувальна фізкультура, фізіопроцедури, масаж. Рекомендовано регулярне проведення санаторно-курортного лікування.
Важливим є розробка і впровадження нових способів лікування. Так, сьогодні проводяться випробування стовбурових клітин. На думку вчених, вони можуть замінити пошкоджені клітини м’язів. Іншим новим способом є генна терапія. Її мета – активувати ген, який пов’язаний з виробленням білка утрофіна. Вчені вважають, що він аналогічний дистрофина і може заповнити його дефіцит.
Зменшити прояв симптомів міопатії допомагає лікування глюкокортикостероїдами (Преднізолон). Засоби цієї групи не мають тривалого ефекту і дають побічні реакції, наприклад, призводять до зайвої ваги, молочниці.
Покращують передачу нервових імпульсів інгібітори ацетилхолінестерази, зокрема, Прозерін. Ліки бета-адреноміметики уповільнюють появу симптомів хвороби, допомагають підвищити тонус і силу м’язів. Поліпшити обмін речовин в тканинах допоможуть анаболічні стероїди (нандролон Деканоата).
Показано застосування вітамінів групи A, B, C, E.
фізіотерапія
Застосування фізіотерапевтичних методів дозволяє поліпшити провідність нервових імпульсів до м’язів, поліпшити їх харчування, обмін речовин, кровообіг.
Використовують електрофорез, ультрафонофорез, бальнеотерапію, гідромасаж, лікування лазером.
масаж
Основна мета масажу – підвищити тонус м’язів. Для отримання ефекту його проводять кілька разів на рік. У багатьох випадках родичам хворого рекомендовано навчитися прийомам масажу для регулярного виконання вдома.
У терапії міопатії велике значення має лікувальна фізкультура. Комплекс елементів, їх складність залежать від ступеня розвитку патології. Протягом року проводиться до 4 курсів ЛФК з фізіотерапевтом в спеціальних центрах. У проміжках між курсами вправи роблять в домашніх умовах. Відсутність фізичного навантаження призводить до швидкого розвитку захворювання.
Хворим рекомендовано відвідувати басейн. Плавання, виконання вправ у воді сприяє розвитку м’язів. При цьому не виникає навантаження на хребет. Крім цього, знаходження у воді покращує настрій, доставляє радість.
В даний час не існує можливості лікування вродженої міопатії, проте адекватна терапія допомагає впоратися з симптомами захворювання і уповільнити його прогресування. Пацієнти з міопатією повинні спостерігатися терапевтом, неврологом, кардіологом і ортопедом. Лікування тривале, в більшості випадків довічне.
Лікування спадкових міопатій ставить своїм завданням:
- Корекцію обмінних процесів і мікроциркуляції в м’язах і нервовій системі.
- Нормалізацію функцій нервової системи.
З цією метою можуть бути призначені анаболічні стероїди, трофотропное препарати, біогенні стимулятори, вітаміни, препарати калію, антихолінестеразні і вазоактивні засоби.
Тривалість кожного комплексного курсу становить 4-6 тижнів; він може включати, наприклад, такі препарати:
- Альфа-токоферол у вигляді внутрішньом’язових ін’єкцій по 0,3-1 мл 30 днів;
- АТФ (аденозинтрифосфорная кислота) внутрішньом’язово по 1 мл 30 днів;
- Глутамінова кислота – 0,5-1 г 3 рази на день тривалий час;
- Нівалін 0,25% розчин 0,1-2 мл в залежності від віку;
- Прозерін 0,05% розчин підшкірно 1 мл 30 днів;
- Дибазол 1% 1 мл;
- оксазил;
- Вітаміни групи В (В6, В12);
- АКТГ по 5-10 ОД 4 рази на день протягом двох тижнів при ретракції м’язів.
Хороший терапевтичний ефект демонструють гемотрансфузії, переливають по 100-150 мл крові 1 раз на тиждень протягом 4-6 тижнів.
фізіотерапія
Використовуються такі методи:
- іонофорез з кальцієм;
- електрофорез;
- рентгенотерапія діенцефальной області;
- ультразвукове вплив на м’язи;
- електростимуляція м’язів;
- масаж;
- пасивне розтягування сухожиль.
Застосовується лікувальна фізкультура (ЛФК). Регулярні вправи здатні сповільнити прогресування слабкості і контрактури, характерною для пізніх стадій міопатії, проте потрібно бути обережним при їх виконанні, щоб уникнути перенапруження ослаблених м’язів. Ефективним варіантом адекватного фізичного навантаження є плавання в басейні під наглядом інструктора з ЛФК (фізіотерапевта).
У ряді випадків показана ортопедична корекція деформацій хребта за допомогою спеціальних полегшених корсетів або ортопедичного взуття.
У ряді випадків доцільно хірургічне лікування, що полягає в подовженні вкоротити сухожиль.
Одним з важливих елементів лікування є психологічна підтримка пацієнтів як сімейна, так і професійна. Їх близькі також повинні отримувати психологічну допомогу.
Постійно ведеться пошук нових методів і ефективних засобів лікування як спадкових, так і придбаних форм захворювання. Актуальні напрями – клітинна і генна терапія. Міопатії, пов’язані з обмінними порушеннями, досить успішно лікуються за допомогою засобів, що заповнюють недолік того чи іншого ферменту. Так, новий препарат Трансларна продемонстрував високу ефективність в лікуванні хвороби Дюшенна.

Трансларна – препарат, що застосовується в лікуванні міопатії Дюшенна
Лікування придбаних міопатії, або Міопатичні синдромів в цілому таке ж, однак основним завданням є усунення основної патології. Наприклад, важливою умовою лікування алкогольної міопатії є повна відмова від вживання алкоголю і Відень, тиреоидной – корекція тиреоїдних гормонів, стероидной – відмова від причинних лікарських препаратів.
В даний час патогенетичне лікування міопатій знаходиться в стані наукових експериментів в галузі генної інженерії. У клінічній практиці застосовується симптоматична терапія, яка складається в основному в поліпшенні метаболізму м’язової тканини. З цією метою застосовують вітаміни Е, В1, В6, В12, АТФ, неостигмін, амінокислоти (глютамінову кислоту, гідролізат з мозку свині), антихолінестеразні препарати (амбеноній, галантамін), анаболічні стероїди (нандролон деканоат, метандіенон), препарати калію і кальцію, тіамінпірофосфат. Комбінації з декількох препаратів призначають курсом 1-1,5 міс. 3 рази на рік.
Медикаментозне лікування міопатій доповнюють фізіотерапією (електрофорез з неостигмін, іонофорез з кальцієм, ультразвук), легким масажем і ЛФК. Проведення ЛФК може здійснюватися в басейні. Комплекс вправ повинен бути підібраний таким чином, щоб уникнути перевантаження ослабленою мускулатури. У деяких випадках пацієнти потребують консультації ортопеда і підборі засобів ортопедичної корекції (корсетів, взуття).
Основу лікування придбаних форм міопатії становить терапія основного захворювання: корекція ендокринних порушень, усунення токсичного впливу і дезинтоксикация організму, ліквідація інфекційного процесу, переклад хронічного захворювання в стадію стійкої ремісії і т. Д.
профілактика
З самого раннього віку треба привчати дитину дотримуватися при читанні кілька простих правил:
- відстань від книги до очей – не менш 30 см;
- стежити за правильною поставою за столом;
- не читати лежачи;
- читати тільки при достатньому освітленні.
Слід подбати про відповідність столу (парти) росту дитини. Треба звернути увагу і на стілець: зігнуті в колінах ноги під кутом 90 градусів повинні дістати до підлоги. Світло при читанні, малюванні і листі повинен падати завжди зліва для правші і праворуч для лівші. Навіть в ігровій дитячій кімнаті має забезпечуватися хороше освітлення.
Перед початком шкільних занять слід отримати консультацію окуліста і уточнити, за якою партою потрібно сидіти дитині, чи потрібна йому корекція зору.
Слід в розумних межах обмежити час перегляду телевізора та ігор на комп’ютері. Не слід допускати перегляду телепрограм в темряві.
Збалансоване харчування і періодичне вживання вітамінних комплексів для очей допоможуть не тільки в лікуванні, але і в профілактиці короткозорості у дітей.