Лейкопенія – що це таке і причини виникнення. Ознаки та симптоми лейкопенії у дітей і дорослих
Порушення кровотворення, дозрівання і синтезу формених клітин представляє серйозну проблему сфери гематології та частково суміжних профілів медицини. Нерідко такі розлади ніяк не виявляється себе з точки зору клінічної картини. Це ускладнює раннє звернення пацієнтів за допомогою. У той же час, подібні розлади можуть мати катастрофічні наслідки, при певних умовах зміни стоять здоров’я і навіть життя.
Лейкопенія – це зниження кількості циркулюючих лейкоцитів, (білих кров’яних тілець) менше умовної норми. Стан патологічне, яке обумовлює розлади роботи імунітету, відсутність достатньої активності захисних сил тіла, а значить несе великі ризики.
Причин знижених лейкоцити в крові може бути безліч, основна частина таких – патологічні, що мають явно хвороботворний характер, тому що вимагають лікування.
Відновлення не представляє великих складнощів в основній частині випадків. Однак ж необхідно починати терапію якомога раніше. З огляду на відсутність будь-якої специфічної симптоматики, з цим виникають значні проблеми.
Виправити ситуацію допомагає профілактичний підхід, регулярні огляди, по крайней мере, у терапевта зі здачею базових аналізів.
Що таке лейкопенія у дорослих?
Знижений вміст лейкоцитів в крові дуже часто спостерігається без будь-якого погіршення стану пацієнта. З іншого боку, зміна імунітету при даному захворюванні нерідко тягне за собою виникнення різних інфекційних недуг. Швидка втомлюваність, озноб з одночасним підвищенням температури, запаморочення – всі ці симптоми дозволяють запідозрити такий діагноз, як лейкопенія. Причини виникнення таких клінічних ознак протягом тривалого часу можуть залишатися невідомими. Остаточно діагноз може підтвердити тільки аналіз крові.
Що краще – лейкоцитоз або лейкопенії?

Лейкоцитоз і лейкопенію часто визначаються лише зміною кількості лейкоцитів в лабораторних показниках крові і часто не мають явних клінічних проявів. Вченими з Флориди, США, в 2015 році були опубліковані результати наукового дослідження, згідно з яким збільшення числа лейкоцитів могло відбуватися більш, ніж в 2 рази всього за кілька годин. Це можливо завдяки тому, що в кістковому мозку і органах імунної системи у здорової людини завжди є резерв лейкоцитів. У клінічній практиці підвищення кількості лейкоцитів є нормальною реакцією організму на наступні чинники:
- Інфекційні захворювання, переважно бактеріальної природи;
- Хірургічні впливу;
- травми;
- Емоційний стрес;
- Відсутність селезінки;
- куріння;
- ожиріння;
- Хронічні запальні захворювання;
- Інтенсивні фізичні навантаження.
Однак, зустрічаються і злоякісні лейкоцитоз – стану, при яких проводиться надмірна кількість дефектних лейкоцитів. Так як джерелом цих клітин є кістковий мозок, обсяг якого в організмі людини обмежений, при відсутності лікування порушується виробництво нормальних еритроцитів, лейкоцитів і тромбоцитів. Групу захворювань, в основі яких лежать ці процеси, називають лейкозами. Клінічними проявами цих захворювань є:
- лихоманка;
- Втрата ваги;
- пітливість;
- Слабкість.
Ізольовано оцінювати лейкоцитоз і лейкопенію не має сенсу, так як вони завжди пов’язані зі зміною функції імунної системи. Тому для того, щоб зрозуміти, чому розвивається транзиторна лейкопенія і що це за діагноз, необхідно в кожному конкретному випадку вивчити анамнез і провести ряд обстежень.
Які правила харчування корисні при лейкопенії
Налагодити роботу системи кровотворення допоможе збалансоване харчування при лейкопенії. Правильні продукти скоротять підвищене вироблення лейкоцитів. Це морепродукти, гриби і бобові. При дотриманні лікувальної дієти ці продукти повинні включатися в кожен прийом їжі.
Жирну їжу рекомендується виключити з раціону. Протипоказані вершкове масло і сало. У раціоні кращі овочі та насичені білками продукти (м’ясо птиці, риба), кисломолочна продукція. Хворий зменшує порції і переходить на дробове харчування до 6 раз в день.
Оздоровча дієта – це відносна допомогу організму, коли людина отримує вітаміни з їжі. Вона входить в комплексне лікування і допомагає домогтися результату швидше.
особливості харчування
Харчування при лейкопенії коригується (оптимізується) з метою активізації синтезу клітин крові. Продукти, інгредієнти яких уповільнюють процес побудови елементів крові, виключають з раціону. Добова калорійність меню при лейкопенії підбирається індивідуально (в межах 2000 – 3000 ккал): вуглеводів – близько 40 – 50%, білків – не менше 30%, жирів – 10 – 20%. Рекомендоване число прийомів їжі на добу – 5 – 7.
Що можна вживати в їжу?
Меню, насичує мікроелементами, вітамінами, амінокислотами, складають з:
- перших страв на основі не наваристого м’ясного бульйону або овочевого відвару;
- кисломолочних продуктів з низьким вмістом жиру;
- рослинного масла;
- нежирних м’ясних, рибних страв, ікри риб сімейства лососевих;
- курячих яєць (в обмежених кількостях);
- зелені;
- фруктів, овочів (в тому числі сушених, в’ялених);
- компотів, що не концентрованих ягідних, фруктових соків (за умови відсутності алергічних реакцій);
- каш (рисової, вівсяної, гречаної).
При лейкопенії особлива увага приділяється якості їжі і ретельності її термічної обробки. Якщо в раціоні будуть щодня бути присутніми перераховані продукти (страви), харчування стане ефективним компонентом терапевтичних заходів, що проводяться при діагностуванні лейкопенії.
Від яких продуктів бажано відмовитися
Дієтологи рекомендують обмежити обсяги споживання печінки, нирок, жирного м’яса, інших страв, що містять велику кількість тваринних жирів. При лейкопенії з раціону виключають висококалорійну, багату вуглеводами, цукром, сіллю їжу, спиртні напої.
Що слід знати про лейкоцитах?
Білі кров’яні тільця безперервно утворюються в кістковому мозку, лімфовузлах і селезінці. Вони постійно циркулюють в кровоносній системі. Загальна їх кількість можна підрахувати за допомогою спеціального аналізу.
У нормі їх число варіюється від 4,0 до 8,0Х109 на літр крові. Підвищений вміст іменується лейкоцитозом. Найчастіше таким чином організм реагує на наявний запальний процес. Вся справа в тому, що саме лейкоцити вбивають все чужорідні клітини.
Зниження кількості білих кров’яних тілець називається лейкопенією.
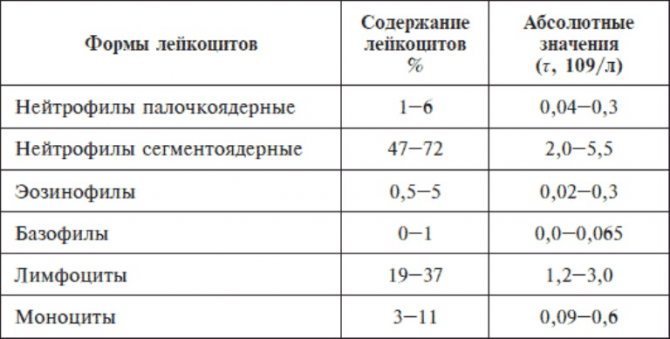
Залежно від наявності всередині самих клітин зернистості лікарі називають два типи лейкоцитів:
- Гранулоцити: еозинофіли (до 5%), базофіли (до 1%), нейтрофіли (40-70%).
- Агранулоціти: лімфоцити (20-45%), моноцити (3-8%).
Простий перерахунок вказує на те, що на гранулоцити припадає більше половини всього складу, причому 90% з них – це нейтрофіли.
діагностика захворювання
Діагноз «лейкопенія» встановлюється на підставі результатів дослідження крові (незалежно від що виявляється симптоматики). Особливість лабораторної діагностики лейкопенії полягає в тому, що її необхідно проводити багаторазово, щоб уникнути помилок і з метою моніторингу динаміки складу крові.
На наявність лейкопенії вказує зниження концентрації нейтрофілів (лейкоцитів гранулоцитарного ряду), не досягає позначки 1,5 x 109 од. / Л. Ступінь тяжкості лейкопенії обернено пропорційна вмісту нейтрофілів в крові: чим нижче показник, тим істотніше загроза для здоров’я і життя пацієнта. Також лейкопенія супроводжується компенсаторним підвищенням вмісту лімфоцитів. Уточнену картину прогресуючою лейкопенії отримують шляхом складання лейкоцитарної формули.
Діагностичні заходи, що проводяться при ідентифікації лейкопенії, доповнюються:
- Обстеженням пункції кісткового мозку (забір біоматеріалу проводиться з клубової або іншій плоскій кістки). Процедура дозволяє встановити ймовірні причини лейкопенії, скласти лікувальний план.
- Дослідженнями крові на наявність онкологічних, вірусних маркерів, грибкових антигенів, білірубіну, трансамінази.
- Консультаціями профільних фахівців, котрі призначаються на підставі діагностичних даних.
Обстеженням пункції кісткового мозку
За міжнародним класифікатором хвороб лейкопенія відноситься до підкатегорії інших уточнених порушень білих кров’яних клітин – код D72.8.0 по МКБ-10.
форми
Форми лейкопенії відрізняються один від одного етіологією, патогенезом, часом виникнення, тривалістю і рядом інших факторів; одна і та ж лейкопенія може одночасно належить до кількох видам.
Лейкопенія ділиться на дві великі групи:
- абсолютна – характеризується рівномірним зниженням суми всіх видів білих клітин, що циркулюють в крові;
- відносна (перерозподільна, гемоділюціонная) – зменшення процентного вмісту окремих видів лейкоцитів при збереженні загальної їх кількості в рамках допустимих значень.
Лейкопенію у дітей раннього віку можна запідозрити на підставі рецидивуючого псевдофурункулезе.
Залежно від того, зміст яких видів лейкоцитів знижено, відносна лейкопенія ділиться на наступні підвиди:
- нейтропенія;
- лимфопения;
- моноцитопенія;
- еозинопенія;
- базопенія.
Якщо знижена концентрація нейтрофілів, еозинофілів і базофілів, говорять про агранулоцитозе.
Лейкопенію також поділяють на фізіологічну (конституціональна нешкідлива лейкопенія) і патологічну форми.
Патологічні лейкопенії бувають первинними (вродженими, спадкоємними) і вторинними (набутими). Спадкова форма лейкопенії пов’язана з генетичними відхиленнями (нейтропенія Костмана, спадкова нейтропенія аутомсомно-домінантного типу, хронічна гранулематозная хвороба, лейкопенії при синдромі ледачих лейкоцитів, циклічна нейтропенія). Придбана форма розвивається під впливом чинників, що пригнічують кровотворення.
За перебігом виділяють гостру і хронічну лейкопенію.
Розподіл лейкопеній за ступенем тяжкості захворювання відбувається відповідно до градацією показника кількості лейкоцитів в крові:
- легка ступінь лейкопенії – 1,5 × 109 / л, ускладнення відсутні;
- лейкопенія середньої тяжкості – 0,5-1 × 109 / л, існує ризик розвитку ускладнень;
- важкий ступінь лейкопенії – 0,5 × 109 / л і нижче, агранулоцитоз з властивими йому серйозними ускладненнями.
види лейкопенії
Існує кілька видів захворювання лейкопенії, наприклад:
- абсолютна;
- відносна;
- транзиторная;
- істинна.
При абсолютній лейкопенії знижується сума всіх видів клітин, які циркулюють в крові. Якщо в крові виявляють таку форму захворювання, то проводять точний аналіз, який дозволяє встановити істину, баланс, який відбувається між декількома лейкоцитами.
При відносній, або перерозподільній, лейкопенії відбувається зміна стану крові, в плазмі переважають депоновані лейкоцити. Циркулює пул, що виникає в результаті переміщення в інше положення, переважає в крові над іншими лейкоцитами. Відносна, або перерозподільна лейкопенія, – це переважання в плазмі крові депонованих, що займають крайове положення лейкоцитів (маргінальний пул) над вільно циркулюючими (циркулює пул).
Транзиторна лейкопенія є особливою, яку можна віднести до 2 підвидів – хронічного і доброякісному. Такий вид може виникнути у дітей ще до їх народження і він здатний тривати протягом 4 років. З цієї причини такий вид даного захворювання відноситься до хронічного. Це такий стан, коли лейкоцити в крові залишаються в нормальному стані, але баланс між ними порушений. Причина, по якій виникає транзиторний вид, – антитіла переходять від матері до дитини. Справжня лейкопенія є результатом посилення і перетворення лейкоцитів. Лейкоцити збільшуються в зв’язку з циркуляцією клітин, які прикріплюються до поверхні судини.

причини
Лікування даного захворювання неможливо до тих пір, поки лікар не буде точно знати головну причину, яка і викликала лейкопению. В іншому випадку буде призначена неправильна терапія, а хвороба продовжить прогресувати.
Факторів, що провокують розвиток цієї недуги, фахівці називають безліч. Однак найчастіше це порушення функціонування кісткового мозку, при якому спостерігається пригнічення синтезу нейтрофілів внаслідок:
- неодноразового впливу іонізуючого випромінювання (часті і тривалі рентгенологічні дослідження, променева хвороба);
- інфекційних хвороб (ВІЛ, септичні захворювання, герпетична інфекція);
- тривалого прийому деяких груп лікарських препаратів (антибіотики, нестероїдні протизапальні засоби, сульфаніламіди);
- отруєння токсинами і побутовими отрутами;
- дефіциту вітамінів групи В і деяких мікроелементів;
- диспластических і пухлинних уражень безпосередньо самого кісткового мозку, які також є причиною захворювання лейкопенія (лейкоз, метастатичні ураження і т. д.).
За словами фахівців, стрімке руйнування так званих гранулоцитів спостерігається внаслідок:
- Аутоімунних деструктивних процесів в організмі.
- Застосування хіміотерапії.
- Затримки лейкоцитів в апараті на тлі здійснення гемодіалізу.
Ознаки хвороби у онкохворих
При онкологічних захворюваннях і їх спеціалізованому лікуванні до лейкопенії приєднуються ерітропенія і тромбоцитопенія. Після лихоманки відбуваються кровотечі на тлі зниження рівня тромбоцитів. У такому випадком може виникнути постгеморрагическая анемія. Їй характерні блідість шкірних покривів, задишка, загальна слабкість, прискорене биття серця.
При такому стані хворий негайно доставляється в лікарню для заповнення об’єму крові.
Лейкопенія при проходженні курсу хіміотерапії проявляє симптоми:
- Збільшення розмірів печінки.
- Виразкові ураження і набряк слизової оболонки порожнини рота.
- Захворювання кишечника (коліти), некроз тканин.
- Метеоризм, чорний стілець.
- Грибкове ураження внутрішніх органів.
- Сепсис.
- Для жінок характерні пролонговані менструальні кровотечі з великою кількістю виділеної крові.
Лейкоцити в крові
D70-D77 Інші хвороби крові та кровотворних органів
Додати коментар Скасувати відповідь
список класів
- Клас I. A00-B99. Деякі інфекційні та паразитарні хвороби
Виключені: аутоімунна хвороба (системна) БДУ (M35.9)
хвороба, викликана вірусом імунодефіциту людини ВІЛ (B20 – B24) вроджені аномалії (пороки розвитку), деформації та хромосомні порушення (Q00 – Q99) новоутворення (C00 – D48) ускладнення вагітності, пологів і післяпологового періоду (O00 – O99) окремі стани, що виникають в перинатальному періоді (P00 – P96) симптоми, ознаки та відхилення від норми, виявлені при клінічних та лабораторних дослідженнях, не класифіковані в інших рубриках (R00 – R99) травми, отруєння та деякі інші наслідки дії зовнішніх причин (S00 – T98) ендокринні хвороби , розлади харчування та порушення обміну речовин (E00 – E90).
Чим лейкопенія відрізняється від раку крові
Типових симптомів при зниженні лейкоцитів немає. Підозри вказують на ознаки інфекції: то, що викликає підвищення температури тіла, лихоманку, почастішання серцебиття.
Трапляється і безсимптомний перебіг хвороби, без зовнішніх ознак і пригнобленого впливу на пацієнта. Проведені аналізи можуть показати такі результати:
- лейкоцити помірно знижені;
- функціональність лейкоцитів не порушена;
- відсутність патологій в кістковому мозку;
- збережена цілісність мієлопоез (формування елементів крові в тілі кісткового мозку);
- утворення еритроцитів і тромбоцитів не порушено.
Отримані результати свідчать про те, що в організмі присутні захворювання не зв’язані з кров’ю, але супроводжуються лейкопенією: холецистит, тиреотоксикоз, гастрит і ін.
Ця патологія залишає за собою значний слід: імунна система приймає головний удар на себе, її захисні шари занепадають. При попаданні в організм інфекції, його оборона буде зруйнована, а пацієнту доведеться звертатися до лікаря, навіть перебуваючи в задовільному стані.
Коли і за яких умов лейкопенія переходить в рак крові
Ризик зниження лейкоцитів несе загрозу виникнення СНІДу або раку крові.
Нейтропенія – падіння кількості кров’яних клітин, що утворюються в кістковому мозку. Зменшення числа нейтрофілів (різновид лейкоцитів) послаблює імунітет. При гострому лейкозі відбувається мітоз (зростання) ракових клітин на шкоду розвитку непатологічних, що характеризує нейтропению.
Злоякісні тканини формують метастази в кістки скелета, де инфильтрируют кістковий мозок (просочування рідких тел крізь тверді) і пригнічують продукцію клітин крові без патології. Це підтверджує, що нейтропенія може бути ознакою раку в запущеній стадії.
У пацієнтів з лейкозами характеризується наявність лейкопенії, присутність якої обумовлюється розпадом лейкоцитів через обструкції функціональних якостей.
Результати вивчення функціональних якостей лейкоцитів при лейкозі підтверджують великі порушення внутрішньоклітинного обміну у таких хворих. Ці дослідження, як правило, проводилися у пацієнтів з ЛЕЙКЕМІЧНИХ формами лейкозів.
Можливо, зниження кількості кров’яних клітин пояснюється своєрідними порушеннями механізмів, що синтезують відтік лейкоцитів з кісткового мозку в кров.
Підводячи підсумок, розуміємо: рак крові і лейкопенія – різні хвороби, пробили пролом в імунній системі.
Селезінка, лімфатичні вузли, кістковий мозок, вилочкова залоза та інші складові захисного бар’єру організму – вихідні пункти для отримання біопсії.
Цей аналіз дозволить виявити першопричину захворювання і вибрати лікування.
Клінічні прояви
На початковій стадії розвитку хвороби явні ознаки лейкопенії практично завжди відсутні. У пацієнта можуть з’явитися головний біль, слабкість, запаморочення. Як правило, на ці сигнали ніхто не звертає уваги, однак клінічна картина в цей час продовжує стрімко змінюватися. На тлі ослабленого організму найчастіше відбувається його інфікування, що супроводжується:
- мігренню;
- лихоманкою;
- ознобом;
- прискореним пульсом.
Досить часто з’являються ураження слизової шлунково-кишкового тракту у вигляді численних виразок і ерозій, інфекції крові, запальні процеси в ротовій порожнині.
Слід приділити увагу і особливостям перебігу недуги. Всі інфекційні процеси в організмі протікають в кілька разів важче. Наприклад, невелике роздратування на шкірних покривах може привести до флегмони. Дуже часто після хіміотерапії спостерігається ураження селезінки, печінки і клітин кишечника. Будь-яка інфекція в даному випадку стає небезпечною для життя пацієнта. Завдяки аналізу крові, як правило, виявляється не тільки лейкопенія. Тромбоцитопенія, наприклад, практично завжди неминуче розвивається на тлі пригнічення продукування тромбоцитів.
симптоми захворювання
На початкових стадіях захворювання (як і у випадку з багатьма хворобами різних систем) симптоматичні прояви відсутні. Прогресуюча обидві патології супроводжуються:
- почастішанням інфекційних хвороб (у міру розвитку і поширення інфекційного захворювання або групи захворювань стан пацієнта погіршується);
- тахікардією;
- гіпертермією;
- слабкістю;
- ознобом;
- лихоманкою;
- пітливістю;
- дихальними порушеннями;
- головним болем;
- зблідненням шкіри;
- освітою виразок у ротовій порожнині;
- кровоточивостью ясен;
- ангіною;
- збільшенням селезінки;
- запаленням кишечника (проявляється хворобливими відчуттями в животі, діареєю, метеоризмом), загостреннями виразок;
- септичним шоком (одне з найбільш важких і небезпечних проявів лейкопенії);
- симптомами виснаження.

Симптоми знижених лейкоцитів
Нейтропенія не володіє вираженою симптоматикою. Про зниження рівня білих тілець свідчить приєднання бактеріальної, вірусної або грибкової інфекції як ускладнення основного захворювання.
Швидкість зниження кількості лейкоцитів сприяє збільшенню ризику розвитку інфекційних ускладнень. При уповільненої, хронічної нейтропенії ймовірність приєднання бактеріальних патогенів нижче, ніж при гострому, транзиторном падінні рівня білих тілець.
Підвищення температури тіла часто є єдиним діагностичним ознакою лейкопенії. Якщо пацієнт в складі комплексного лікування отримує кортикостероїдні препарати, то цей симптом може бути відсутнім.

Підвищена температура основна ознака лейкопенії
У пацієнтів спостерігається гарячковий стан. При цьому вогнище інфекційного або бактеріального поразки не виявляють. Мікробіологічними способами в 25% випадків довести наявність патогенної флори не представляється можливим.
Нейтропенію на тлі агресивного лікування ракових захворювань відрізняють від інфекційного процесу за специфічною симптоматикою.
Ознаки лейкопенії після хіміотерапії, лікування цитостатиками:
- збільшення печінки;
- стоматити з утворенням афт і виразок;
- набряк слизової ротової порожнини;
- ентероколіти, в тому числі і некроз ділянок кишечника;
- чорний стілець, болі в епігастрії, підвищене газоутворення при ураженні системи шлунково-кишкового тракту;
- поява грибкової флори;
- у важких випадках – сепсис, септичний шок;
- парапроктит;
- у жінок – порушення менструального циклу, збільшення кількості крові виділяється в період менструації, нерегулярність місячних, схильність до маткових кровотеч.
Лейкопенія – симптоми і лікування
Щоб швидкими темпами досягти повного одужання, потрібно своєчасно звернути увагу на симптоматику лейкопенії. У дитини відбувається патологічне зниження лейкоцитів нижче допустимої норми до 1-2 на 10 в дев’ятому ступені літра. Це характеристика легкої форми лейкопенії. Краще не запускати клінічну картину, своєчасно вдатися до допомоги фахівця. Якщо це лейкопенія – симптоми і лікування тісно пов’язані.
Лейкопенія – симптоми
Рівень лейкоцитів визначається стадією характерного недуги. Якщо розвивається лейкопенія – симптоми можуть зачіпати всі внутрішні органи, системи організму. Лікар при лікуванні вибирає клінічний підхід, щоб той повністю відповідав стану здоров’я пацієнта, незабаром забезпечив позитивну динаміку. А поки дізнатися про масштабні відхиленнях лейкоцитів в крові можна за результатами лабораторного дослідження. Зовнішніми ознаками лейкопенії стають такі зміни в загальному самопочутті:
- часті вірусні і простудні захворювання;
- напади мігрені, загальна слабкість;
- почастішали непритомність, запаморочення;
- порушення температурного режиму, озноб;
- тривалий процес загоєння виразок на тілі.

Лейкопенія – лікування
Насамперед потрібно визначити характер патологічного процесу, клінічних шляхом з’ясувати ступінь занедбаності лейкопенії. Тільки після цього можна міркувати про консервативної терапії для підвищення лейкоцитів. Якщо лікар виявив, що в організмі пацієнта почала розвиватися лейкопенія – лікування має такі особливості, проводиться в домашніх умовах:
- Засоби для формування нових клітин крові, щоб уникнути небезпечного зниження лейкоцитів. Це Метилурацил, Сарграмостім, Пентоксил, які відносяться до препаратів перорального застосування.
- Антибіотики четвертого покоління, щоб зменшити активність патогенної флори, знизити вплив шкідливих чинників на стояння імунної системи організму. Це Аугментин, Амоксиклав, Юнідокс Солютаб.
- Антигістамінні засоби, щоб знизити ризик алергічної реакції на окремі синтетичні компоненти. Краще купити Тавегил, Доларен, Л-Цет, Супрастин.
- Якщо приймати кортикостероїди, рівень лейкоцитів перестане падати, хімічний склад крові незабаром нормалізується.
- Гепатопротектори підтримують функціональність печінки при впливі на цей непарний орган посиленого навантаження з боку порушеного системного кровотоку.
- Антиоксиданти рослинного походження в капсульної формі, наприклад, медичний препарат Ликопин, також актуальний при лімфоцитозі, лейкоплазмозе і лейкоцитозі.
Чим небезпечне це захворювання?
Стійка лейкопенія, за словами лікарів, призводить до зниження імунітету і одночасного підвищення чутливості до багатьох інфекцій і онкологічних недуг, що нерідко тягне за собою летальний результат. Крайніми проявами захворювання вважаються наступні: агранулоцитоз, нейтропенія і алейкія. В цьому випадку організм практично повністю перестає продукувати ті чи інші типи лейкоцитів.
Які наслідки захворювання
Одне з найбільш поширених наслідків лейкопенії – ослаблення імунологічної захисту, супроводжуване підвищеним ризиком розвитку інфекційних, онкологічних хвороб.
Перелік можливих ускладнень лейкопенії доповнюється:
- агранулоцитозом (падінням рівня лейкоцитів до критичних показників);
- важкими збоями, що стосуються функціонування кісткового мозку (наслідок – недостатність або зупинка процесу кровотворення);
- падінням гемоглобінових показників, рівня тромбоцитів в крові;
- важкими формами пневмонії;
- некрозом тканин кишечника;
- запаленням, абсцесами внутрішніх органів;
- летальним результатом (при неконтрольованому поширенні інфекції по організму).
Код за МКХ-10
Для того щоб зрозуміти, які методи повинні бути використані при лейкопенії, важливо розібратися в тому, що це таке. Насправді, дане явище не відноситься до захворювань людського організму. Код за МКХ-10 міжнародної класифікації хвороб не містить подібного назви.
Прояви лейкопенії правильніше називати синдромом, який є однією з головних складових серйозної недуги крові – агранулоцитоз, який має по МКБ код D 70. Він може бути виявлений як у дітей, так і у дорослих. Більш ніж в два рази частіше ця недуга відзначається у жінок, ніж чоловіків. Йому схильні люди старше 60 років.
Незважаючи на те, що механізми розвитку лейкопенії ще не є до кінця вивченими, наукою встановлено, що при цій патології крові відбувається зниження концентрації гранулоцитів, що приводить до появи гранулоцитопении і зниження рівня нейтрофілів. Наслідком цього стає прогресування нейтропенії, що зумовить зниження імунітету.
Досить часто на рівні побутових уявлень люди плутають лейкопению з нейтропенією, називаючи їх одним терміном лейконейтропенія. Хоча ці два синдрому за своєю суттю відносяться до одного захворювання, не слід їх повністю ідентифікувати.
По суті нейтропенія є підтип лейкопенії, який веде до аналогічного результату – підвищеної сприйнятливості до інфекцій бактеріального і грибкового походження. Симптоми і лікування кожного названого синдрому дуже близькі.
симптоматика
Лейкопенія у дорослих сама є лабораторним ознакою того чи іншого захворювання, протікає без всяких специфічних симптомів і діагностується лише за аналізом крові. Проте, слід зазначити, що в разі медикаментозної лейкопенії існують симптоми, за якими можна визначити, що рівень лейкоцитів знизився:
- озноб і підвищення температури тіла без особливих на те причин;
- запаморочення і головні болі;
- виникає відчуття постійної втоми;
- тахікардія.
У слід за цим можуть збільшитися розміри мигдалин, лімфатичних вузлів і наростати ознаки фізичного виснаження.
А за яких ознаках і симптомах можна запідозрити дитячу лейкопению? Батькам варто насторожитися в наступних випадках:
- дитина хворіє частіше ніж інші діти;
- переслідує фурункульоз, який залишає оспинки;
- турбує і не лікується пародонтит;
- є відставання від однолітків у зростанні і в вазі.
У той же час, за рахунок обов’язкових профілактичних оглядів і здачі аналізів, лейкопенія у дітей діагностується набагато частіше.
Класифікація
Досить часто зниження рівня білих кров’яних тілець носить тимчасовий характер. Як відомо, причини лейкопенії у дорослих нерідко криються в прийомі деяких лікарських препаратів (засоби «Бісептол», «Анальгін»). Після закінчення дії вражаючого фактора всі симптоми проходять. Тут перш за все йдеться про так званої транзиторної лейкопенії. Вона виявляється під час чергового дослідження крові і не має яких-небудь серйозних наслідків для здоров’я.
Більш тривалу реакцію фахівці поділяють на такі види:
- гостра (до трьох місяців);
- хронічна (більше трьох місяців).
Подібні стани нерідко викликають підозру на агранулоцитоз і завжди вимагають більш детального обстеження.
Причини виникнення захворювання
Що таке лейкопенія, чому вона виникає і як її лікувати? Таке захворювання, як лейкопенія, виникає досить рідко. Проте воно є серйозною небезпекою для роботи і функціонування організму. Хвороба лейкопенія, причини якої можуть бути самими різними, може проявитися без ведених на те підстав або як наслідок будь-якого захворювання. Найбільш поширені причини лейкопенії:
- спадковість;
- генетика;
- онкологія;
- променева терапія;
- інфекції та віруси;
- важкі форми захворювання;
- поганий обмін речовин;
- прийом лікарських засобів.
Розвиток захворювання може статися у зв’язку зі спадковістю або генетичною мутацією, яка закладена в організмі ще до народження дитини в утробі матері. Досить часті причини виникнення лейкопенії – етоhttps: //cardioplanet.ru/wp-admin/options-general.php? Page = wpsupercache онкологічні захворювання, а саме:
- злоякісні і доброякісні пухлини;
- метастази;
- апластична анемія.

Дуже часто лейкопенія виникає при тривалій дії терапії. Лейкопенія у дорослих людей може проявитися в зв’язку з наявністю будь-якого вірусного або інфекційного захворювання, наприклад, СНІДу, сепсису, туберкульозу, вірусу, краснухи, гепатиту та ін.
Досить частою причиною виникнення лейкопенії у дорослих може стати поганий обмін речовин (недостатня кількість в організмі вітамінів, кислот і глікогенів). Крім того, захворювання може викликати прийом лікарських засобів, наприклад, анальгетиків або антидепресантів.
Види і ступеня лейкопенії
Хвороба має спадкову та набуту модифікацію, причому в першому випадку є вродженим захворюванням. Гострий дефіцит лейкоцитів характеризує такі небезпечні захворювання, як синдром Генслера, нейтропенія Костмана і синдром Чедіака-Хигаси. Придбаної формі недуги властиво вплив провокуючих чинників з навколишнього середовища, або це невтішний клінічний результат при неправильному консервативному лікуванні.
Вивчаючи види і ступеня лейкопенії, варто уточнити, що такий діагноз зустрічається абсолютної і перераспределительной різновиди. У першому випадку концентрація лейкоцитів знижується до критичної позначки 4 000 на 1 мм квадратний, в другому – нанесення системному кровотоку збитки не настільки глобальні, але теж відчутні для стану пацієнта.
ступеня захворювання
Ступінь патологічного процесу визначається за результатами аналізу крові.
Таблиця. Ступеня вираженості синдрому в залежності від кількості білих тілець в аналізі крові.
| кількість нейтрофілів | ступінь нейтропенії | Імовірність розвитку бактеріальних ускладнень |
| 1-1,5 * 109 / л | Легка | мінімальна |
| 0,5-1 × 109 / л | Середня | Середня |
| Менше 0,5 × 109 / л | важка | висока |
діагностика
Щоб підтвердити дане захворювання, лікар призначає пацієнтові загальний аналіз крові. За його результатами можна судити про наявність недуги. Потім, як правило, призначається консультація у терапевта і навіть гематолога. На ній лікар розповідає, що являє собою захворювання лейкопенія, причини виникнення даного патологічного стану. Важливо зауважити, що, якщо фахівець не буде знати, які саме чинники спровокували розвиток хвороби, можуть виникнути труднощі з призначенням терапії і її подальшої ефективністю.
Способи діагностики лейкопенії
Щоб провести діагностику даної патології, пацієнт здає аналіз крові. У лабораторії підраховують кількість нейтрофілів, тромбоцитів і еритроцитів. Якщо показники одночасно змінені, аналізи вказують на онкологічне захворювання.

Даним питанням займається патофизиология. Ця наука вивчає патологічні зміни в складі крові. Наприклад, при неходжкінської лімфомі шляхом соціального аналізу крові виявляють гемобластози.
Підвищений показник мікроцітов покаже, що у пацієнта легка анемія. Такий стан називають микроцитоз. При ньому мікроціти переважають над еритроцитами.
Якщо хвороба неясного характеру, доктор призначає додаткову діагностику, наприклад, здачу печінкових проб. Визначити точну проблему допоможе паркан кісткового мозку. Аналіз покаже етапи розпаду лейкоцитів.
При захворюваннях сечовивідних шляхів, наприклад, запаленні сечового міхура, виявляються лейкоцити в аналізі сечі.
Зниження рівня нейтрофілів, еозинофілів і базофілів називається гранулопенія.
Народні засоби
Лейкоцитарну формулу можна поліпшити за допомогою народних засобів і дієти. Лікування лейкопенії тільки таким способом проводити не рекомендовано. Обов’язково потрібно відвідати кваліфікованого лікаря. Тільки після його консультації можна починати лікування.

Сік зелених бобів квасолі – найбільш ефективний народний засіб
Хороший ефект дає прийом наступних продуктів і трав:
- сік зелених бобів квасолі (найбільш ефективний народний засіб). Після його прийому рівень лейкоцитів підвищується;
- трава польового хвоща;
- пустирник;
- спориш;
- настоянка прополісу і полину;
- настій буркуну;
- відвар вівса.
Патофізіологія лейкопенії
Буде розглянуто патофизиологическое розвиток придбаної нейтропенії, яка найчастіше визначається у дорослих.
- Медикаментозний агранулоцитоз є рідкісною специфічною реакцією, яка призводить до імунної руйнування попередників нейтрофілів в кістковому мозку. Подібне пов’язане припиненням дії збудливого чинника, але може бути пов’язано зі значною захворюваністю і смертністю від сепсису. Багато інші ліки викликають придушення проліферації нейтрофілів в залежності від дози. Перебіг хвороби є більш доброякісним і часто може переноситися без зупинки прийому препарату.
- Аутоіммунна нейтропенія: Первинна аутоиммунная нейтропенія викликається майже виключно антитілами, спрямованими проти нейтрофілів, включаючи людський нейтрофільний антиген (HNA1) і CD11b (HNA-4a), два поверхневих антигену або FcγRIIIb, рецептор імунного комплексу, який бере участь в секреції токсичних продуктів. Поєднання цих аутоантитіл призводить до руйнування нейтрофілів в селезінці або до опосередкованого комплементом лизису. Подібне спостерігається майже завжди у немовлят і малюків. Проходить спонтанно в більш ніж 90% випадків протягом 1-2 років.
- Вторинна аутоиммунная нейтропенія зазвичай пов’язана з іншим аутоімунним захворюванням, таким як хвороба Грейвса, гранулематоз Вегенера, ревматоїдний артрит або системний червоний вовчак. Патогенез чітко не визначений. Багато хворих мають антитіла проти нейтрофілів, але зв’язок між наявністю антитіл і ступенем нейтропенії недостатньо з’ясована.
- Синдром Фелти і синдром великих зернистих лімфоцитів виникають при ревматоїдному артриті. Оскільки більше 90% пацієнтів в обох групах мають позитивний результат на HLA-DR4, передбачається, що ці два синдрому відображають спектр одного захворювання.
- Гіперспленізм зазвичай викликає тільки легку нейтропению, часто в умовах легкої панцитопении. Придушення рахунку відображає підвищену маргінація клітин крові в збільшеній селезінці.
- Дефіцит поживних речовин , особливо вітаміну В12, фолату і міді, може привести до нейтропенії.
Додатково слід вказати, що хронічна ідіопатична нейтропенія у дорослих (CINA) – це доброякісне захворювання, етіологія якого повністю невідома.
принципи лікування
В першу чергу пацієнта поміщають в окрему палату. Лікарі та інші медпрацівники в обов’язковому порядку обробляють руки антисептиком, користуються марлевими пов’язками і переодягаються в стерильні халати. У самій палаті прибирання здійснюється з використанням дезінфікуючих засобів, застосовуються бактерицидні лампи.
Як лікувати лейкопенію? У разі помірного варіанту захворювання призначаються такі препарати: «Лейкоген», «батілол», «Пентоксил». При виникненні бактеріальних ускладнень, коли на шкірних покривах з’являються пошкодження, з перших днів рекомендуються антибіотики широкого спектру (кошти «цепорін», «Ампіцилін», «Гентамицин»).
Лейкопенія після курсу хіміотерапії лікується ліками, отриманими за допомогою генної інженерії (препарати «Ленограстім», «Сарграмостін», «Філграстим»).
Важливо зауважити, що буде потрібно досить багато часу, щоб остаточно подолати така недуга, як лейкопенія. Причини виникнення захворювання, як уже було відзначено вище, найчастіше криються в дефіциті деяких вітамінів і мікроелементів. Саме тому в процесі лікування необхідно приділяти особливу увагу відповідній дієті.
Благотворно впливають на дозрівання нових клітин і синтез гемоглобіну продукти, багаті фолієвою і аскорбінової кислотою. Щоденний раціон в обов’язковому порядку повинен складатися з різноманітних фруктів і овочів, свіжої зелені і ягід. Рекомендується їсти каші з рисової, гречаної та інших круп.
Як видно, дієта не відрізняється особливою суворістю, проте від деяких продуктів все ж доведеться відмовитися. У цю групу входить жирне м’ясо, солодка газована вода, фастфуд.
У разі інфекційного зараження призначається терапія, що складається переважно з препаратів, які не впливають на сам кістковий мозок. В обов’язковому порядку застосовуються вітаміни, імуномодулятори, переливання тромбоцитарної і лейкоцитарної маси. В особливо важких випадках лікарі вдаються до видалення селезінки. Оперативне втручання призначається в тому випадку, якщо була доведена її роль в руйнуванні лейкоцитів.
Лікування лейкопенії в домашніх умовах
Швидко підвищити вміст білих тілець в домашніх умовах не вийде. Згідно з протоколами ВООЗ пацієнт підлягає екстреної госпіталізації в стерильний бокс. Персонал повинен дотримуватися правил асептики.
Спеціалізованої терапії лейкопенії не існує. Проводять лікування основного захворювання. Крім цього, показана превентивна терапія бактеріальних, грибкових і вірусних ускладнень.
Препарати при нестачі лейкоцитів
Що робити і які ліки приймати?
Додатково при низьких лейкоцитах використовують 2 групи препаратів:
- Стимулятори імунних і обмінних процесів в клітині.
- Метилурацил – 4 рази на день по 500 мг в таблетованій формі, 2-3 рази на день для супозиторіїв. З побічних ефектів – тільки печія, головний біль, приватні позиви в туалет.
- Лейкоген – призначають при легкій формі захворювання в складі комплексної терапії. Приймають по 1 таблетці 4 рази на день, діти – 3 рази на день. Курс становить не менше 1 місяця. З побічних ефектів – тільки алергічні реакції.
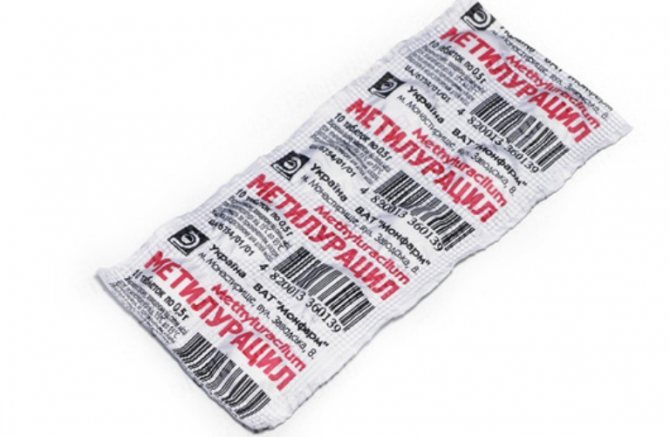
Метилурацил – засіб при знижених лейкоцитах в крові
- Стимулятори продукції білих тілець в кістковому мозку:
- Нейпоген – препарат для лікування важкої форми захворювання. Застосовується на тлі і після закінчення хіміотерапії, при ВІЛ-інфекції, вроджених формах, при неефективності інших методів лікування. Випускається у вигляді розчину для внутрішньовенних інфузій. Тривалість терапії визначає лікар, спираючись на результати аналізів крові. Протягом 2 діб після останньої інфузії рівень білих тілець не повинен знижуватися.
- Лейкомакс – препарат стимулює продукцію білих тілець в кістковому мозку. Показаний при важких імунних розладах, ВІЛ, герпес на тлі СНІДу. При лейкопенії призначають при неефективності іншого лікування. Розчин вводиться підшкірно. Тривалість курсу терапії залежить від кількості лейкоцитів в аналізі крові.
Важливо!
Препарати 2 групи мають великий список протипоказань та побічних ефектів. Тому самопризначеної строго заборонено!
Народні засоби при дефіциті білих тілець
Рецепти з народних травників є додатковим способом лікування. Замінювати ними кошти офіційної медицини небезпечно для здоров’я.
Полин і прополіс
Трава полину, настоянка прополісу на спирту є препаратами офіційної медицини.
Рецепт з розрахунку на 1 прийом:
- Одну чайну ложку рослинної сировини залити 1 склянкою окропу.
- Закутати і залишити до повного охолодження.
- У холодний відвар додати 15 крапель настоянки прополісу.
- Приймати перед їжею.

Відвар з полину і прополісу допомагає нормалізувати рівень лейкоцитів у крові
вівсяний відвар
Для виготовлення лікарського відвару потрібно цілісний неочищений овес.
рецепт:
- Дві столові ложки зерен вівса залити 0,5 л води. Томити на малому вогні 15 хвилин.
- Закутати і остудити.
- Приймати по півсклянки 3 рази на день.

Для відвару потрібен цілісний овес
відвар шипшини
Шипшина придбайте в аптеках. Не складайте біля доріг або в межах міста.
рецепт:
- Потовкти сухі ягоди в дрібну крихту.
- Чайну ложку подрібненої сировини залити 1 склянкою окропу. Томити 15 хвилин на вогні.
- Закутати і залишити настоюватися.
- Приймати по 2 столові ложки відвару 3 рази на день.

Перед приготуванням відвару шипшина потрібно подрібнити Всі трави мають протипоказання і побічні ефекти. Тому будь-який засіб з травника погоджуйте з лікарем.
Харчування при лейкопенії
Спеціалізованої дієти при низьких показниках білих тілець в крові не існує. Пацієнт повинен дотримуватися принципів здорового харчування.
Не слід вживати в їжу важкі, жирні продукти, зловживати спеціями. Алкоголь, крім невеликої кількості червоного вина – під категоричною забороною.
У раціоні повинні бути присутніми овочі в будь-якому вигляді, крім смажених. Картопля доведеться обмежити. Інші продукти рослинного походження (бобові, коренеплоди, капусту, ягоди, фрукти) без обмежень.

При лейкопенії потрібно вживати більше овочів
Кисломолочні продукти, сир, нежирні сорти сиру – їх споживання не обмежена. Жирне м’ясо слід замінити індичкою або куркою. Доведено хороший клінічний ефект при вживанні морепродуктів, ікри.
Як лікувати лейкопенію
Терапія починається відразу після підтвердження діагнозу «лейкопенія» з урахуванням даних проведених обстежень. Лікуючий лікар, організовуючи лікувальні заходи, бере до уваги ймовірні причини розвитку лейкопенії і супутні симптоматичні прояви.
Лікувальні процедури, що проводяться при лейкопенії, включають:
- підтримання асептичних умов (запобігають інфекційні хвороби);
- медикаментозне лікування (усуваються патогенні фактори);
- переливання крові (сприяють оптимізації її складу);
- дезінтоксикаційні заходи (необхідні для активізації процесу виведення утворюються токсичних речовин);
- дієтотерапію (виробляє загальнозміцнюючий ефект, дозволяє мінімізувати ймовірність ускладнень лейкопенії);
- використання народних коштів (за погодженням з лікарем).
асептичні умови
Організм пацієнта, у якого діагностовано лейкопенія, ослаблений і вразливий до інфекційних атак, тому хворого поміщають в ізолятор. Першочергова задача медперсоналу полягає в створенні і підтримці умов, близьких до стерильним, регулярної санації шкірних покривів і слизових оболонок, використання усіх можливих засобів протиінфекційного захисту.
Медикаментозне лікування
Застосовуються препарати, спрямовані на знищення шкідливих інфекційних агентів, заповнення мінерально-вітамінної недостатності, відновлення нормального функціонування імунітету, обміну речовин. Якщо в ході діагностики лейкопенії виявилися захворювання внутрішніх органів, продиктованих лікарські засоби, що сприяють усуненню супутніх патологій.
Проводиться коригування схем прийому (або скасування) медикаментів і процедур, призначених до виявлення лейкопенії (наприклад, курсу прийому цитостатиків, сеансів променевої терапії).
Внутрішньовенне введення донорської плазми і спеціалізованих препаратів проводиться з урахуванням ступеня ризику потенційних ускладнень, що викликаються застосовуються методиками терапії лейкопенії.
Народні засоби в лікуванні
За попереднім погодженням з профільним медичним фахівцем лікувальний курс доповнюється використанням коштів на основі народних рецептів:
- Полиновий настій. Три столові ложки трави (подрібненої) заливають 0,6 – 0,7 л. окропу. Через кілька годин настій проціджують і вживають тричі на день перед їжею (отриманий обсяг поділяють на три прийоми). В якості додаткового інгредієнта, що підвищує ефективність терапії, використовують прополіс: 10 крапель на 100 мл. настою. Полин можна чергувати з сухими ромашковий квітками (рецептура незмінна).
- Квасолевий сік (з недозрілий квасолі). Сік (1 чайну ложку) додають в теплу воду, вживають 4 рази на добу.
- Вівсяний відвар. 50 гр. неочищеного вівса заливають половиною літра води, кип’ятять на повільному вогні протягом 15 хвилин. Після 12-годинного настоювання проціджують і вживають протягом 30 днів: по 100 гр. відвару тричі на день.
- Шипшиновий відвар. 70 гр. плодів заливають 1,5 склянки окропу, томят на вогні 25 хвилин, добу наполягають в термосі. Фітолекарство вживають за 15 хвилин до прийому їжі тричі на добу з додаванням невеликої кількості меду.
- Настій буркуну. Три чайних ложки висушеної подрібненої трави заливають холодною водою (300 мл.), Настоюють 4 – 6 годин, вживають протягом 4 – 5 тижнів (по 3 рази на добу).
- Буряковий квас. Очищеної крупно нарізаною буряком заповнюється близько половини банки, додаються вода невелику кількість меду, солі. Через три доби напій після проціджування готовий для вживання протягом дня.

буряковий квас - Квітковий пилок (обніжжя). Продукт бджільництва змішується з медом (пропорція – 2 до 1), настоюється 48 годин, приймається двотижневим курсом по чайній ложці, запивати молоком.
- Подорожникова сік. Свіжозрізані (разом з черешкова верхівкою) листя промиваються в холодній воді, підсушують, ошпарюють окропом, подрібнюються за допомогою м’ясорубки, віджимаються через марлю, при необхідності зменшити в’язкість розбавляються водою. Фітопродукт вживають після 1 – 2-хвилинного кип’ятіння і охолодження 4 рази на день за 15 хвилин до прийому їжі (по одній столовій ложці).
Етіологія захворювання
Лейкопенія виступає як самостійне захворювання (рідко), так і у вигляді ускладнення інших хвороб. До основних причин виникнення відносяться:
- Порушення функцій кісткового мозку – головна причина недостатнього вироблення білих тілець.
- Підвищена разрушаемость нейтрофілів.
- Порушене розподіл білих тілець по кровоносній системі.
Виділяють інші чинники, через які виникає дана хвороба у дорослих, наприклад:
- Вроджені генетичні аномалії, пов’язані з спорадичним захворювань.
- Препарати, що застосовуються при хворобах онкологічного типу. Така лейкопенія має Мієлотоксичні характер.
- Онкозахворювання окремого органу або тільки кісткового мозку. Такі поразки активно впливають на системи кровотворення.
- Дефіцит фолієвої кислоти, вітамінів Б та інших макро- і мікроелементів. Він перешкоджає нормальним обмінним процесам в організмі.
- Різні захворювання вірусного походження: цитомегаловірус, вірус краснухи, гепатити, ВІЛ та інші.
- Ураження печінки медикаментами.
- Гостра форма туберкульозу.
- Грибкові ураження організму (гістоплазмоз).
- Аутоіммунна патологія.
- Рак шийки матки.
- Ліки, що містять ртуть, антидепресанти, протиалергічні засоби, протизапальні нестероїдні медикаменти, препарати для лікування щитовидної залози.
- Лікарські засоби, що застосовуються для лікування хвороб нирок і ревматоїдного артриту. Наприклад, Каптоприл.
- Тривалий контакт з отрутами і хімікатами.
- Проходження частого рентгенологічного обстеження.

Виявити причину можливо у лікаря-гематолога.
До основних механізмів відносять такі способи пошкодження клітин крові:
- Цитолитический – вплив на клітини факторів імунітету, радіації.
- Антіметаболіческого – вплив протиракових препаратів і деяких антибіотиків.
- Ідіосінкразіческім – вплив препаратів, які не підійшли спочатку, але були введені повторно.
- Лейкоцитарна деструкція.
- Підвищений використання і виведення білих тілець з організму.
Зниження рівня лейкоцитів в організмі
У жінок така хвороба зустрічається частіше, ніж у представників сильної статі. Нерідко рівень лейкоцитів може поєднуватися з тривалим періодом менструальних кровотеч, стресовими і депресивними станами, неправильним дотриманням дієт і затягнутими голодуванням, гормональними порушеннями і клімаксом. Лейкопенія – часте післяпологове явище. У годуючої мами з грудним молоком йдуть корисні елементи і знижуються захисні властивості організму.
В організмі здорової дорослої людини кістковий мозок відповідає за вироблення і транспортування лейкоцитів по крові. Перший тип – вільно переміщаються лейкоцити по ціркуліруемой крові, другий – адгезірованних білі тільця до стінок судин. З периферії лейкоцити розподіляються по тканинах в середньому раз в 8 годин. При появі антитіл білі тільця починають руйнуватися раніше, ніж передбачалося.
При лікуванні пухлин кісткового мозку за допомогою хіміотерапевтичних засобів або променевої терапії відбувається наступне: дозрілі клітини не можуть розподілятися по організму через руйнування нових формуються клітин.
При різних бактеріологічних і інфекційних захворюваннях під дією ендотоксинів лейкоцити занадто зчіплюються зі стінками судин. Білі тільця активно перерозподіляються в селезінку, їх кількість знижується в крові хворого.
Селезінка в тілі людини
Окремі гематологічні хвороби (лейкоз, апластична анемія) прямо впливають на стовбурові клітини в кістковому мозку. Через це відбувається збій в їх роботі і в створенні нових білих тілець.
Вірус імунодефіциту людини, як і СНІД, знищує стромальні клітини. В результаті порушується нормальне функціонування кроветворящей системи організму, а дозрілі лейкоцити гинуть передчасно.
При цирозі печінки порушується обмін речовин. Токсини НЕ нейтралізуються, відбувається збій у виробленні лейкоцитів.
Тривале застосування протиалергічних препаратів, антибіотиків та протизапальних лікарських засобів завдає шкоди кровотворних органів. Після прийому вищевказаних та інших медикаментів відбуваються збої, лейкоцити перестають вироблятися в потрібній кількості.
Лейкопенія в дитячому віці
У новонароджених зазвичай зустрічається транзиторна лейкопенія. Ця фізіологічна особливість зустрічається у 10% дітей. Стан виникає через вплив материнських антитіл в період виношування плоду. Проходить самостійно до 4-х річного віку, медикаментозне лікування не застосовується. Рівень лейкоцитів при такому діагнозі помірно підвищений. Батьки не повинні нічого робити, крім як спостерігати за загальним станом дитини при змінах в аналізі крові. Але найменші відхилення стають приводом відвідати лікаря.
У той же час від лейкопенії стало страждати досить велика кількість дітей. Цей діагноз має як інфекційне, так і неинфекционное походження, при якому знижується кількість нейтрофілів. Причини виникнення хвороби такі:
- Активна фаза герпесу, тифу, паратифів.
- Рак кісткового мозку.
- Анафілактичний шок.
- Променева терапія.
- Мієломна хвороба.
- Гостра форма лейкозу.
- Захворювання селезінки.
Найчастішими захворюваннями дітей, при яких розвивається вторинна лейкопенія, визнані кір, краснуха, паротит, туберкульоз і грип. В загальному аналізі крові лейкоцити будуть нижче 4,5 * 109 / л. Зниження білих тілець при наведених захворюваннях свідчить про важкому перебігу хвороби.

Лейкопенія є наслідком прийому антибіотиків при пневмонії. Само по собі це захворювання завдає сильного удару організму, а антибіотики «добивають» лейкоцити.
У перші місяці життя лейкопенія проявляється як частина серйозних захворювань крові (різні види анемії, наприклад, мегалобластична або панцитопенія).
У дітей це захворювання не протікає в прихованій формі. Воно розвивається швидко, паралельно дитина піддається інфекційних захворювань. Завдяки цьому діагностика проводиться на ранніх термінах, призначається коригуючий лікування.
ступеня захворювання
Лейкопенія має 3 ступеня протікання хвороби. Їх визначають по клінічним аналізом крові. Класифікація захворювання:
- При легкої стадії кількість нейтрофілів становить 1-1,5 * 109 / л. При такій картині приєднання інфекції мінімально.
- Середній ступінь тяжкості – 0,5-1 * 109 / л.
- При тяжкого ступеня хвороби (менше 0,5 * 109 / л) супутні захворювання активно вражають організм. Загальний стан значно гірше, а інфекції менше реагують на лікування.
Чим раніше лікар встановить діагноз, тим ефективніше подіє лікування.
Можливі наслідки
Сучасна медицина виділяє різні види лейкопенії, класифікація яких в першу чергу залежить від чинників, що сприяють різкому зниженню числа білих кров’яних тілець. Однак, незалежно від виду захворювання, слід негайно вжити всіх необхідних заходів для боротьби з ним. Якщо своєчасно не буде призначено лікування, велика ймовірність розвитку ускладнень, причому небезпечних для життя пацієнта.
Багато, побачивши аналіз крові, не знають, чим насправді загрожує лейкопенія. Більшість вважає, що негативні наслідки можуть викликати виключно ті захворювання, які і спровокували різке зниження білих кров’яних тілець. Насправді, таку думку неправильно. Лейкопенія послаблює захисні функції організму. Відсутність відмінного імунітету нерідко призводить до того, що присутність самої банальної бактеріальної інфекції в організмі може стати надзвичайною ситуацією. Більш того, при лейкопенії практично в два рази збільшується ризик придбати пухлинне захворювання. Також до можливих наслідків даного патологічного стану можна віднести агранулоцитоз і Алейкія (ураження кісткового мозку).
симптоми лейкопенії
Сама по собі лейкопенія не має певних клінічних проявів, але про неї свідчать відхилення в загальному стані людини, наприклад:
- Тривале загоєння ран і виразок на тілі будь-якого генезу.
- Часті ГРВІ та ГРЗ.
- Запаморочення і непритомність.
- Сильні головні болі.
- Слабкість і пітливість.
Зазвичай лікування даної хвороби починається пізно і похід до лікаря постійно відкладається. Хворий тривалий час не вважає наведені приклади чимось серйозним і звертається за допомогою після прояву більш небезпечних симптомів.
При зниженні рівня лейкоцитів організм перестає підтримувати себе в здоровому стані. Самопочуття погіршується, і бактерії і віруси, з якими раніше він відмінно бився, тепер з легкістю проникають в тіло.
Основний симптом виникнення ускладнення – фебрильна лихоманка. Майже в 100% випадків ситуація свідчить про розвиток інфекції в організмі. У частині випадків швидке підняття температури тіла говорить про реакцію на медикаменти, про пухлинних захворюваннях і т.д.
Глюкокортикостероїди перешкоджають підвищенню температури. Людина, яка приймає їх, довше залишається в невіданні про своє здоров’я.
Ротова порожнина найбільш вразлива при лейкопенії. Через рот проникає більшість інфекцій. При появи перерахованих симптомів варто пройти обстеження:
- Часті стоматити, гінгівіти та інші виразкові ураження слизової.
- Кровотеча ясен.
- Збільшені мигдалини і біль при ковтанні.
- Відсутність голосу і висока температура.
При лейкопенії звичайні легко виліковні захворювання протікають дуже важко. Величезний ризик розвитку блискавичного сепсису, що може привести до летального результату.
Норма білих тілець в крові людини
Функція білих клітин крові – це захист організму від впливу патогенної флори, контроль над зростанням власної мікрофлори, обмеження переміщення патогенів з вогнища запалення в інші тканини. Кількість білих кров’яних тілець залежить від віку пацієнта.
Фізіологічна норма для різних груп пацієнтів в аналізі крові:
- у дорослих, у дітей від року і до 16 років – більше 1500;
- у новонародженого – перші-треті добу – понад 1000;
- у грудничка першого року життя – понад 1000.
Форма лейкоцитів і їх вміст у крові
Методика обробки біологічного матеріалу може варіюватися в залежності від оснащеності лабораторії. Але на бланку вказуються нормальні значення показників. Тому звірити результати досить просто.
показники норми
Кількісне значення лейкоцитів підраховують під час загального аналізу крові. Якщо виявляють стійке відхилення від норми, то призначають розгорнутий клінічний аналіз крові з лейкоцитарною формулою і ШОЕ.
Відповідно до сучасної термінології та новому підходу до оцінювання показників аналізу крові, лейкопенія – це стан, коли сума всіх лейкоцитів, що знаходяться в плазмі крові стає менше, ніж нижні референсні значення.
| ВІК | ЗНАЧЕННЯ (в 109 / л) |
| новонароджені | <8,0 |
| до 2 років | <4,0 |
| з 2 до 6 років | <3,0-4,0 |
| з 6 до 16 років | <2,5-4,0 |
| дорослі | <4,0 |
Профілактика і прогноз
Дуже часто після онкологічних захворювань розвиваєтьсялейкопенія. Після хіміотерапії лікування і профілактика цієї недуги в першу чергу мають на увазі під собою точний підбір дозування препаратів. Важливо зауважити, що це залежить не тільки від досвіду лікарів, але також і від можливостей спеціалізованих апаратів. Саме тому для променевої терапії застосовується максимально цільове вплив. Смертність в разі лейкопенії у онкологічних хворих не перевищує 30% від усіх випадків.
Особливу увагу важливо приділяти індивідуальному підходу в лікуванні пацієнтів у поліклініках. При призначенні тих чи інших препаратів лікар в обов’язковому порядку повинен враховувати наявність непереносимості деяких компонентів, сумісність препаратів, супутні недуги. Тут особлива роль належить самостійного лікування і проходженню порад близьких і рідних. Будь-яка терапія повинна призначатися тільки після діагностичного обстеження, а також консультації у фахівця.
У даній статті ми максимально докладно розповіли про те, що являє собою лейкопенія. Причини виникнення даного захворювання можуть бути найрізноманітнішими, починаючи з браку деяких вітамінів і закінчуючи серйозними ураженнями кісткового мозку. У будь-якому випадку, тільки грамотна терапія здатна допомогти в боротьбі з цією недугою. Будьте здорові!
медикаментозна терапія
Лікування лейкопенії, якщо її форма вимагає втручання, вимагає прийому лікарських препаратів, не дивлячись на ступінь тяжкості стану. Сьогодні лікарі озброєні 2 підгрупами фармакологічних препаратів, які можна застосовувати при будь-якого різновиду лейкемії, в тому числі і виникла після (під час) хіміотерапії:
- Препарати для стимуляції кровотворних процесів і метаболізму. Метилурацил і його аналоги, Лейкоген (Leucogen), Пентоксил (Pentoxyl) – ці ліки відмінно себе зарекомендували як стимулятори гемопоезу.
- Гормональні ліки, що посилюють утворення моноцитів і нейтрофілів в кістковому мозку – Філграстим і Пегфілграстім (Г-КСФ), а також Сарграмостім (ГМ-КСФ).
Під час проведення хіміотерапії та після її закінчення, прийом препаратів другої підгрупи обов’язковий, тому що ліки Г-КСФ стимулюють гранулоцитопоез, а Сарграмостім активізує вироблення не тільки гранулоцитів, а й моноцитів і мегакаріоцитів.
Лікувати важкі ступеня лейкопеній, що виникли в наслідок онкологічних захворювань і хіміотерапії, можна і добре зарекомендували себе ліками: Лейкомакс, молграмостим, Філграстим, Ленограстім і Граноцит.
причини лейкопенії
В основі розвитку лейкопенії лежать наступні етіопатогентіческіе механізми:
- зменшення продукування лейкоцитів в органах кровотворення – зрілі лейкоцити не формуються через масову загибель молодих проліферуючих клітин кісткового мозку. Виникає під впливом препаратів хіміотерапії або опромінення кісткового мозку;
- збій в циркуляції лейкоцитів або їх перерозподіл в судинному руслі – зміна співвідношення між тими, які циркулюють і пристінковий лейкоцитами. Зменшення вільно циркулюють з потоком крові лейкоцитів (синдром ледачих лейкоцитів, т. Е. Різке зниження їх рухової активності) відбувається за рахунок збільшення фракції лейкоцитів, адгезірованних до стінки судини. Як правило, перерозподіл лейкоцитів в судинному руслі – тимчасовий стан, що виникає за рахунок дії ендотоксинів при стресі, шоці, запаленні, травмах, інтенсивної м’язової роботі, крововтратах;
- руйнування і зменшення тривалості життя лейкоцитів – прискорене руйнування вже наявних зрілих лейкоцитів в крові, кровотворних органах, тканинах, в тому числі в гіпертрофованої селезінці. Виникає під впливом аутоантитіл, агглютиногенов, ендо- та екзотоксинів, радіації.
Смертність при ускладненнях лейкопенії, що виникли в процесі лікування онкологічних захворювань, коливається від 4 до 30%.
Можливі причини лейкопенії:
- реакція на застосування ряду лікарських препаратів (антидепресантів, антибіотиків, діуретиків, анальгетиків, антигістамінних, протизапальних, антитиреоїдних препаратів, кортикотропіну і кортизону);
- довгострокове взаємодія з хімікатами (пестициди, бензол);
- дію іонізуючої радіації, рентгенівських, ультрафіолетові променів, СВЧ-хвиль;
- тривалий дефіцит вітамінів В1 і В12, фолієвої кислоти, міді, заліза, селену;
- дію неорганічних (солі свинцю, миш’яку, золота) і органічних (бензол, тетраетилсвинець, інсектициди) речовин;
- психоемоційні потрясіння, стресові стани;
- великі крововтрати, травми, опіки;
- тривала променева терапія, хіміотерапія (мієлотоксичні лейкопенія);
- інфікування вірусами (віруси грипу, краснухи, кору, гепатиту, Епштейна – Барр, цитомегаловірус), бактеріями (туберкульоз, важкий сепсис, бруцельоз,), найпростішими (малярія, лейшманіоз), грибками (гістоплазмоз);
- генетичні захворювання (вроджена лейкопенія);
- анафілактичний шок;
- злоякісні новоутворення, в тому числі вражаючі органи кровотворення;
- променева хвороба;
- аутоімунні захворювання (тиреоїдит, системний червоний вовчак);
- ВІЛ-інфекції та СНІД.
патогенез лейкопенії
Зупинимося детальніше на механізмі зародження і розвитку даного патологічного порушення.
Фундаментальні передумови старту патологічного процесу:
- збій працездатності органів кровотворення (селезінка, лімфатичні судини, червоний кістковий мозок) продукують лейкоцити
- перерозподіл в крові лейкоцитів через порушення циркуляції
- підвищення швидкості руйнування нейтрофілів
При здоровому кровотворенні, “зона” зосередження лейкоцитів – кістковий мозок, звідки разом з кров’ю, відбувається транспортування до органів і тканин.
Допустимі показники коливаються в діапазоні 4-9 × 109 / л.
Життєвий цикл білих кров’яних клітин обмежений, не перевищуючи десяти-дванадцяти днів.
При процедурах хіміотерапії, променевої опромінення, гинуть зростаючі клітини кісткового мозку, що не дозволяє повноцінно формуватися лейкоцитам.
Проникнення інфекції, тягне скорочення вільних циркулюючих білих кров’яних тілець.
Паразитарні “атаки” на організм тягнуть розростання селезінки, стає резервуаром для надмірного скупчення лейкоцитів. Підсумок, в крові констатується дефіцит білих кров’яних клітин.
У ВІЛ-інфікованих руйнуються стромальні клітини кісткового мозку, що руйнує працездатність (сталість) системи кровотворення.
Гематологічні патології провокують негативні зміни в стовбурових клітинах кісткового мозку, що є “джерелом” проліферації (зростання) лейкоцитів.
Класифікація
Види білих клітин крові
- Гранулоцити – всередині клітин є спеціальні гранули. Складають 60-70% усього складу лейкоцитів.
- Агранулоціти – не містять гранул, діляться на лімфоцити (25-30%), моноцити (5-10%)
форма перебігу
- гостра – тривати 2-3 місяці
- хронічна – місяцями, високі ризики розвитку агранулоцитозу, комплексне обстеження обов’язково
Виділяють такі типи лейкопенії
- первинна – обумовлена порушеннями синтезу, підвищеним розпадом нейтрофілів (основного компонента гранулоцитів)
- вторинна – присутні провокаційні фактори, згубно позначається на процесах кровотворення
ступеня
- легка – показник дорівнює 1.5 × 109 / л., ускладнень немає
- середня – 0.5-0.9 × 109 / л., ризики інфекційного ураження
- важка – менше 0.5 × 109 / л., небезпека агранулоцитозу
причини лейкопенії
Чому виникає настільки небезпечний стан? У нормі у людини нейтрофіли (гранулоцитарні лейкоцити) утворюються в кістковому мозку, звідки надходять в кров. Далі нейтрофіли проникають в різні тканини організму, виконуючи свої подальші функції. Зокрема, вони борються з чужорідними бактеріями, забезпечуючи таким чином захист від інфекцій.
Процеси утворення нейтрофілів або їх прискорене руйнування можуть бути обумовлені такими факторами:
- вплив надмірних доз радіації (наприклад, при лікуванні онкологічних недуг);
- прийом окремих медпрепаратів (цитостатиків, карбамазепіну, деяких антибіотиків, антитиреоїдних засобів і ін.);
- прискорена втрата маси тіла;
- аутоімунні недуги, такі як червоний вовчак або тиреоїдит;
- важкі ускладнення при вірусних, а також бактеріальних інфекціях;
- вплив вірусів: Епштейна-Барр, цитомегаловірусу, жовтої лихоманки, гепатиту;
- спадкові хвороби;
- хіміотерапія, а також потрапляння в організм деяких токсичних речовин (миш’як, ртуть);
- виражений дефіцит заліза, вітамінів В1 або В12, міді, фолієвої кислоти та інших речовин, що беруть участь в дозріванні лейкоцитів.
Більш точно встановити конкретну причину може лікар-гематолог після виконання необхідних аналізів.
усунення симптомів
Якщо пацієнт знаходиться у важкому стані, подається їжа через зонд. Він вставляється ендоназальним шляхом. Інфекційне зараження вимагає прийому медикаментів, які впливають на кістковий мозок. Одночасно вживаються вітаміни, засоби, що стимулюють імунітет.
При дисфункції селезінки показано її видалення. Якщо синдром супроводжується небажаними імунними реакціями організму, призначаються імуносупресивні засоби:
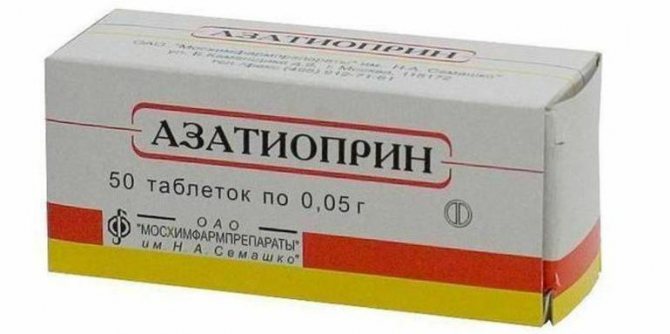
- Азатіоприн.
- Метотрексат.
- Циклоспорин.
- Лейковорин.
За рекомендацією лікаря можна використовувати муміє. Для приготування відвару потрібно 0,2 г муміє і літр води. Лікування триває 10 днів.
лікування захворювання
Терапія лейкопенії спрямована на регулювання змісту лейкоцитів і усунення наявних симптомів. Методи лікування наступні:
- Усунення чинників, що негативно впливають на рівень лейкоцитів. Часто для цього достатньо відмови від прийому деяких антибіотиків та противірусних препаратів.
- Забезпечення правил асептики.
- Призначення препаратів для профілактики можливих інфекційних ускладнень.
- Переливання лейкоцитарної маси.
- Призначення глюкокортикостероїдних препаратів для активізації утворення необхідних організму антитіл.
- Лікарська стимуляція процесу утворення лейкоцитів.
- Позбавлення організму від токсинів, що продукуються мікроорганізмами.
- Повноцінне харчування.
медикаментозна терапія
Як медикаментозного лікування призначаються такі препарати:
- Ліки, що стимулюють утворення лейкоцитів: Лейкоген, Метилурацил, Пентоксил, Сарграмостім. Дуже важливо призначати ці ліки після хіміотерапії.
- Антибіотики широкого спектра дії.
- Антигістамінні препарати.
- Кортикостероїдні засоби.
- Препарати для зміцнення печінки.
- Ціанокобаламін.
- Фолієва кислота.
Нетрадиційні способи лікування
Деякі народні засоби допомагають відновлювати нормальний вміст лейкоцитів. Корисно приймати настої, відвари наступних компонентів:
- вівса неочищеного;
- кропиви;
- буркуну;
- хвоща;
- лляного насіння.
Муміє є одним з найбільш ефективних засобів, що дозволяють за порівняно короткий час зміцнити організм. За один прийом в перші 10 днів треба вжити 0,2 г муміє, в наступні 10 днів – 0,3 г, далі – 0,4 г. Засіб розчиняють в стакані води. На день необхідно провести по 3 прийому препарату.
Причини і ознаки патології
До основних факторів, які провокують хворобу, відносяться: спадковість, гострий авітаміноз, неправильне харчування, пухлини з метастазами, ураження кісткового мозку після опромінення, безконтрольний прийом цитостатиків. Типових ознак хвороби немає, так як вони характерні для інфекції.
З урахуванням ступеня тяжкості лейкопенії інфекція виявляється в 25% випадків вже протягом перших 7 днів. Первинна активність характерна для грибкової інфекції, вірусу герпесу, цитомегаловірусу. Основні симптоми хвороби:
- висока температура тіла;
- лихоманка;
- озноб;
- слабкість;
- часте серцебиття.

Зовнішні ознаки синдрому проявляються у вигляді виснаження, опухання залоз, збільшення мигдаликів. Особливість перебігу лейкопенії пов’язана з приєднанням вторинної інфекції. В такому випадку підвищується ризик розвитку загального сепсису. Процес може супроводжуватися пневмонією.
Для лейкопенії, яка спровокована опроміненням і хіміотерапією, має такі характерні ознаки:
- набряк слизової оболонки ротової порожнини;
- виразково-некротичний стоматит;
- діарея.
Дієта і харчування
Правильне харчування і дієта є важливими складовими нормалізації рівня лейкоцитів. Щоденне меню повинно бути збалансованим і містити:
- устриці, мідії і інші морепродукти;
- зелень, особливо селера, спаржу і шпинат;
- капусту, особливо брюссельську і брокколі;
- всі види бобових;
- гарбуз;
- буряк;
- молокопродукти, особливо тверді види сирів;
- яйця;
- печінка тріски.
Важливо виключити з раціону субпродукти, яловичину і свинину.