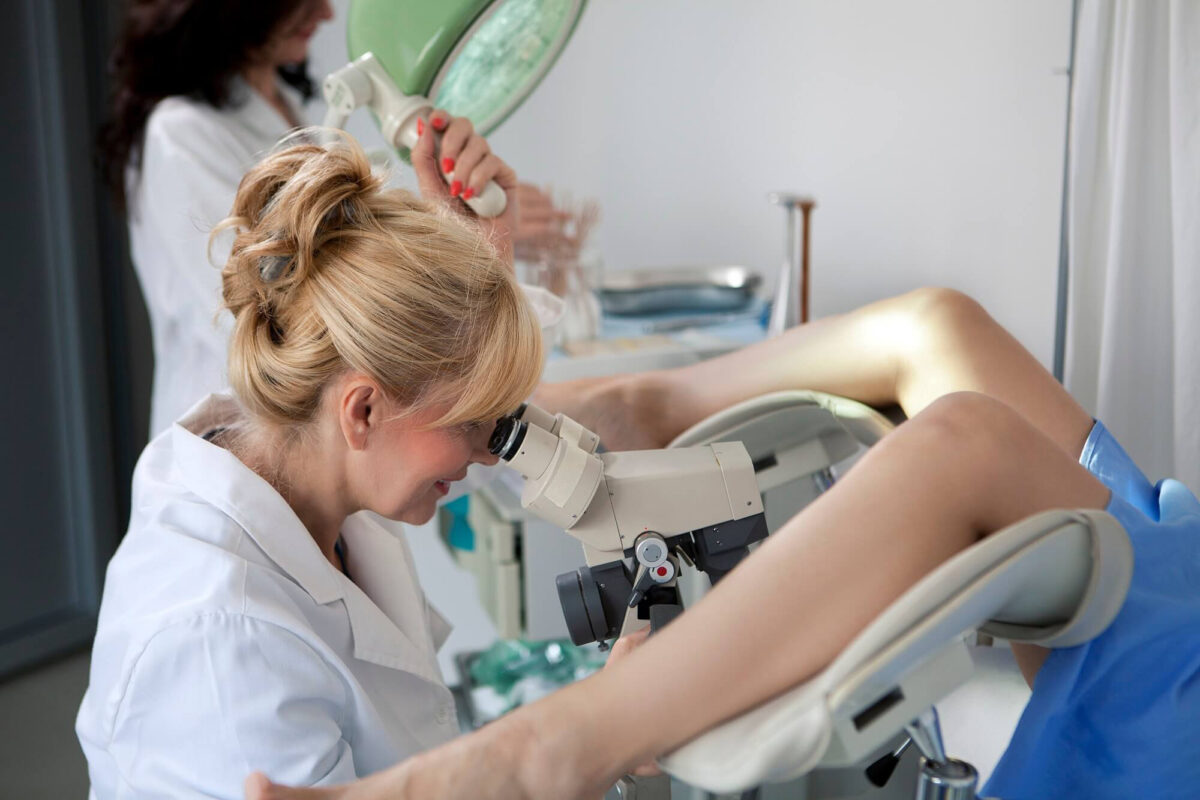
Кольпоскопия в гинекологии: цель и преимущества процедуры
Кольпоскопия – это процедура, которую проводят в гинекологии для оценки здоровья шейки матки и влагалища. Она выполняется с использованием специального инструмента, называемого кольпоскопом, который позволяет врачу более детально рассмотреть ткани и структуры в этих областях.
Где сделать кольпоскопию в Харькове?
Если вам требуется провести кольпоскопию, вы можете положиться на высококвалифицированных специалистов и современное оборудование медицинского центра b-healthy clinic.
Медицинский центр b-healthy clinic предоставляет услуги высококвалифицированных гинекологов в Харькове, которые обладают богатым опытом в проведении кольпоскопии. Наша команда специалистов заботится о вашем комфорте и здоровье, обеспечивая процедуру с максимальной профессиональностью и заботой.
b-healthy clinic обладает современным оборудованием для проведения кольпоскопии. Наши высокоточные кольпоскопы обеспечивают четкое изображение и точную диагностику, что позволяет врачам обнаружить даже малейшие изменения в тканях шейки матки и влагалища.
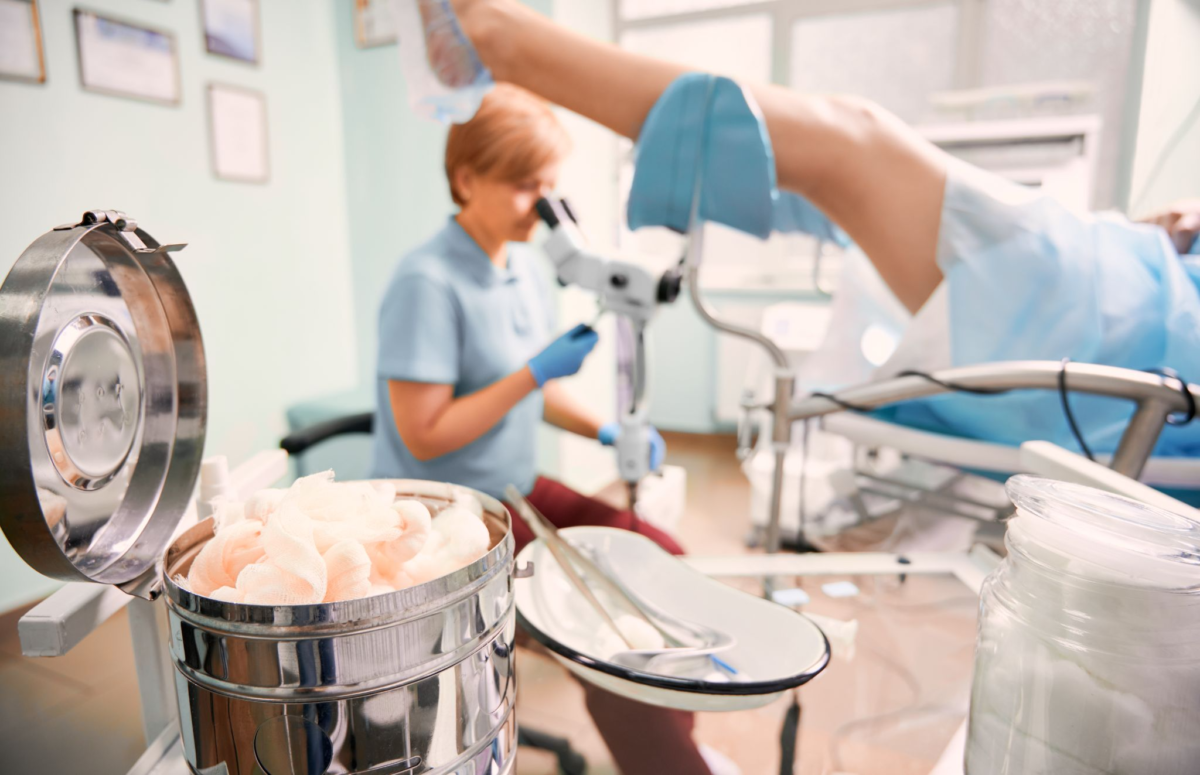
Что показывает кольпоскопия?
Кольпоскопия позволяет врачу детально рассмотреть шейку матки и влагалище, и она может показать следующие аспекты:
- Здоровая ткань: Кольпоскопия позволяет визуально оценить состояние шейки матки и влагалища. Если ткани выглядят здоровыми, это может свидетельствовать об отсутствии патологий или воспалений.
- Воспаление: Кольпоскопия может помочь выявить признаки воспаления, такие как покраснение, отек или изменение текстуры тканей. Это может указывать на наличие инфекции или других воспалительных состояний.
- Аномалии шейки матки: Кольпоскопия может показать аномалии шейки матки, такие как язвы, язвочки, эрозии или полипы. Эти изменения могут быть связаны с инфекцией, воспалением или предраковыми состояниями.
- Патологические изменения: Кольпоскопия может помочь выявить аномальные или необычные клетки, которые могут быть предраковыми или раковыми. Это важно для раннего выявления рака шейки матки или предраковых состояний, таких как дисплазия или карцинома ин ситу.
- Результаты лечения: Если вам проводили лечение предраковых состояний или рака шейки матки, кольпоскопия может использоваться для оценки эффективности лечения и отслеживания изменений в течение времени. Врач сможет оценить, уменьшился ли размер опухоли или исчезли ли аномальные клетки.
Важно отметить, что кольпоскопия является визуальным методом и может показывать только поверхностные изменения. Для получения окончательного диагноза могут потребоваться дополнительные тесты или биопсия.
Почему нужно регулярно проходить кольпоскопию всем женщинам?
Преимущества кольпоскопии в гинекологии включают:
- Раннее выявление изменений: Кольпоскопия позволяет выявить ранние признаки патологических изменений, таких как предраковые состояния или рак шейки матки. Раннее обнаружение повышает шансы на успешное лечение и выздоровление.
- Более точная диагностика: Кольпоскопия предоставляет врачу детальную визуализацию шейки матки и влагалища, позволяя более точно оценить состояние тканей. Это может помочь исключить ложноположительные или ложноотрицательные результаты и предоставить точную диагностику.
- Неинвазивность и безопасность: Кольпоскопия является неинвазивной процедурой, которая обычно хорошо переносится пациентами. Она не требует анестезии и обычно не вызывает существенного дискомфорта или боли.
- Возможность биопсии: Во время кольпоскопии можно взять образцы тканей для биопсии, что позволяет получить дополнительную информацию о состоянии тканей и подтвердить или исключить наличие патологии. Биопсия помогает определить дальнейший план лечения и прогноз.
- Лечение на месте: Кольпоскопия может использоваться для выполнения некоторых процедур на месте, например, удаления полипов или аномальных клеток. Это позволяет проводить лечение сразу после выявления патологии, сокращая необходимость в дополнительных процедурах или возвращении на прием в другое время.
- Мониторинг эффективности лечения: После проведения лечения, кольпоскопия может использоваться для отслеживания эффективности лечения и оценки результата. Это помогает врачу определить, достигнут ли положительный эффект и требуется ли корректировка лечебного плана.
Кольпоскопия является полезным инструментом в гинекологии для раннего выявления и оценки различных патологий, что позволяет улучшить результаты лечения и обеспечить здоровье женщин.
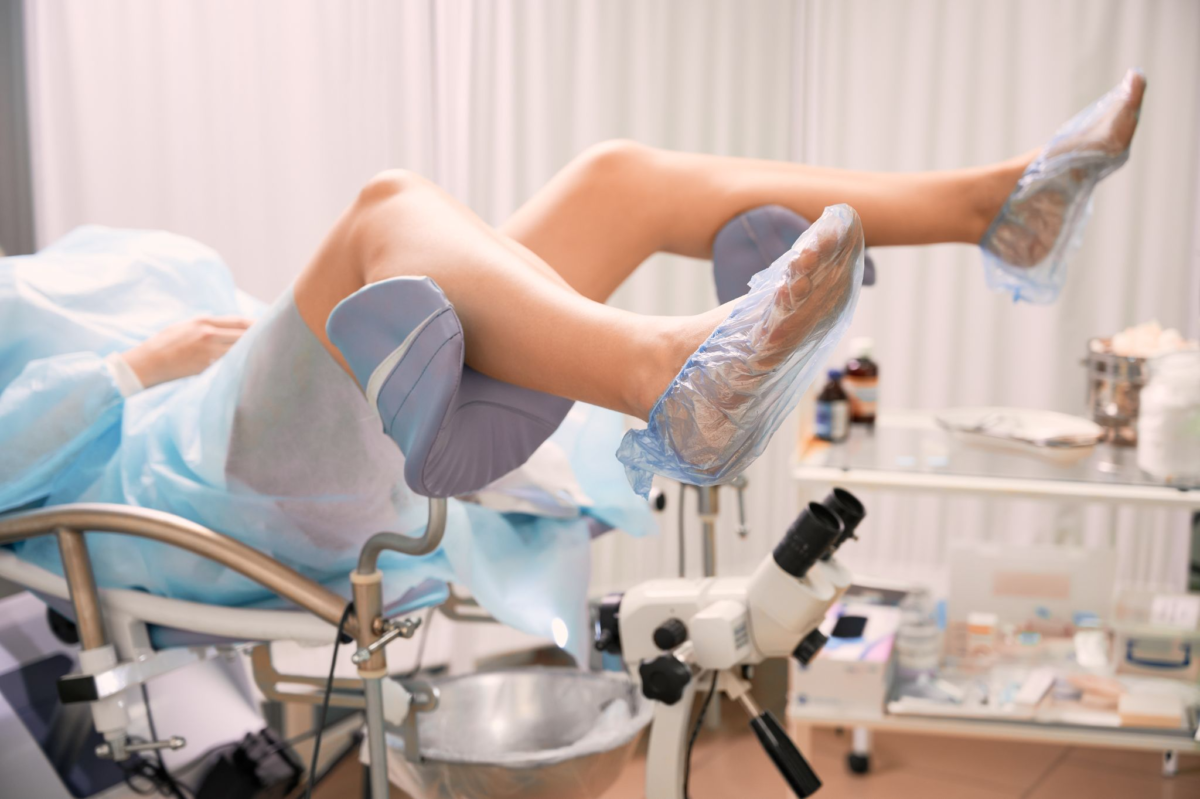
Как часто нужно проходить кольпоскопию?
Рекомендации относительно частоты проведения кольпоскопии могут различаться в зависимости от возраста женщины, ее истории здоровья и факторов риска. Общие рекомендации следующие:
- Женщины в возрасте от 21 до 29 лет: Рекомендуется проходить кольпоскопию каждые 3 года в сочетании с Пап-тестом (цитологическим исследованием мазка с шейки матки).
- Женщины в возрасте от 30 до 65 лет: Рекомендуется сочетание кольпоскопии и Пап-теста (ко-тестирование) каждые 5 лет. Другой вариант – кольпоскопия каждые 3 года без Пап-теста.
- Женщины старше 65 лет: Если у женщины были нормальные результаты кольпоскопии и Пап-теста в последние 10 лет, и она не имеет других факторов риска, таких как история рака шейки матки, можно прекратить проведение кольпоскопии.
Важно отметить, что рекомендации могут различаться в зависимости от конкретных рекомендаций вашего врача и клинической ситуации. Женщины с повышенным риском развития рака шейки матки (например, имеющие историю аномалий шейки матки или положительный результат на вирус папилломы человека) могут нуждаться в более частой кольпоскопии.
Всегда рекомендуется обсудить со своим врачом оптимальное расписание кольпоскопии, исходя из ваших индивидуальных факторов риска и медицинской истории.
Показания к проведению кольпоскопии:
Кольпоскопия может быть рекомендована в следующих случаях:
- Аномальные результаты Пап-теста: Если результаты Пап-теста показали аномалии или неясности, кольпоскопия может быть назначена для дальнейшей оценки тканей шейки матки и влагалища.
- Положительный результат на вирус папилломы человека (HPV): Если у женщины обнаружен вирус папилломы человека, особенно высокого риска онкогенных штаммов, кольпоскопия может быть проведена для выявления возможных изменений в тканях шейки матки.
- Необычные симптомы или изменения: Кольпоскопия может быть рекомендована, если у женщины есть необычные симптомы, такие как непроходящее кровотечение после полового акта, необычные выделения, боль или дискомфорт во время полового контакта или другие необъяснимые изменения в области шейки матки или влагалища.
- История предраковых состояний или рака шейки матки: Если у женщины были предшествующие случаи дисплазии, карциномы ин ситу или рака шейки матки, регулярные кольпоскопии могут быть рекомендованы для раннего выявления рецидива или новых изменений.
- Оценка результатов лечения: После проведения лечения предраковых состояний или рака шейки матки, кольпоскопия может использоваться для оценки эффективности лечения и отслеживания изменений в течение времени.
- Оценка полипов или других образований: Если у женщины обнаружены полипы, язвы или другие аномалии в области шейки матки или влагалища, кольпоскопия может быть проведена для их более детальной оценки и, при необходимости, удаления.
Всегда рекомендуется обсудить с вашим врачом конкретные показания к проведению кольпоскопии, исходя из вашей медицинской истории и симптомов.
Противопоказания к проведению кольпоскопии:
Противопоказания к проведению кольпоскопии обычно очень редки и могут включать следующие случаи:
- Беременность: Кольпоскопия обычно не рекомендуется во время беременности, особенно в первом триместре. Однако в некоторых случаях, при наличии необходимости, она может быть проведена под наблюдением специалиста.
- Острые воспалительные процессы: Если у женщины имеются острые воспалительные заболевания в области шейки матки или влагалища, такие как вагинит или цервицит, то проведение кольпоскопии может быть отложено до полного выздоровления.
- Анатомические особенности: В редких случаях, когда у женщины имеются анатомические особенности, которые затрудняют проведение кольпоскопии, такие как узкая или зажатая шейка матки, врач может решить отложить процедуру или предложить альтернативные методы визуализации.
- Психологическое или эмоциональное состояние: Если у пациентки имеется значительное психологическое или эмоциональное состояние, которое может сильно усложнить проведение процедуры, то врач может рассмотреть возможность отложения кольпоскопии или предложить поддержку и содействие во время процедуры.
В целом, противопоказания к проведению кольпоскопии редки. Однако каждая ситуация индивидуальна, и врач всегда будет учитывать особенности пациента и принимать во внимание потенциальные риски и пользу от проведения процедуры.
Как проводится кольпоскопия?
- Подготовка: Перед проведением кольпоскопии пациентка обычно раздевается до пояса и надевает специальную медицинскую одежду. Иногда может потребоваться определенная подготовка, такая как смазка шейки матки, чтобы улучшить видимость или применение раствора уксусной кислоты для выявления аномальных областей.
- Позиционирование: Пациентка занимает положение на гинекологическом стуле согнув колени и расставив ноги. Ноги обычно удерживаются в специальных подпорках для комфорта и удобства.
- Вагинальный осмотр: Врач начинает процедуру с вагинального осмотра с помощью специального инструмента, называемого шпателем или зеркалом. Он используется для открытия влагалища и обеспечения доступа к шейке матки.
- Визуализация: Затем врач использует кольпоскоп — специальный инструмент, который выглядит как бинокулярные лупы, снабженные светом. Кольпоскоп внедряется во влагалище, и врач осматривает шейку матки и влагалище через увеличительные линзы.
- Оценка тканей: Во время кольпоскопии врач оценивает состояние тканей шейки матки и влагалища. Он обращает внимание на наличие аномальных образований, изменений в цвете или текстуре тканей, сосудистую сетку и другие признаки, которые могут указывать на патологию.
- Биопсия: При обнаружении подозрительных областей, врач может решить взять образцы тканей для биопсии. Это обычно делается с помощью небольшого инструмента, называемого биопсийной петлей или пинцетом, которыми берется маленький образец ткани для лабораторного исследования.
- Завершение и интерпретация результатов: После проведения кольпоскопии и, при необходимости, взятия биопсии, процедура завершается. Взятые образцы тканей отправляются в лабораторию для дальнейшего анализа и оценки под микроскопом. Результаты исследования помогут врачу сделать окончательный диагноз и определить необходимость дальнейшего лечения или наблюдения.
- Обсуждение результатов: После получения результатов лабораторных исследований, врач проведет консультацию с пациенткой для обсуждения результатов и дальнейших шагов. Если были выявлены аномалии или патологические изменения, врач может рекомендовать дополнительные исследования, лечение или наблюдение.
В какой день цикла проводится кольпоскопия?
Кольпоскопия обычно проводится в первой половине менструального цикла, примерно между 7-10 днями цикла. Это связано с тем, что в этот период после окончания месячных кровотечений ткани шейки матки восстанавливаются, и лучше видны аномалии или изменения.
Однако, в некоторых случаях, кольпоскопию можно провести в любое время цикла, особенно если есть конкретные показания или необходимость для проведения процедуры. Например, если у женщины есть необычные симптомы или результаты других обследований требуют более раннего проведения кольпоскопии, врач может решить выполнить процедуру независимо от дня цикла.
В любом случае, важно обсудить с вашим врачом оптимальное время для проведения кольпоскопии, учитывая вашу медицинскую историю, симптомы и другие факторы.
Как подготовиться к кольпоскопии?
Подготовка к кольпоскопии обычно включает следующие рекомендации:
- Сообщите врачу о медицинской истории: Перед проведением кольпоскопии важно обсудить с врачом любые ранее диагностированные заболевания, аллергии, принимаемые лекарства и прочие медицинские особенности. Это поможет врачу учесть все факторы и принять меры предосторожности при проведении процедуры.
- Избегайте полового контакта: Перед проведением кольпоскопии рекомендуется воздержаться от полового контакта в течение 24-48 часов, чтобы предотвратить возможное изменение видимости тканей шейки матки.
- Избегайте использования влагинальных препаратов: Не рекомендуется использовать влагинальные душевые средства, кремы или препараты перед процедурой, так как они могут изменить видимость и состояние тканей.
- Обсудите применение аспирина или антикоагулянтов: Если вы принимаете аспирин, антикоагулянты или другие лекарства, которые могут влиять на свертываемость крови, обязательно сообщите об этом врачу. Возможно, вам будут даны индивидуальные рекомендации относительно приема таких препаратов перед процедурой.
- Узнайте о возможной болезненности или дискомфорте: Обратитесь к врачу и узнайте о возможных ощущениях, связанных с кольпоскопией. Врач может рассказать вам о том, что ожидать и дать рекомендации по снятию возможного дискомфорта, например, рекомендовать принять обезболивающее перед процедурой.
- Обсудите свои вопросы и беспокойства: Если у вас есть какие-либо вопросы, сомнения или беспокойства относительно кольпоскопии, не стесняйтесь обсудить их с врачом. Врач сможет объяснить процедуру, ответить на ваши вопросы и помочь вам чувствовать себя более уверенно и комфортно.