Колоноскопія кишечника – що це таке і як підготуватися?
Колоноскопія кишечника – це інструментальне дослідження товстого кишечника і його нижнього сегмента (пряма кишка), яке використовується для діагностики і лікування патологічних станів цієї частини травного тракту.
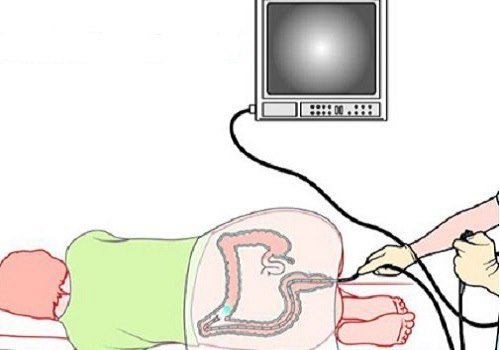
Воно детально показує стан слизової оболонки. Іноді цю діагностику називають – Фіброколоноскопія (колоноскопія ФКС). Зазвичай процедуру колоноскопії кишечника проводить діагност-проктолог, якому асистує медсестра. Ця діагностична процедура має на увазі введення в анальний отвір зонда, оснащеного на кінці камерою, яка передає зображення на великий екран. Після цього в кишечник нагнітається повітря, який не дає кишкам злипатися. У міру просування зонда детально оглядаються різні ділянки кишечника.
У деяких випадках проводять колоноскопію не тільки з метою візуалізації проблем, але також вона дозволяє здійснити такі маніпуляції:
- зробити паркан биоптата;
- видалити поліпи або сполучнотканинні тяжі;
- витягти чужорідні предмети;
- зупинити кровотечі;
- відновити прохідність кишечника в разі його звуження.
Колоноскоп – це м’який і легко гнеться зонд, який дозволяє делікатно просуватися по всьому анатомічним структурам кишечника, не травмуючи тканини і не завдаючи болю пацієнту.
Завдання дослідження
Завдяки цій сучасною діагностичною методикою, медичні фахівці мають можливість діагностувати на ранній стадії різні запальні зміни в слизовій оболонці товстого кишечника, поліпи, доброякісні та злоякісні новоутворення, а також виявляти ознаки ерозивно-виразкового ураження. Для того щоб отримати достовірні результати проведеного дослідження, важливо чітко дотримуватися існуючих правил попередньої підготовки до колоноскопіческого дослідження товстого кишечника.
Основним завданням процедури колоноскопії, є детальний огляд стінок товстого кишечника і оцінка стану його слизової оболонки. Крім того, при виявленні так званих спірних ділянок в просвіті кишечника, медичні фахівці здійснюють забір біоматеріалу з цієї зони для подальшого гістологічного дослідження. Також, час колоноскопії можуть січуть патологічні утворення невеликого розміру, а також віддалятися сторонні предмети. Яскравим прикладом є видалення кишкових поліпів невеликого розміру під час проведення колоноскопії.
Чи можна поставити клізму?
Звичайна водяна клізма якийсь час застосовувалася і зараз актуальна як спосіб підготовки. Однак використовуючи цей метод, практично неможливо домогтися необхідної чистоти. Двометрову товсту кишку складно “вимити” зсередини, використовуючи воду, що подається через анальний отвір. Воді важко дістатися до початкових відділів товстої кишки. Попутно може спуститися вміст з тонкого кишечника і попастися на очі лікаря – ендоскопісту в невідповідний момент. З цих причин промивання робиться зверху вниз, використовуються особливі підготовлені розчини.
показання
Методика візуального огляду просвіту товстого кишечника в реальному часі, є обов’язковим діагностичним заходом в таких випадках:
- Раннє діагностування поліпи і доброякісні новоутворення в кишечнику, виявлені шляхом проведення ректороманоскопії.
- Хронічний біль у правій або лівій клубової області, а також в околопупочной зоні.
- Необгрунтоване різке зниження показників гемоглобіну в крові.
- Стрімке зменшення маси тіла.
- Випадки захворюваності онкологією кишечника у близьких родичів.
- Присутність фрагментів крові в випорожненнях.
- Виділення гною або слизу з прямої кишки.
- Попадання в пряму кишку стороннього тіла.
- Регулярні розлади стільця, які виражаються в чергуванні запорів і діареї.
- Раніше проведені оперативні втручання на кишечнику.
Крім того, абсолютним показанням для виконання колоноскопіческого дослідження, є підозра на непрохідність товстого кишечника. Також, дослідження показано при наявності злоякісних новоутворень, неспецифічного виразкового коліту та хвороби Крона.
Що таке колоноскопія
Колоноскопія (фіброколоноскопії – ФКС) – це метод діагностики, який дозволяє візуалізувати слизову внутрішньої поверхні товстої кишки за допомогою ендоскопа. Спосіб використовують і для проведення планового обстеження. Якщо при обстеженні виявлено патологічні утворення, за допомогою ФКС можливо взяття біопсії, видалення поліпа розміром 1-3 мм або виявленого стороннього тіла.
Для проведення процедури використовується фіброколоноскоп – оптичний прилад, який має довгий (160 см) м’який шланг. Він оснащений відеокамерою і підсвічуванням. Зображення може подаватися на великий екран, на якому можна детально розглянути будову кишечника і побачити патологію. Також прилад має джерело холодного світла, який дозволяє безпечно проводити дослідження, не піддаючи слизову небезпеки опіку.
При огляді слизової оболонки кишечника оцінюється:
- блиск, гладкість, колір і відмінність їх від норми;
- стан судин;
- патологічні зміни.
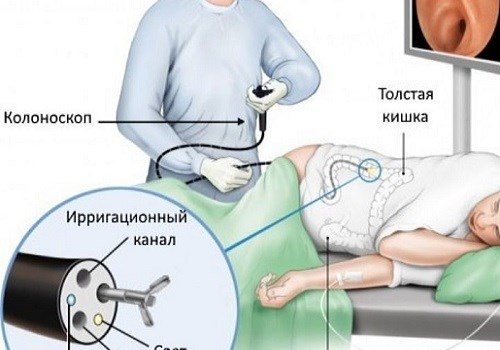
Для кращого огляду і більш докладного вивчення стану стінок кишки пристрій має спеціальну трубку. Вона вводиться всередину зонда. З її допомогою накачується повітря, який заповнює і розправляє складки кишки, покращуючи огляд.
У порожнину колоноскопа можна вводити спеціальні щипці. Ними проводиться забір матеріалу для гістологічного дослідження, видалення поліпів, сторонніх тіл або реканализация при стенозі. Також можливе проведення відеоколоноскопія. Відеообладнання дозволяє фотографувати проблемні місця і виводити отриману картинку на екран. До недоліків ФКС відносяться:
- інвазивність;
- можливість травми;
- хворобливість;
- залежність від анатомічних особливостей (стриктур, кутів повороту кишечника).
вартість проведення
Середня ціна ФКС – від 4,5 до 40 тисяч гривень. Вона залежить від декількох факторів. враховується:
- рівень лікувального закладу;
- кваліфікація фахівців;
- наявне обладнання;
- обсяг проведеного дослідження;
- обраний спосіб знеболення.
У вартість включається первинна консультація, тривалість перебування в клініці (з родичами або самостійно). Важливу роль відіграють маніпуляції:
- взяття біопсії для гістології;
- поліпектомія;
- видалення стороннього предмета;
- зупинка кровотечі.
Безкоштовно проводиться дослідження в обласній лікарні за місцем проживання пацієнта. У відомих і престижних клініках це можна зробити частково за квотою або полісу ОМС, доплативши за додаткові послуги по прейскуранту (як, наприклад, в Інституті проктології в Києві). У приватних лікувальних установах, оснащених дорогої сучасною технікою, вартість дослідження завжди вище, ніж в державній лікарні.
Де можна пройти колоноскопію?
ВООЗ рекомендує проходити процедуру ФКС всім людям, які досягли 40 років, 1 раз в 5 років. Особливо вона показана пацієнтам з обтяженим анамнезом, якщо у близького родича спостерігався рак. У Німеччині кожен житель країни після 47 років зобов’язаний зробити ФКС 1 раз в рік. У США ця процедура проводиться 1 раз на рік всім людям після 45 років.
Колоноскопію проводять в спеціально обладнаних кабінетах великих медичних або діагностичних центрів. Можна обстежитися в будь-яких профільних медичних установах, що мають необхідне оснащення і приміщення для перебування хворого після процедури, проведеної під наркозом. Якщо передбачено проведення ФКС під наркозом, в штаті необхідний анестезіолог-реаніматолог, який повинен призначати наркоз, і відділення або палата реанімації.
процедура підготовки
Для того щоб забезпечити детальну візуалізацію просвіту товстого кишечника і отримати достовірні дані дослідження, кожному пацієнтові перед колоноскопіческого дослідженням рекомендовано пройти попередню підготовку. Підготовчий етап включає в себе дотримання бесшлаковой дієти і якісне очищення просвіту кишечника від фрагментів перевареної їжі.

дієта
Повноцінна очищення просвіту товстого кишечника перед виконанням колоноскопії, не може бути реалізована без дотримання дієтичних рекомендацій. Перегляд раціону харчування допомагає позбутися від залишкових фрагментів калових мас в просвіті кишечника, шлакових елементів і слизу. Дотримуватися дієти рекомендовано протягом 3-4 днів до моменту проведення діагностичної процедури. Підготовча дієта перед колоноскопією не включає строгі обмеження або голодування. З щоденного раціону необхідно повністю виключити такі харчові інгредієнти:
- хліб з житнього борошна;
- горіхи, всі види бобових, ягоди;
- зелень;
- білокачанна капуста;
- кава, молочні вершки і цільне молоко;
- напої, що містять вуглекислий газ, цукор, ароматизатори та барвники;
- алкоголь;
- ковбасні вироби, сосиски, субпродукти, рибні та м’ясні вироби з підвищеним вмістом жиру;
- всі види макаронних виробів, вівсяна, перлова і пшоняна крупи.
Кожен з перерахованих інгредієнтів потребує тривалого перетравленні. Крім того, згадані продукти сприяють підвищеного газоутворення в товстому кишечнику.

Без шкоди для інформативності колоноскопії, в раціон харчування допустимо включати такі продукти:
- галетное або дієтичне печиво;
- пшеничний хліб з борошна грубого помелу;
- кисломолочна продукція домашнього приготування;
- неміцні овочеві, рибні та м’ясні бульйони;
- нежирні сорти риби і м’яса у відвареному вигляді.
Напередодні дня проведення колоноскопіческого дослідження, останній прийом їжі має припадати на 12 годину дня. З цього моменту людині дозволено вживати тільки питну воду або неміцний чай.

Очищення просвіту кишечника
Після того як пацієнт протягом декількох днів дотримувався рекомендовану дієту, на завершальному етапі попередньої підготовки йому рекомендовано виконати механічне очищення просвіту кишечника. Дана умова може бути реалізовано за рахунок постановки очисної клізми або за допомогою спеціальних фармацевтичних препаратів. Якщо перевага була віддана клізмі, то її рекомендовано виконати дворазово, що дозволить поліпшити якість візуалізації слизової оболонки кишечника. Оптимальним тимчасовим діапазоном для постановки клізм є період з 20:00 до 21:00.
Для реалізації процедури використовується тепла дистильована вода об’ємом 1,5л. Таким чином, при дворазової постановці клізми витрачається 3 л рідини. Вранці, в день проведення колоноскопії, також рекомендовано виконати дворазове очищення кишечника за допомогою клізми. Між процедурами робиться інтервал в 60 хвилин.
Так як процедура очищення кишечника за допомогою клізми не завжди може бути реалізована, кращою альтернативою є спеціальні препарати, м’яко впливають на перистальтику товстого кишечника і сприяють його очищенню. Цей варіант особливо актуальний для пацієнтів, що мають проблеми гемороїдальних вузлів і тріщини заднього проходу. Використовувані лікарські засоби надають місцеве вплив, і не всмоктуються в системний кровотік. Незалежно від назви медикаменту, починати його прийом рекомендовано за 24 години до проведення колоноскопії.
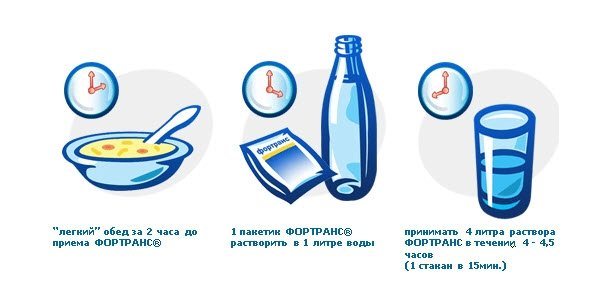
Одним з найбільш ефективних і популярних препаратів є Фортранс. Дозування проносного препарату розраховується лікуючим лікарем в індивідуальному порядку, з урахуванням маси тіла людини. В середньому, на 20 кг маси тіла вживається 1 пакетик порошку Фортранс. Якщо маса тіла пацієнта становить 80 кг, то для якісного очищення товстого кишечника йому буде потрібно 4 пакетика порошку Фортранс. Кожен пакетик кошти необхідно розчинити в 1 л кип’яченої води кімнатної температури. Починати прийом медикаменту слід не раніше ніж через 2 години після останнього прийому їжі. У пацієнта з масою тіла 80 кг, загальний обсяг проносної рідини становитиме 4 л. Ця кількість не слід випивати одномоментно. Розчин вживають по 1 склянці невеликими ковтками, роблячи перерви в 15-20 хвилин.
На тлі використання даного медикаменту у багатьох пацієнтів відзначається загострення блювотного рефлексу. Для боротьби з цим симптомом, загальний обсяг розчину необхідно поділити на 2 рази. Одну половину обсягу слід випити ввечері, а другу половину вранці в день проведення колоноскопії.
Побороти нудоту і блювотні позиви на тлі прийому Фортрансу допомагає розсмоктування невеликого скибочки лимона. Якщо загальний обсяг розчину був поділений на 2 прийоми, то в ранковий час вжити ліки необхідно за 3-4 години до проведення колоноскопії. Крім нудоти, на тлі використання Фортрансу можуть спостерігатися такі побічні реакції, як алергія, дискомфорт і підвищене газоутворення в кишечнику.
Альтернативою Фортрансу є препарат Лавакол. Даний засіб також випускається у формі порошку для приготування розчину. На відміну від Фортрансу, 1 пакетик Лавакола необхідно розчинити в 200 мл чистої води. Для того щоб провести якісну очистку товстого кишечника, рекомендовано вжити не менше 3 л готового розчину. Препарат має солоний присмак і не викликає такі побічні реакції, як нудота і блювота. Загальний обсяг готового розчину рекомендовано вжити в період з 14 до 19 годин напередодні дня проведення колоноскопії.
Перед тим як визначитися з методом очищення товстого кишечника, рекомендовано узгодити дії з лікуючим лікарем.
Інструмент для обстеження
Ця високоінформативна методика візуальної оцінки стану просвіту кишечника, реалізується за допомогою апарату колоноскопа, який представляє собою довгий гнучкий зонд, один кінець якого обладнаний камерою з підсвічуванням. За допомогою камери ведеться огляд і передача зображення з просвіту кишечника на монітор в режимі реального часу. Крім відеокамери і джерела світла, в комплект колоноскопа входить окрема трубка для нагнітання повітря в черевну порожнину, а також мініатюрні щипці для проведення біопсії. Вмонтована камера не тільки передає інформацію на монітор, а й може робити знімки окремих зон кишечника.

Інші альтернативні методи діагностики
Віртуальна колоноскопія – сучасна альтернатива фиброгастроскопии – механічного способу вивчення внутрішнього стану органів шлунково-кишкового тракту.
Альтерва – магнітно-резонансна томографія (МРТ) кишечника – окремо або разом з шлунком. Але вона суворо заборонено при наявності в організмі металевих імплантатів.
Крім перерахованих, існують і інші альтернативні методи:
- ендоУЗІ;
- метод флуоресцентної діагностики;
- іригоскопія;
- визначення онкомаркерів в крові.
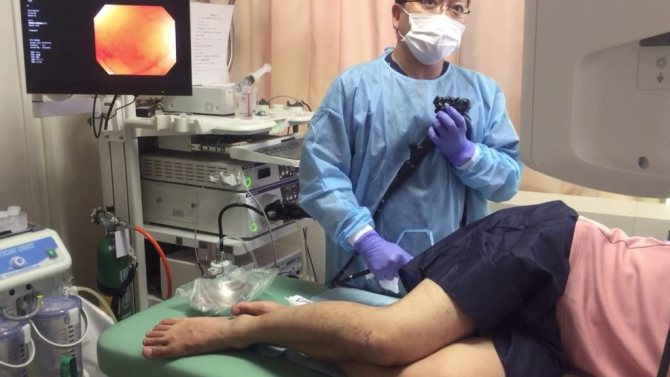
Техніка та етапи проведення процедури
Після того як пацієнт пройшов попередню підготовку, йому належить безпосередньо візуальний огляд стінок товстого кишечника за допомогою колоноскопіческого зонда. Важливо пам’ятати, що ця маніпуляція супроводжується певним дискомфортом і болючими відчуттями, тому лікуючий лікар може рекомендувати проведення одного з варіантів знеболювання.
знеболювання
Якщо у пацієнта низький поріг больової чутливості або він відчуває виражений страх перед самою процедурою колоноскопії, то при відсутності протипоказань йому виконується один з видів знеболювання. Усунути дискомфорт і знизити до мінімуму інтенсивність больових відчуттів при виконанні даного дослідження, допомагають такі заходи:
- Медикаментозна седація. Дана методика заснована на попередньому введенні фармацевтичних препаратів, що мають аналгетичну (знеболюючу) та седативний ефект. Після виконання седації, пацієнт перестає відчувати біль і дискомфорт, але при цьому залишається наполовину в свідомості.
- Загальний наркоз. Для проведення загального наркозу використовується інша група лікарських медикаментів, після введення яких пацієнт знаходиться в несвідомому стані, не відчуває дискомфорт і біль, а також у нього відсутні будь-які спогади про хід дослідження.
Кожен з перерахованих варіантів знеболювання має ряд показань і протипоказань, переваг і недоліків. Ключовою перевагою загального наркозу є повна відсутність негативних відчуттів, а недоліком методу є збільшення тривалості реабілітації, а також пригнічення гортанних рефлексів.
Як переваги медикаментозної седації виступає часткове збереження свідомості при відсутності негативних відчуттів, а до недоліків методу відносять незначну ймовірність появи больових відчуттів під час колоноскопії.
Протипоказання
Трапляються ситуації, коли хворому за індивідуальними показниками цю діагностику проводити не можна або неможливо. В цьому випадку проктолог повинен швидко визначити, як можна перевірити кишечник без колоноскопії, знайти альтернативний спосіб, ніж її замінити.
На консультації лікар, перш ніж призначити колоноскопію, повинен визначити, чи не страждає його пацієнт:
- легеневої або серцевою недостатністю;
- запальними інфекційними процесами будь-якої локалізації;
- недостатньою згортанням крові;
- гострим колітом або виразкою;
- запаленням очеревини, або перитонітом.
Всі перераховані вище симптоми є суворими протипоказаннями до колоноскопії, які можуть завдати шкоди здоров’ю, ускладнені наслідки і вимагають альтернативних рішень.
Протипоказана процедура і під час вагітності. Вона може спровокувати передчасні пологи або викидень. Тому потрібно підібрати інші методи діагностики.
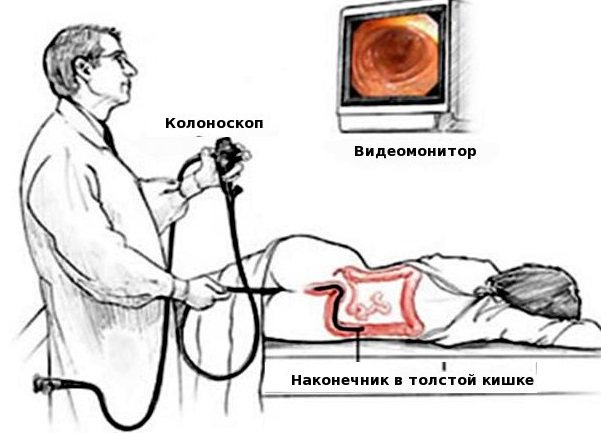
обстеження кишечника
Процес візуального огляду просвіту товстого кишечника за допомогою колоноскопа, не є складним. Вся процедура складається з таких послідовних етапів:
- Пацієнт приймає горизонтальне положення на кушетці на лівому боці, при цьому його нижні кінцівки зігнуті в колінах і щільно притиснуті до живота.
- На наступному етапі медичний фахівець здійснює антисептичну обробку анального отвору пацієнта і здійснює плавне введення колоноскопіческого зонда в прямокишечную область. Якщо пацієнт має низьким порогом больової чутливості, то перед введенням зонда, область заднього проходу змащується місцевоанестезуючу маззю або гелем, що містить Лідокаїн. При необхідності, знеболювання проводитися шляхом седації або введення в наркоз.
- Після введення зонда в пряму кишку, медичний фахівець акуратними рухами починає просування ендоскопічного зонда. Для того щоб поліпшити візуалізацію стінок кишечника, в його просвіт нагнітається повітря через спеціальну трубку колоноскопа. Під час планомірного просування колоноскопіческого зонда, лікар здійснює огляд кишечника.
За допомогою таких нескладних маніпуляцій, лікар оцінює стан слизової оболонки товстого кишечника на двометрової довжини. При відсутності серйозних патологічних змін, загальна тривалість маніпуляції становить 15-20 хвилин. Тривалість процедури може збільшуватися при необхідності виконання біопсії або на тлі видалення поліпів.
Колоноскопія при геморої
Чи можна робити КС при геморої, щоб не завдати шкоди, вирішує лікар, який оглядає хворого. Якщо немає протипоказань, то незадовго до дослідження проводять підготовку пацієнта. Вона складається з дієти і очищення кишечника. Без попередньої підготовки дослідження не вийде.
За 3 дні до дослідження обмежується харчування в наступному порядку: виключаються фрукти, овочі, клітковина, скорочується вживання м’яса, обмежується сир. Напередодні дослідження дозволяється тільки рідка їжа (бульйон, кефір). Сама процедура проводиться натщесерце, але перед її проведенням можна випити склянку теплого солодкого чаю. Глюкоза додасть хворому сил.
Метод дослідження при підозрі на геморой високоінформатівен: пропустити патологію з його допомогою практично неможливо. Завдяки високоякісній оптиці і світлодіодному освітленню візуалізуються навіть тільки намічені вузли, наявні дрібні тріщини. Якщо при цьому у пацієнта є кровотеча або кровоточивість гемороїдальних шишок, відразу виконується локальне припікання слизової.
Не проводиться ФКС при ускладненнях гемороїдальної хвороби (гострому парапроктиті чи проктиті). Процедура при наявному геморої в основному безболісна. Пацієнт може відчувати дискомфорт при розтягуванні кишкової стінки під час накачування повітря. Для зменшення неприємних відчуттів хворий може трохи змінювати положення тіла на кушетці за допомогою медперсоналу.
При наявних показаннях колоноскопія проводиться дитині з гемороєм в будь-якому віці, навіть в місячному.
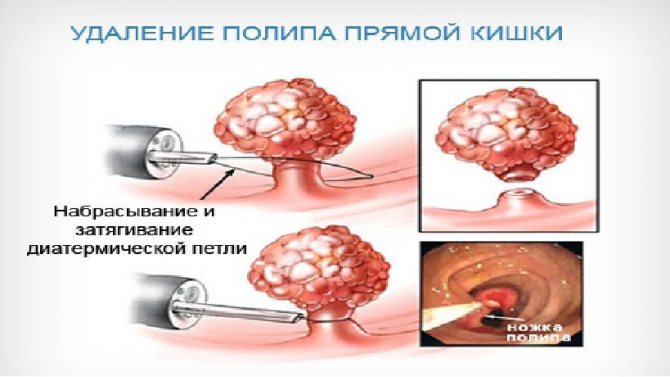
усунення поліпів
Процедура, в ході якої здійснюється видалення доброякісних розростань слизової оболонки стінки кишечника, іменується Поліпектомія. Хірургічне видалення цих доброякісних новоутворень під час проведення колоноскопії можливо в тому випадку, якщо поліпи мають невеликий розмір. Крім того, перед видаленням поліпів, необхідно впевнитись у відсутності ознак клітинної атипії.

Під час колоноскопіческого дослідження можуть віддалятися як множинні, так і поодинокі поліпи. Якщо розмір новоутворень перевищує 3 см в діаметрі, то пацієнту рекомендовано оперативне втручання. Сама процедура видалення поліпа під час колоноскопії, включає такі етапи:
- Якщо кишкові поліпи були діагностовані у пацієнта до моменту виконання колоноскопії, то йому попередньо рекомендовано випити розчин бікарбонату натрію, що дозволить очистити стінки кишечника від фрагментів слизу.
- Далі, після антисептичної обробки анального отвору пацієнта і введення трубки колоноскопа, нагнітається повітря в просвіт кишечника, що дозволяє розгладити його природні складки.
- Коли медичний фахівець ідентифікує область розташування поліпа, він здійснює захоплення новоутворення за допомогою спеціальної петлі і виробляє висічення патологічної структури за допомогою мініатюрних щипців. Якщо на тлі видалення поліпа сформувалося невелике кровотеча, його зупинку також здійснюють за допомогою інструментів колоноскопа.
Важливо! Коли поліп має круглу форму, для того щоб здійснити його захоплення за допомогою спеціальної петлі, медичні фахівці попередньо формують його так звану ніжку.
Видалення поліпів під час колоноскопії є нескладною процедурою, яка в 80% випадків не вимагає проведення седації або загального наркозу. Використовувати різні методики знеболювання доцільно тільки у виняткових випадках, коли це виправдано з клінічної точки зору. Як правило, дана маніпуляція не викликає у пацієнтів істотного дискомфорту або виражених больових відчуттів, що дозволяє обійтися без введення анестезуючих препаратів.
розшифровка результатів
В процесі виконання колоноскопії, медичний фахівець оцінює протяжність товстого кишечника, його структуру, колір слизової оболонки, стан кровоносних судин, а також наявність або відсутність патологічних новоутворень. Коли під час дослідження виявляються множинні або поодинокі зміни, виконується біопсія з наступним гістологічним дослідженням взятого біоматеріалу. У здорової людини, слизова оболонка товстого кишечника має блискучу гладку внутрішню поверхню і блідо рожевий колір. Залежно від досліджуваного відділу, спостерігається різна форма просвіту. При дослідженні нижчих відділів ректальної області, можна виявити дрібнозернисту структуру слизової оболонки, що обумовлено великим вмістом лімфатичних структур в даній області. При розвитку неспецифічного виразкового коліту, поверхня стінок кишечника набуває зернисту структуру і стає шорсткою. Слизова оболонка набуває червоного відтінку і стає набряклою. Крім того, спостерігається звуження просвіту товстого кишечника.
Для колоректального раку характерно помітне посилення кровотоку в місці розташування пухлини, набряклість кишкової стінки, зміна кольору слизової оболонки, а також присутність новоутворення, яке має неправильну форму. Отримавши результати колоноскопіческого дослідження, медичний фахівець виробляє їх інтерпретацію і виставляє остаточний діагноз.
Ілона Ганшина
Вища медична освіта. ФГБОУ ВО Ростовський ДМУ, лікувально-профілактичний факультет. Практикуючий лікар в медико-діагностичному центрі.