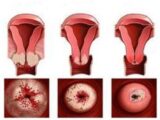
Ерозивний антральний гастрит: що це таке, причини, лікування і дієта
Порушення в регулюванні діяльності слизової шлунка призводить до пошкодження її верхнього шару. Ерозія шлунка, що це таке і як це захворювання лікувати – такі питання все частіше турбують хворих з таким діагнозом.
Шлунок – унікальний за своєю природою орган. З одного боку – ніжні, легкоранимі слизові оболонки, з іншого – їдкий, що розчиняє їжу шлунковий сік. Багаторівневий захист слизових в здоровому організмі функціонує бездоганно, не дозволяючи едкому вмісту пошкодити цілісність покривів стінок шлунка.
Але при порушенні рівноваги в організмі поверхневі шари слизової шлунка починають руйнуватися. Подібний процес отримав назву ерозії і виявляється у кожного шостого пацієнта гастроентеролога.
Ерозія шлунка – що це таке
Шлунковий сік з підвищеним рівнем кислотності і пепсину призводить до порушення імунітету і захворювань шлунково-кишкового тракту, що руйнує слизові тканини, і провокуючим утворення виразок. Поодинокі або множинні ерозивні структури формуються в будь-якому відділі шлунка. Розташовуються ерозії хаотично або складають безперервний ланцюг. У гострій формі ерозії шлунка поглиблення ерозивно виразки покрито гемантіном – пігментом крові, що містить залізо.
Особливу небезпеку здоров’ю і життю хворого представляють множинні ерозії, так як вони сприяють рясних кровотеч.
Визначити ерозію шлунка можна, провівши обстеження його і дванадцятипалу кишку. Під час обстеження ендоскопом слизової шлунка, ерозивно тканина виглядає як ділянки почервоніння і виразки розміром 0,5-15 мм круглої або неправильної форми. При поєднанні з ерозією 12-палої кишки можливі періодичні крововиливи. Деякі фахівці вважають, що ерозія шлунка це самостійне захворювання, інші вважають, що це передвиразковий хворобу.
Класифікація
Все ерозії можуть бути поодинокими і множинними:
- Поодинокі розташовуються в різних частинах шлунка, і їх кількість не перевищує 3 шт.
- Множинні – це 3 і більше, розташовані в межах одного відділу.
Ерозія шлунка або дванадцятипалої кишки класифікується за причинами виникнення, характером перебігу і переважанню тих чи інших симптомів захворювання.
Види ерозії шлунка
Існують наступні види ерозій:
- Первинна – зустрічається при ерозивно гастриті у вигляді поодиноких або множинних дефектів слизової оболонки.
- Вторинна – розвивається внаслідок наявних захворювань інших органів і систем організму, що призводять до погіршення кровопостачання слизової оболонки шлунка і порушення процесів оновлення епітеліальних клітин.
- Злоякісна – спостерігається в разі виникнення різних онкозахворювань, при хворобі Крона.
Форми перебігу хвороби
Залежно від термінів загоєння розрізняють гостру і хронічну форму ерозії шлунка:
- Загоєння гострої ерозії відбувається протягом 1,5-2 тижнів (іноді 2 місяці). Розташовується вона переважно в верхніх відділах шлунка. Гостра форма характеризується повною відсутністю епітелію в області дефекту, її дно злегка вкрите фібрином. При мікроскопічному дослідженні відзначається слабка інфільтрація лімфоцитами.
- При хронічному перебігу процес загоєння може розтягнутися до 5 і більше років. Її улюбленим місцем локалізації є кінцевий відділ шлунка, який межує з 12-палої кишки, – антральний. Хронічна форма захворювання – це ерозія з грануляційної тканини, на її дні спостерігається розширення капілярів, дистрофія залоз шлунка, а по краях відзначаються характерні «валики», що представляють собою нашарування гиперпластического епітелію.
Фахівці виділяють 2 поширених типу клінічної картини ерозій:
Язвенноподобная клінічна картина своїми симптомами нагадує виразкову хворобу, характеризуючись таким «набором» симптомів:
- печія;
- нудота;
- відрижка;
- біль, що виникає після їжі або натщесерце;
- блювота, яка може приносити полегшення.
Для геморагічної ерозії характерно:
- анемія;
- позитивний аналіз калу на приховану кров;
- періодично чорний кал;
- може не супроводжуватися хворобливими відчуттями.
Змішаний тип має місце при ерозивно-геморагічний гастрит. У порівнянні з язвенноподобним і геморагічним типами відрізняється більш важким перебігом.
За патоморфологічні ознаками
Геморагічні ерозії . Вони називаються так тому, що зверху покриті кров’яним нальотом на тлі блідої і набряку оболонки. Можуть бути поверхневими і глибокими.
Поверхневі (плоскі) . Такі ерозії мають чисте дно, яке може бути вистелено білим нальотом. У них невисокі краю, окреслені гіперемійованим набряклим обідком.
Повні (гіперпластичні) . Схожі на набряклі поліпи, які знаходяться на вершині шлункових складок.
причини
Основна причина виникнення ерозії шлунка – дисбаланс між захисним слизових шаром і впливом агресивного середовища шлункового соку. Фактори, що провокують порушення балансу:
- операції органів шлунково-кишкового тракту в анамнезі;
- спадкова схильність;
- порушення відновної функції епітелію;
- травми;
- нервові розлади;
- ушкодження слизових тканин від неправильного харчування, зловживання алкоголем і деякими медикаментами;
- куріння;
- контакт з хімічними речовинами;
- знижений імунітет;
- запальні або інфекційні процеси;
- хронічні хвороби органів дихання;
- цукровий діабет;
- бактерія Helicobacter pylori.
Ерозії в шлунку можуть з’явитися при доброякісних і злоякісних новоутвореннях, запальних захворюваннях кишечника, легень, печінки, при хворобах серця і крові. Ерозивнийгастрит часто супроводжує застій крові в портальній вені і тромбози. Грижа діафрагми стравоходу також ускладнюється геморагічної ерозією.
медикаментозна терапія
Препарати для поліпшення моторної функції желудкаРядом відомих фахівців рекомендована спеціальна методика з лікування ерозивного гастриту, схвалена ВООЗ. Тривалість такого курсу терапії становить 14-15 днів. Агресивне лікування проводиться засобами групи інгібіторів протонного насоса, блокаторами гістамінових рецепторів і прокінетікамі. На першій стадії використовується потрійна схема, що складається з одного препарату типу інгібітору протонного насоса і двох антибактеріальних речовин: амоксициліну та кларитроміцину.
Якщо перша схема не змінить кардинально ситуацію, то призначається курс терапії за другою схемою, що включає комплекс з 4 препаратів: діцітрат вісмуту, інгібітор протонного насоса, тетрациклін і метронідазол. Лікарські засоби антисекреторного типу і антацидні препарати зменшують активність окисленого шлункового соку, знижують загальну кислотність і припиняють ерозію тканин і роз’їдання слизової. Достатню ефективність в цьому напрямку показали препарати маалокс, алмагель, гелюсіл, реніцідін, омепразол, Гевіскон і деякі інші. Травлення вдається стабілізувати при використанні коштів ферментативного типу: мезим, фестал, панзинорм тощо
Для хворих з тяжкою стадією захворювання передбачається внутрішньовенне введення рідких антацидів та блокаторів типу циметидин, фамотидин; використовуються кровезамещающие препарати. Больові симптоми спазматического характеру знімаються за допомогою спазмолітиків: но-шпа, папаверин. [Adsense3]
різновиди
Ерозії шлунка поділяються за ознаками і причин утворення на 3 групи:
- первинні – самостійно виникли ерозії, що не торкаються інші органи шлунково-кишкового тракту.
- вторинні – що формуються з супутніми розладами функцій серця, судин і інших органів.
- злоякісні – утворюються на тлі онкології.
Зовнішній вигляд ерозивних вогнищ класифікують їх ще на три різновиди:
- плоскі;
- поліповідние;
- кровоточать.
Ерозія шлунка буває гострою і хронічної форми:
- гострій формі характерно різка зміна самопочуття і інтенсивні неприємні прояви захворювання. Характеризується підвищенням температури тіла. Локалізується патологія на дні органу або в центральному проксимальному відділі. Легка стадія при правильному раціоні і лікуванні проходить швидко, повна епітелізація можлива за 7-8 днів. При серйозної атрофії одужання затягнеться на 2 місяці;
- при хронічній формі можливий розвиток виразкової хвороби. Захворювання чергується періодами ремісії і загострення. Ерозії локалізуються в великих кількостях тільки в антральному відділі шлунка. Скільки лікується ця форма захворювання, залежить від ступеня тяжкості запального процесу і триває протягом декількох років (до 5 років).
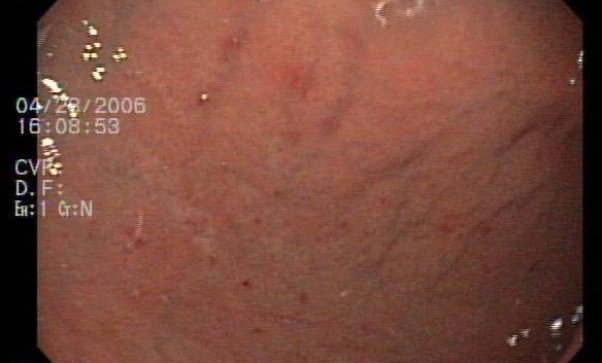
Ерозія шлунка ділиться на три види за ступенем ушкоджень слизових тканин:
- повна – слизова тканина може червоніти і набрякати, а може не змінюватися. В антральному відділі є характерні нарости;
- поверхнева – формуються плоскі поразки різних обсягів;
- геморагічна – в ерозійних осередках утворюються точки яскраво-червоного кольору, по краях вогнищ відбуваються кровотечі.
Форми захворювання і види ерозій
За клінічним перебігом виділяють дві форми цієї гастропатології:
- Гострий ерозивний антральний гастрит, що виникає при харчової або токсичної інтоксикації. Для цієї форми типово швидкий розвиток симптоматики. Найчастіше спостерігається у дітей.
- Хронічний ерозивний антральний гастрит, що протікає приховано на ранніх етапах. Прогресування патологічного процесу викликає такі ускладнення, як виразкова хвороба шлунка та 12-палої кишки або ерозивно антральная гастропатия. Ця форма захворювання зазвичай зустрічається у дорослих.
Ерозії антрального відділу шлунка класифікуються на кілька видів:
- повні. Є конусовидними виростами, що мають поглиблення в центрі. Оточені червоними і набряклими слизовими тканинами. Зазвичай бувають численними і розглядаються як свідчення хронічного запалення шлунка;
- поверхневі. Це плоский розрісся епітелій різної форми і розміру. Навколо розростань утворюється обідок з гіперемійованих тканин;
- геморагічні. Є дрібними, схожими на укол голкою, точками на слизових тканинах (можуть бути вишневими і насичено червоними). Точки оточені набряклим обідком з гіперемійованою слизової, краю ерозій кровоточать.
симптоми
Основний симптом ерозійного гастриту – гострі і інтенсивні болі, які складно лікувати. Локалізація болю відрізняється від місця розташування ерозій. Ерозії в антральному відділі органу викликають хворобливість в центрі живота. Якщо ерозії утворилися в тілі шлунка – біль виникає зліва під ребрами.
Крім цього спостерігаються наступні ознаки захворювання:
- спазми в області живота, які посилюються після їжі або вночі;
- печіння в горлі та відрижка;
- нудота з блювотою, після якої відчувається полегшення;
- розлади травлення;
- різке схуднення;
- домішки крові в калі;
- суха шкіра;
- підвищення ламкості нігтів;
- стомлюваність і загальна слабкість;
- низький гемоглобін;
- порушення жовчовивідних функцій;
- втрата смаку та нюху.
Часто вогнища ерозії виникають в препілоріческом відділі шлунка. У таких випадках процес поширюється на антральний відділ, воротар і 12-палої кишки. При цьому характерні сильні кровотечі, анемія, голодні болі в області живота.
Іноді ерозія шлунка протікає без явних симптомів, особливо при вторинній формі. На початковому етапі захворювання перші прояви можна швидко усунути лікувальної дієтою і народними засобами, рекомендованими лікуючим лікарем.
профілактика
При ерозії шлунка з метою профілактики рецидиву хвороби важливо дотримуватися наступних рекомендацій фахівців:
- дотримуватися певного режиму прийому їжі, уникати перекусів і їжі «на ходу»;
- мати збалансований раціон;
- вчитися справлятися з негативними емоціями і стресом, підвищувати свою стресостійкість;
- ретельно пережовувати їжу, уникати вживати продукти, що подразнюють слизову оболонку шлунка;
- не курити, не вживати алкоголь;
- не займатися самолікуванням, регулярно проходити профілактичні медичні огляди;
- уникати фізичних і психоемоційних перевантажень;
- приймати тільки призначені лікарем препарати, включаючи гастропротектори.
Сама по собі ерозія не є жизнеугрожающим станом. Однак на тлі цього захворювання можуть розвиватися інші патологічні процеси, в тому числі онкологічні. При виявленні дефекту слизової слід відвідати лікаря-гастроентеролога і пройти курс відновного лікування. Це актуально навіть в тих випадках, коли хвороба протікає безсимптомно.
- внутрішня кровотеча
- печія
- Кров в калі
- ламкість нігтів
- відрижка
- підвищена стомлюваність
- розлад нюху
- розлад травлення
- блювота
- слабкість
- Спазми в животі
- сухість шкіри
- нудота
Ерозія шлунка – порушення цілісності слизової оболонки даного органу. Характерною ознакою є те, що його глибші тканини не піддаються болезнетворному процесу, а після загоєння ерозії не залишають після себе слідів. Таке захворювання в поєднанні з ерозійним пошкодженням дванадцятипалої кишки зустрічається в п’ятнадцяти відсотках випадків з усіх зафіксованих захворювань органів шлунково-кишкового тракту.
Причинами до виникнення ерозії шлунка можуть служити хронічні розлади, наприклад, печінкова недостатність. Але виявити, які фактори вплинули на прогресування такого недуги, можна тільки після ретельного обстеження пацієнта. Тривалість хвороби безпосередньо пов’язана з її типом і місцем локалізації.
діагностика
Основним методом для встановлення діагнозу ерозія шлунка є гастрофагодуоденоскопія. За допомогою цього дослідження визначається різновид і локалізація вогнищ запалення і виключається онкологічний процес. Під час процедури проводиться біопсія ураженої ділянки слизової оболонки (вилучення зразка тканини для дослідження на злоякісність).
Крім цього проводять комплекс досліджень:
- аналіз крові;
- аналіз сечі;
- аналіз калових мас на домішка крові;
- рентгенографічне дослідження органів травлення;
- колоноскопія товстого кишечника;
- ендоскопія органів шлунково-кишкового тракту: стравоходу, шлунка і початкового відділу тонкого кишечника 12-палої кишки;
- томографія або УЗД органів шлунково-кишкового тракту;
- тест на Helicobacter pylori.
При діагностиці ерозії шлунка необхідно диференціювати це захворювання з виразковою хворобою, онкологічними захворюваннями, лімфатозом або гіперпластичними поліпами слизової оболонки.
Як виявляють хворобу
Для визначення руйнування слизових шлунка, їх вигляду і розташування застосовують апаратний метод обстеження гастрофагодуоденоскопію з можливим взяттям на дослідження частини ураженої слизової.
Одна з цілей діагностики – визначити факт виникнення ерозії на тлі супутніх хвороб і встановити відсутність новоутворень в шлунку, виразки або поліпів.
Первинний діагноз виставляється лікарем на підставі опитування хворого і збору анамнезу. Після призначення апаратного діагностування пацієнтові пояснюють необхідність такої процедури.
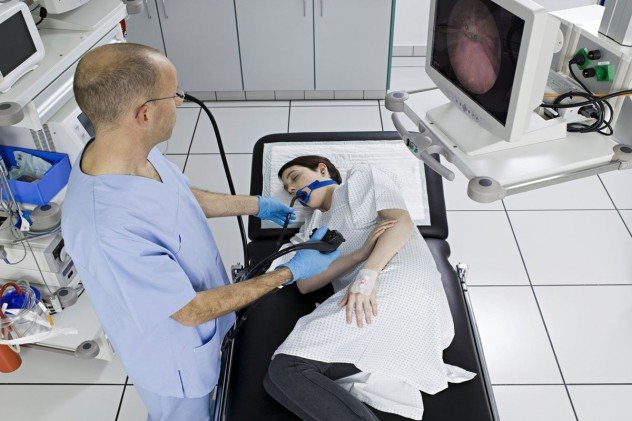
Гастроскопия, як проводиться
Гастроскоп, апарат, за допомогою якого проводять обстеження, має рухливий кінець, який вводиться в рот пацієнта і потім просувається по стравоходу. Він оснащений оптичною системою, що дозволяє лікарю візуально обстежити слизову шлунка, кишечника і стравоходу. Сучасна гастроскопія проводиться безболісно для пацієнта. Для придушення рефлексів і страху лікар використовує медикаментозні засоби для знеболювання, заспокоєння пацієнта, щоб придушити блювотний рефлекс.
Гастроскопия дозволяє не тільки діагностувати захворювання, під час обстеження лікар може проводити лікувальні процедури з видалення розростань на слизовій, що дозволяє уникнути повноцінних оперативних втручань. Метод є альтернативою рентгеноскопії і може проводиться навіть дітям (під наркозом).
Процедура зазвичай проводиться вранці, але, якщо існує необхідність, або перевантажений лікар в стаціонарі, обстеження можуть перенести на більш пізній час. Прийом їжі в день обстеження заборонений, пити теж не можна. Напередодні обстеження можна з’їсти вечерю, але їжа повинна бути легкою, не надавати дратівливу дію на стінки шлунка і кишечника.
Якщо призначений огляд із застосуванням наркозу, то їжа повинна прийматися не раніше, ніж за 12 годин до призначеного часу. Це дозволить якісно провести дослідження, уникнути блювоти і попадання частинок їжі в блювотні шляху, уникнути повторного обстеження.
Хворому необхідно скасувати прийняті антацидні препарати. Нейтралізація соляної кислоти порушить природну картину захворювання і призведе до спотвореної картини дослідження і невірної діагностиці.
Перед процедурою повинна бути скасований прийом аспірину, і нестероїдних протизапальних препаратів, які розріджують кров і можуть спровокувати кровотечу при необхідності біопсії. Попередньо може бути проведено стабілізуючий лікування для осіб, які страждають від алергії.
Приймати їжу можна через 2-3 години після процедури, через цей час зникнуть всі симптоми анестезії.
додаткові дослідження
З метою більш точного встановлення ураження слизових призначаються:
- аналітичні дослідження калу на виявлення прихованої крові;
- загальноклінічний аналіз крові на гемоглобін та інші показники крові;
- біохімічний аналіз крові з обов’язковим визначенням рівня цукру в крові;
- УЗД органів черевної порожнини, в деяких випадках комп’ютерна томографія цієї зони.
У пацієнтів віком понад 50 років при тривалому періоді протікання захворювання проводиться колоноскопія товстого кишечника.
Розрізняють такі види ерозій:
- первинну, викликану патологією шлунка;
- вторинну, що виникла на тлі системних захворювань;
- гостру;
- хронічну;
- одиночну;
- множинну;
- злоякісну.
Гострі ерозії шлунка відрізняються розміщенням на тілі і дні органу, протікає болісно і заживає протягом 2-х місяців, в той час як хронічні ерозії шлунка можуть відзначатися у пацієнта протягом п’яти років і відзначається в кінцевій зоні органу. Ерозії антрального відділу шлунка при обстеженні виглядають як локалізована група ранок і виразок на поверхні слизових.
При множинної ерозії на поверхні ураженої ділянки слизових розміщуються більше трьох руйнувань, при одиночній – до трьох. Якщо уражається більш 2/3 поверхні шлунка діагностується кровоточить (геморагічний) гастрит.
лікування
Як лікувати ерозію шлунка, а також тривалість курсу терапії визначає лікар-гастроентеролог. Стартовим етапом в схемі лікування є правильне харчування і лікувальна дієта.
дієта
Дієта при ерозії включає дотримання деяких правил:
- харчуватися необхідно дрібно 5-6 разів на день;
- не можна вживати волокнисту, грубу і жорстку їжу;
- не можна їсти смажені і жирні продукти;
- виключити з раціону їжу, що підвищує секрецію шлункового соку;
- не вживати занадто гарячу або холодну їжу;
- обмежити споживання солі (не більше 6-7 грамів на день);
- випивати близько 2-х літрів води на добу;
- готувати страви переважно на пару.

Продукти, які дозволені і заборонені при ерозивно гастриті:
| У раціон рекомендується ввести такі продукти харчування | Продукти, які не можна вживати в їжу |
| парові котлети і тефтельки | жирне м’ясо і риба |
| каші (вівсяна, манна) | свіжий хліб, випічка |
| яйця всмятку і парові омлети | кондитерські вироби |
| суп-пюре з протертими овочами | овочі в сирому вигляді |
| прісні пироги, підсушений пшеничний хліб | квас і газовані напої |
| відварні макарони | алкогольні напої (горілка, пиво, вино) |
| молоко, кефір, кисле молоко, вершки, сметана | каву і міцний чай |
| пастила, варення, мед, желе | соки цитрусових |
| протерті компоти, кисіль, суфле | гриби |
| вершкове і рослинне масло | смажені яйця |
| некислі соки | бобові культури, редис, бруква, помідори, капуста |
| відвари з лікарських трав | гострі приправи |
Які фрукти та ягоди можна їсти при ерозії шлунка:
- чорниця;
- банани;
- черешня;
- суниця;
- груша;
- яблука.
При плануванні меню лікувальної дієти на тиждень, необхідно включати в нього слизові супи, в’язкі протерті каші, яйця всмятку, киселі та інші страви з відварених і приготованих на пару продуктів.
Медикаментозне лікування
Медикаментозне лікування спрямоване на швидке загоєння вогнищ ерозії, купірування болю і запобігання кровотеч. Приблизний комплекс лікування медикаментами:
- антибіотиками: Тетрациклін, Амоксициллин;
- антацидними засобами та блокаторами кислоти: Маалокс, Алмагель, Ренні;
- обволікаючими ліками: Біла глина, Вісмут;
- препаратами, що загоюють ерозії на слизовій і блокаторами гістаміну: Омепразол, Гастрозол, Омез, Ранитидин, Гастрозепін;
- ферментними засобами: Мезим, Фестал, Дигестал;
- спазмолітиками: Но-шпа, Папаверин;
- таблетками-холінолітиками (противиразковими засобами): Скополамин, Атропін;
- гастропротекторами: Гелусіл, Сайтотек.
При кровотечі хворий госпіталізується в хірургічне відділення. Шлунок промивається крижаною водою, при необхідності вводять плазму і кров. Внутрішньовенно вводять гемостатичні засоби (фібриноген, амінокапронова кислота). Внутрішньом’язово – Вікасол, Діноцін і інші кровоспинні препарати. Після зупинки кровотечі призначаються Пепсідін і Квамател.
Для стимулювання регенерації, пошкоджених ерозією, слизових і при рефлюкс-езофагіті застосовується Солкосерил курсом внутрішньом’язових або внутрішньовенних ін’єкцій. Натуральними компонентами препарату забезпечується загоєння вогнищ запалення, відновлюються обмінні процеси. Крім цього вводять внутрішньом’язово Актовегін, зміцнює стінки судин і сприяє швидкому загоєнню виразок.

При лікуванні геморагічних, що кровоточать і гіперпластичних ерозій застосовують лазерну коагуляцію, радіохвильове припікання і електрокоагуляцію. У важких випадках усувається частина шлунка ендоскопічним або порожнинних хірургічним втручанням.
Народні засоби
У домашніх умовах для лікування ерозивного гастриту в період ремісії або стихании симптомів, після консультації з гастроентерологом можна використовувати методи народної медицини. Деякі найефективніші рецепти народних засобів:
- настій із збору трав : деревій, шавлія, спориш, чистотіл, м’ята, ромашка. Взяти рівну кількість кожної трави, залити окропом, настояти півгодини. Вживати 3 рази на день;
- настоянка прополісу : У 100 мл медичного спирту додати 15 грам прополісу. Поставити на два тижні в прохолодне темне місце. Приймати по 50 мл настоянки, розведеної в ½ склянки молока;
- мед – має антисептичні властивості, пом’якшує і загоює слизову. Приймати 1 ст. ложку меду вранці натщесерце рівно місяць;
- масло обліпихи – відновлює кислотно-лужний баланс, підвищує імунітет, має ранозагоювальну дію. Вживати по 1 чайній ложці 2-3 рази на день;
- настоянка з волоських горіхів : розтовкти 500 грам горіхів і залити 500 мл горілки. Наполягати в темному місці півмісяця. Вживати по 1 ст. ложці тричі на день після їди;
- картопляний сік . Починати лікування свіжим соком картоплі слід з мінімальної дози – 1 ст. ложки вранці за півгодини до їди. Якщо засіб переноситься добре, дозу поступово збільшують до ½ склянки. Приймати сік 30 днів, потім зробити перерву на 7 днів. Потім курс повторити.

Іноді ерозійні осередки є одним із симптомів виразки шлунка. У такому випадку застосування тільки дієти і засобів народної медицини може бути неефективним.
Як лікувати ерозивний антральний гастрит?
Лікувальні заходи по боротьбі з ерозивні антральним гастритом спрямовані на:
- купірування життєдіяльності хвороботворних бактерій;
- усунення процесів запалення;
- позбавлення від больового синдрому;
- зупинка кровотеч;
- зниження кислотного рівня і відновлення ферментного складу.
Найбільш ефективне – двоетапне лікування, спрямоване на боротьбу зі збудниками і відновлення пошкоджених тканинних структур:
- На першому етапі застосовується терапія сильнодіючими медикаментами.
- Друга стадія лікування націлена на відновлення тканин, уражених ерозією.
Тривалість терапевтичного курсу становить два тижні. Використовуються антибактеріальні препарати, а також ліки антаціднойгруппи, які сприяють зменшенню кислотного впливу на уражені шлункові слизові оболонки.
Важка ступінь захворювання лікується шляхом внутрішньовенного введення антацидів в рідкій формі. Хворобливі відчуття купіруються за допомогою анальгетиків.
Важливе значення в успішному позбавленні від захворювання має дієта: слід віддавати перевагу нежирним продуктам, які потрібно вживати в теплому вигляді. Такий засіб терапії дозволить уникнути посилювання процесу запалення. [Adsen]
ускладнення
Відсутність лікування при ерозії шлунка дуже небезпечно. Можуть з’явитися ускладнення і серйозні наслідки, такі як:
- рак шлунку. Довго незагойні виразки в осередках ерозії можуть стати причиною виникнення злоякісної пухлини;
- виразка шлунку. При ерозії зачіпається лише верхній шар слизової, а при виразці запальний процес проникає до м’язових тканин. Ерозія заживає без утворення рубців, виразка залишає рубці;
- поліпи в шлунку. Рідко зустрічається захворювання, виникає як реакція організму на запальний процес;
- як ускладнення після резекції шлунка, ендоскопічного дослідження або при численних блювотних позивах може статися розрив шлунка.
профілактика
До профілактичних заходів при ерозії шлунка відносяться:
- дотримання здорового способу життя;
- своєчасне лікування будь-яких захворювань органів шлунково-кишкового тракту;
- обмеження стресових ситуацій;
- профілактичні огляди в клініці при наявності цукрового діабету;
- терапія на ранніх стадіях прояви новоутворень;
- зміцнення імунітету вітамінними комплексами, особливо в холодну пору року.
У профілактичних цілях необхідно дотримуватися спеціальної дієти, аналогічної харчуванню при ерозії шлунка. Ні в якому разі не використовувати народні засоби як єдиний спосіб лікування даної хвороби.
Дієта і блюда
Лікувальне харчування при ерозії шлунка є дуже важливим. Продукти харчування повинні найменш подразнювати слизову шлунка. Слід враховувати вплив харчових продуктів на секреторну і моторну функцію. Необхідно виключати з раціону хворого продукти, які є сильними збудниками секреції шлункового соку. До таких страв належать:
- Міцні м’ясні бульйони
- смажена їжа
- Тушковані у власному соку м’ясні і рибні продукти
- соуси
- Копчені м’ясні та рибні продукти, консерви
- Квашені і мариновані продукти
- яєчні жовтки
- Здоба і житній хліб
- Кислі фрукти і ягоди
- Кисломолочні продукти
- Приправи та прянощі
- Томатний сік
- Перегріті і переохолоджені продукти
- Міцні тонізуючі напої
- Напої, що містять вуглекислий газ (квас, газовані напої)
Слід включити вживання продуктів, які є слабкими збудниками секреторній функції шлунка. До них відносяться:
- Перетерті супи з крупи
- Відварені слизові супи
- Овочеві пісні супи
- Пюре з овочів
- М’ясо і риба, відварені або приготовані на пару
- Омлети, приготовані на пару
- Вершки і вершкове масло
- некислий сир
- протерті каші
- Хліб, підсушений в духовці
- Солодкі киселі та муси
- Мінеральна вода без газу (лужна)
- Чай з молоком
- Рослинна олія рафінована
У раціоні хворого ерозією повинні бути продукти, які швидко перетравлюються. До них відносяться рідкі і желеподібні страви. Чим менше продукти будуть надавати механічний вплив на шлунок, тим швидше буде йти процес одужання.
При прийомі їжі слід враховувати її температуру. Краще засвоюється і не надає подразнюючої дії на слизову шлунка їжа, температура якої близька до температури тіла (37 градусів). Гарячі страви дратують слизову і погано впливають на моторику шлунку.
Прийом їжі повинен бути близько 6 раз в день. Великі порції негативно впливають на секреторну функцію. Тому краще приймати їжу дрібними порціями. Також при загостренні захворювання зменшують добовий прийом їжі.
Дієтотерапія при ерозії повинна враховувати фази захворювання: загострення або ремісія. При загостренні виключають кухонну сіль на кілька днів з метою протизапального ефекту. При ремісії хворого переводять на дієту тільки з хімічним щажением слизової шлунка.
При печії кількість вуглеводів, жирів і білків скорочують. Їжа повинна забезпечити спокій роздратованою слизової шлунка шляхом механічного, хімічного і температурного щажения.