Ішемічна хвороба серця. Симптоми і лікування, ознаки, рекомендації
ІХС серця – це порушення кровопостачання міокарда. Патологія може виникати на тлі різкого зростання м’язи в постачанні кров’ю, або на тлі падіння обсягу кровотоку (без зміни в потреби). Найбільш гострі форми ішемія набуває, коли одночасно і потреба в обсязі кровотоку зростає, і фактичні характеристики кровопостачання різко падають, виникає кисневе голодування тканин серця.
Ішемічна хвороба серця – серйозна недуга, часто приводить до летального результату, до інвалідизації та погіршення якості життя. Смертність в світі і в нашій країні від цієї недуги займає провідні місця в медичній статистиці.
Своєчасно вжити заходів до лікування хвороби вам допоможуть кваліфіковані лікарі мережі «Столиця»!
- причини
- симптоми
- діагностика
- лікування
Причини ІХС, що викликають дефіцит кровопостачання міокарда:
- у порядку 97% спостережуваних недуг – різного рівня атеросклероз судин (від невеликого звуження до закупорки просвіту судини атеросклеротичної бляшкою);
- тромбоемболія (закупорка судинного просвіту тромбом, що відірвався);
- спазм коронарних судин на тлі атеросклерозу.
Варто відзначити і фактори ризику, що провокують різні причини ішемічної хвороби серця: гіпертонія, діабет, надмірна вага, малорухливий спосіб життя, шкідливі звички (куріння, зловживання алкоголем).
У групі ризику знаходяться чоловіки старше 55 років, а також особи з обтяженою спадковістю (у близьких родичів яких фіксувалася ІХС).
Приблизно в однієї третини пацієнтів симптоми ішемічної хвороби серця проявляються слабо, без болю.
Хвилеподібний перебіг недуги є типовим. У період фізичних навантажень і стресових ситуацій можуть проявлятися такі симптоми як:
- біль за грудиною, в спині, в руці;
- задишка;
- перебої в роботі серця;
- запаморочення, непритомність;
- слабкість, пітливість, нудота.
Ці ознаки спостерігаються не одночасно, їх поєднання залежить від ступеня недуги і його форми.
Лікування ІХС починається з відвідин кардіолога і діагностики недуги. В анамнезі виявляються типові для даного захворювання скарги, при огляді спостерігається ціаноз шкіри, набряки, при аускультації – шуми і збої ритму.
Далі хворого направляють на дослідження:
- біохімія крові показує рівень холестерину і ферментів;
- ЕКГ реєструє порушення функціонування міокарда;
- ЕхоКГ візуалізує серце і дозволяє оглянути порожнини і клапани.
Можливе призначення ЕКГ під навантаженням і з моніторингом.
Лікування ішемічної хвороби серця носить комплексний характер і включає цілий ряд різноманітних заходів:
- немедикаментозні методики включають коригування раціону харчування і способу життя. Обмежується споживання тваринних жирів, солі, води, швидких вуглеводів, копченої та смаженої їжі, контролюється калорійність продуктів. Фізичні навантаження строго дозуються і чергуються з періодами реабілітації та спокою. Категорично протипоказаний алкоголь і куріння, мінімізуються емоційні навантаження, даються рекомендації по підтримці нормальної маси тіла;
- медикаментозні засоби лікування включають антиагреганти, бета-блокатори, протівосклеростіческіе (гіпохолестеринемічну) препарати. Якщо немає протипоказань, можливе призначення діуретиків, антиаритмічних медикаментів, нітратів. Лікарська терапія має на меті поліпшення стану хворого, запобігання ускладнень і прогресування ІХС;
- хірургічне лікування рекомендується в тих випадках, коли консервативна терапія не дає результатів. Воно може бути малоінвазивним – так, ефективно показує себе ангіопластика і стентування судин. Це дозволяє розширити просвіт і імплантувати стент, що утримує стінки судини в стані, достатньому для нормального кровотоку. З інвазивних хірургічних методик найбільш дієвим видається аортокоронарне шунтування.
Пройти обстеження серця і судин, отримати лікарські консультації та кваліфіковану медичну допомогу при ішемії можна, звернувшись в мережу клінік «Столиця». Запис на прийом – по телефону або через сайт.
Зробіть вибір на користь професійної медицини!
Що таке ішемічна хвороба серця?
Міокард – це найтовстіша м’яз серця, яка розташована в середині. Вона бере участь в перекачуванні крові.
Завдяки міокарду, серце має такі властивості:
- автоматична робота без зовнішньої стимуляції – серце ритмічно скорочується;
- провідність імпульсів;
- реагування на зовнішні і внутрішні чинники.
діагностика
Точний діагноз ішемічної хвороби серця (ІХС) потрібен, щоб визначити форму хвороби, підібрати відповідну терапію. Алгоритм стандартний:
- збір скарг, анамнез, фізикальний (аускультативний огляд);
- пульсометрія, вимірювання артеріального тиску;
- ОАК, ОАМ, біохімія – маркери загального стану пацієнта (висока ШОЕ – привід запідозрити ішемію міокарда, особливо в поєднанні з лейкоцитозом);
- тестування крові на ферменти: КФК (креатинфосфокінази), АСТ (аспатратамінотрансфераза), АЛТ (аланінамінотрансфераза);
- дослідження на тропоніни – білкові компоненти кардіоцітов (має сенс в перші години розвивається інфаркту);
- тест на електроліти: калій-натрій (причина аритмій);
- визначення ліпідного спектра крові;
- електрокардіографія (ЕКГ);
- коронароангіографія (КАГ);
- Холтер;
- функціональні проби: велоергометрія, тест шестихвилинної ходьби;
- ехокардіографія;
- рентген грудної клітини.
Обсяг проведених досліджень – прерогатива лікаря. Іноді діагностику скорочують до мінімуму, щоб виграти час для призначення терапії.
Форми ішемії серця
У ішемічної хвороби є класифікація. У таблиці вказані форми ІХС.
| Назва | опис |
| Раптова коронарна смерть | Інші назви – первинна зупинка серця, ВКС. Летальний результат, який відбувається внаслідок припинення діяльності органу. Різновид ІХС зустрічається у дорослих людей у віці 45 – 75 років. Раптовий летальний результат – це припинення життєдіяльності організму, яке настає протягом 6 годин від початку прояву серцевих порушень. Різновид ІХС завжди з’являється несподівано і не залежить від наявності патологій серцево-судинної системи. Не завжди стан призводить до летального результату. Можна нормалізувати функціонування серця, якщо реанімаційні заходи надані своєчасно. |
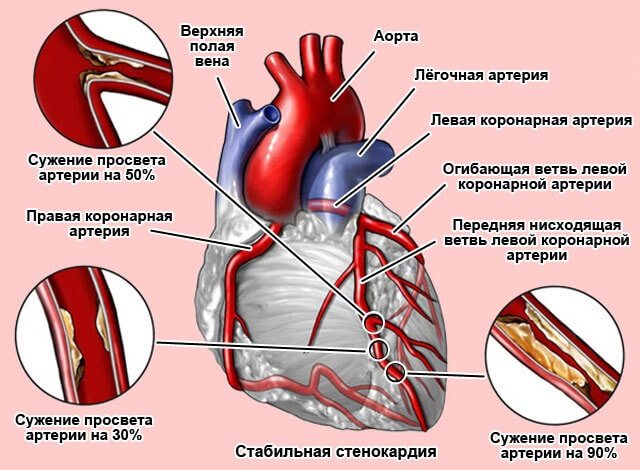
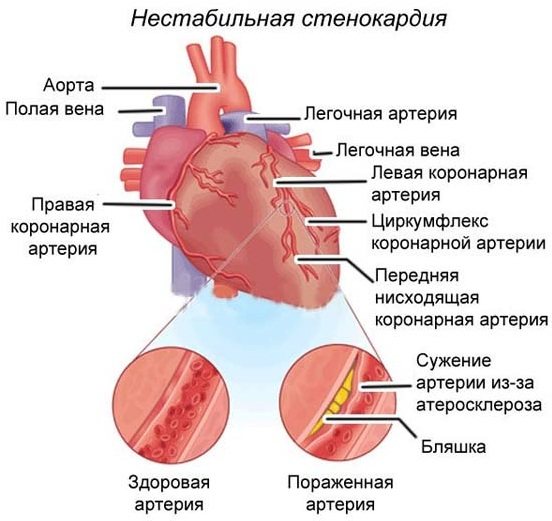
| стенокардія | Інша назва – грудна жаба. У людини з’являються болі у області серця. Неприємні відчуття виникають в результаті недостатнього кровопостачання міокарда. Стенокардія буває декількох видів:
|
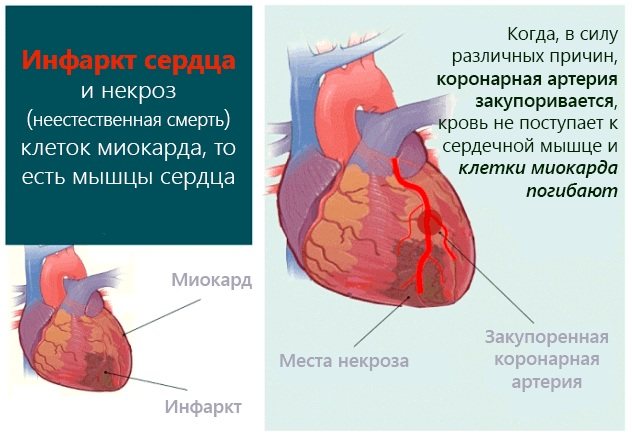
| Інфаркт міокарда | Некроз м’язи, який розвивається в результаті гострого порушеного кровообігу. Стадії інфаркту: 1. Початкова. Інша назва – період пошкодження. Стадія тривати до 3 діб. Волокна пошкоджуються, в результаті порушується кровообіг.2. Гостра. Тривалість стадії – від 1 до 21 діб. Поступово зона ушкодження зменшується, так як одну ділянку волокон гине, а інший – намагається відновитися і знижує кровообіг. 3. Подострая. Тривалість стадії – від 3 до 12 міс. Глибоко пошкоджені волокна відмирають. А інші – відновлюються, переходять в зону ішемії (зниженого кровообігу). 4. Рубцовая. Інша назва – кінцева стадія. Волокна рубцюються протягом усього життя людини. Здорові ділянки з’єднуються в місці некрозу.
|
| постінфарктний кардіосклероз | Відбувається рубцювання відмерлих тканин. Різновид ІХС з’являється не тільки в результаті інфаркту міокарда, але і при інфекційних захворюваннях. |
| Порушення серцевого ритму | Інша назва – аритмія. Це різновид ІХС, при якій порушується частота, ритмічність, послідовність скорочення і збудження серця. Класифікація:
|
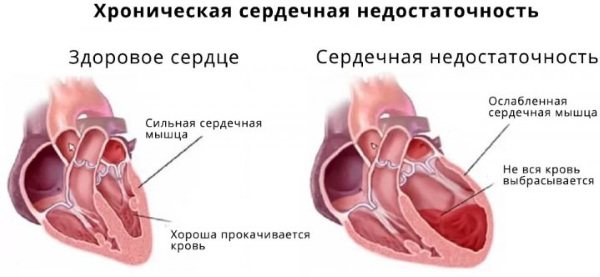
| Серцева недостатність | Стан, який розвивається в результаті ослабленою скорочувальної активності міокарда. Недостатність серця – це не самостійне захворювання. Порушення з’являється в результаті ІХС, артеріальної гіпертензії. Серцева недостатність буває декількох видів:
|
| Безбольова ішемія серця | Кровопостачання міокарда тимчасово порушується. Як симптомів не з’являється біль, але на кардіограмі можна помітити порушення в роботі серця. Різновид ІХС проявляється у вигляді самостійного відхилення або поєднуватися з іншими формами ішемії. |
Крім міжнародної кваліфікації, з’явилися нові різновиди ІХС.
А саме:
- Гібернірующего міокард. Інша назва – сплячий. Стан являє собою тривале порушення функціональності міокарда внаслідок хронічної ішемічної хвороби серця або повторних епізодів ішемії.
- Оглущённий міокард. Зниження скоротливості міокарда, яке виникає на тлі порушеного кровотоку. М’яз уражається, але його клітини не гинуть.
- Синдром Х. Артерії змінюються, зменшується їх просвіт. За симптоматиці захворювання схоже з атеросклерозом коронарних судин.
характеристика хвороби
У медицині ішемію розглядають як поширену причину людської смертності. Також ця хвороба призводить до передчасної втрати працездатності та істотно знижує якість життя.
В основному діагноз ІХС ставлять чоловікам. Серед хворих з подібним порушенням зустрічаються не тільки літні люди, а й молоді пацієнти.
Максимальний ризик розвитку ішемічної хвороби виникає в певному віці. Таким вважається період від 45 до 54 років, а також після 65 років.
Жінки піддаються розвитку захворювання рідше. На частку пацієнток, велика частина з яких переживає менопаузу, припадає близько 30% випадків виникнення ІХС.
Іноді патологія виявляється у дітей. Найчастіше її діагностують у немовлят і пацієнтів молодшого віку.
причини ІХС
Ішемічна хвороба серця (симптоми і лікування взаємопов’язані у виборі тактики терапії) виникає з різних причин.
До них належать такі чинники:
- Атеросклероз – це основна причина розвитку ІХС. Холестеринові бляшки осідають на стінках коронарних судин. Далі сповільнюється рух крові. Усередині артерій з’являються маленькі тріщини, в які проникає холестерин. Імунітет визначає його як інфекцію і направляє макрофаги. Вони можуть поглинати і перетравлювати шкідливі речовини. Макрофаги забирають холестерин, а разом з ним і білі клітини крові. Запалені білки утворюють бляшку. Через відкладення солей, просвіт судини зменшується, порушується природний плин крові. Внутрішні органи не можуть нормально функціонувати. В результаті недостатнього кровопостачання серця, з’являється коронарний атеросклероз.
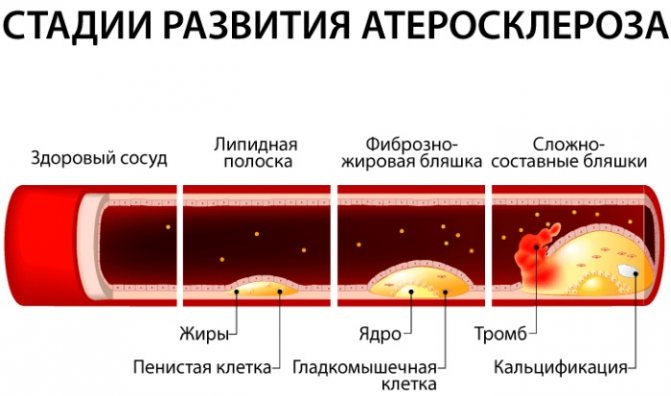
- Спазмування коронарних судин. Їх гладка мускулатура звужується, міокарду не вистачає живлення. Стан розвивається при відсутності терапії атеросклерозу.
- Спадкові порушення коронарних судин – внутрішньоутробні вади розвитку.
- Аневризм аорти – розширення найбільшої артерії в організмі.
Ішемічна хвороба серця полягає в неповноцінному постачанні міокарда кров’ю, киснем і живильними речовинами.
Таке розвивається з таких причин:
- ураження коронарних судин;
- збільшене навантаження на серце;
- захворювання серця поєднується з порушеним метаболізмом.
діагностування ІХС
Виявити ішемію можна при спільному використанні різних методик інструментального спостереження і аналізу, а також при первинному огляді пацієнта і зборі анамнезу.
При проведенні усного опитування лікар-кардіолог звертає увагу на скарги хворого, наявність деяких дискомфортних відчуттів в області серця, регулярних низхідних набряків на нижніх кінцівках, а також цианоза шкірних тканин.
Лабораторно-діагностичний аналіз використовується для вивчення наявності специфічних ферментів, рівень яких підвищується при виникнення ІХС, це: креатинфосфокиназа, амінотрансфераза, міоглобін.
Додатково призначають дослідження рівня вмісту цукру в крові, холестерину, ліпопротеїдів, тригліцеридів, рівня андрогенних і антиандрогенних щільності, неспецифічних маркерів цитолізу.
Найбільш інформативними і обов’язковими є дослідження ЕКГ і ЕхоКГ. Вони дозволяють виявити найменші зміни в роботі міокарда, а також візуально оцінити розміри і стан серцевого м’яза, її клапанів, наявність шумів в роботі серця і його здатності до скорочення.
На ранніх стадіях розвитку, коли немає яскраво виражених симптомів, які могли б бути зафіксовані під час опитування або стандартних досліджень, застосовуються такі дослідження ЕКГ, коли дається спеціальна навантаження на серцевий м’яз у вигляді фізичних вправ, які допомагають виявляти найменші зміни в стані міокарда.
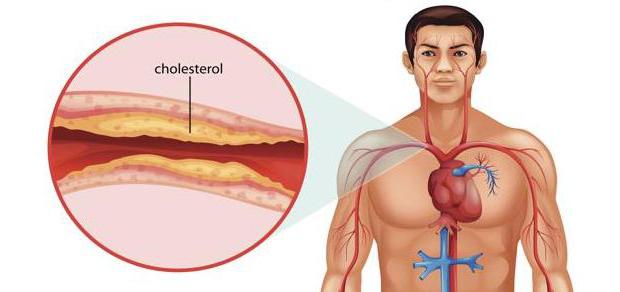
Також, коли симптоматика має непостійний характер, може застосовуватися Холтерівський добовий моніторинг ЕКГ, суть якого полягає в спостереженні за роботою і станом серця на портативному апараті протягом однієї доби, з метою зафіксувати зміни в роботі серця. Таке дослідження найбільш часто застосовується при розвитку стенокардії.
На основі діагнозу ІХС лікування і профілактика може призначатися як в превентивно, з метою запобігання більш важких форм, так і в якості відновлювальної терапії. Методи можуть охоплювати як засоби традиційної, так і народної медицини.
Фактори ризику
Ішемічна хвороба серця може виникати при наявності факторів ризику. Тобто ймовірність появи захворювання збільшується. Це необхідно враховувати при виникненні симптомів, а також призначення лікування.
Фактори ризику, які збільшують ймовірність ІХС:
- вікова категорія – якщо чоловік старше 45 років, а жінці більше 55 років;
- порок серця, діагностований до 55 років у чоловіків, і до 65 років у жінок;
- підвищений артеріальний тиск;
- цукровий діабет;
- зловживання шкідливими звичками – куріння, спиртні напої;

- підвищену кількість холестерину в крові;
- недолік корисних речовин в організмі;
- велика вага;
- нераціональне харчування;
- відсутність фізичної активності;
- тривале застосування деяких груп лікарських препаратів – наприклад, гормональні контрацептиви, антибіотики;
- часті стресові ситуації;
- порушений режим праці та відпочинку;
- статева приналежність – чоловікам часто передається ІХС;
- порушена згортання крові;
- інфекційне ураження – атеросклероз може розвиватися після герпесу, тонзиліту.
Антагоністи рецепторів ангіотензину
Це препарати нового покоління, які нормалізують артеріальний тиск, у них майже відсутні побічні ефекти.
Важлива інформація: Як лікувати хронічну (церебральну) ішемію судин головного мозку народними засобами у дорослих і які симптоми ішемічної хвороби голови 1 (2) ступеня
Найбільш популярні групи:
- антагоністи рецепторів ангіотензину;
- Сартана;
- блокатори рецепторів ангіотензину.
Гіпертонія негативно впливає на судини міокарда. Відсутність лікування гіпертензії збільшує ризик прогресування ішемії, розвитку інсульту, хронічної серцевої недостатності.
Інгібітори ангіотензинових рецепторів знижують артеріальний тиск, попереджають зменшення або гіпертрофію серця. Їх потрібно приймати протягом тривалого часу під контролем лікаря.
Для поліпшення стану хворого призначають:
- периндоприл;
- лізиноприл;
- раміприл;
- Еналаприл.
Антиішемічні препарати полегшують перебіг хвороби, покращують якість життя пацієнтів.
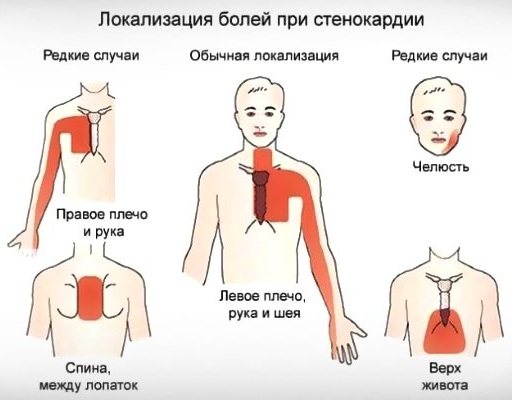
Болі при ІХС
Больові відчуття при ІХС залежать від різновиду захворювання. Детальна інформація вказана в таблиці.

| вид ІХС | опис болю |
| Раптова коронарна смерть | Неприємні відчуття виникають за грудиною. Характер болю – гнітючий або стискаючий. |
| стенокардія | У болю при стенокардії є особливі ознаки. Спочатку виникає дискомфорт у грудях. Потім з’являється біль, яка володіє наступними особливостями:
|
| Інфаркт міокарда | Найчастіше про інфаркт міокарда можна судити по появі болю за грудиною, яка має гострий, пекучий, що давить характер. Дискомфорт може локалізуватися в верхньої кінцівки, шиї, спині. А також біль віддає в нижню щелепу. Але не завжди дискомфорт типовий. При інфаркті міокарда біль може маскуватися. Розрізняють абдомінальний вид дискомфорту. Неприємні відчуття в черевній порожнині, які нетипові для інфаркту. Дискомфорт гострого характеру, локалізується в правому боці, але потім може поширюватися по всьому животу. |
| постінфарктний кардіосклероз | Для стану характерна біль в грудях, вона має пекучий і гнітючий характер. Дискомфорт віддає в плече або верхню кінцівку. |
| Порушений серцевий ритм | При аритмії можуть спостерігатися болі в області серця, які мають ниючий або колючий характер. Іноді дискомфорт настільки сильний, що доводить до непритомності. При порушеному серцевому ритмі може бути біль в спині. |
| Серцева недостатність | Біль в серці здавлює, стискує. Додатково вона може проявлятися як колючий і ріжучий. |
| безбольова ішемія | Больові відчуття відсутні. |
Як записатися на консультацію до кардіолога
Не варто ігнорувати первинні симптоми, якими б незначними вони не здавалися. Попередити ІХС набагато легше, ніж лікувати. Записавшись на консультацію вже сьогодні, ви забезпечите собі довголіття і впевненість у завтрашньому дні.
Зателефонувавши за вказаними на сайті телефонами, Ви зможете дізнатися графік прийому кардіолога, вартість послуг та місце розташування найближчої клініки IMMA. Дбайливий персонал допоможе заспокоїтися перед важливим обстеженням і надасть всю необхідну інформацію про методи діагностики.
У клініці існує можливість викликати кардіолога на будинок, для надання екстреної допомоги.
Висока якість обслуговування, конкурентна вартість, кращі фахівці і висококваліфікований персонал вигідно відрізняють клініки IMMA від аналогічних медичних установ. Довірте своє здоров’я професіоналам!
ознаки хвороби
При ішемічній хворобі серця виявляються різні симптоми. Ознаки залежать від класифікації ІХС. Детальна інформація вказана в таблиці.
| Назва різновиду ІХС | симптоматика |
| Раптова коронарна смерть | Симптом, який може помітити сама людина – це раптове зниження раніше переносяться навантажень. Наприклад, якщо до цього можна було піднятися на 5 поверх без проблем, то тепер важко пройти 200 м. Подальші симптоми коронарної смерті:
Перед даним різновидом ІХС можуть з’являтися провісники. Наприклад, почастішання серцебиття, запаморочення. |
| стенокардія | Крім болю, при стенокардії порушується емоційний фон. Людина боїться смерті, постійно нервує. Додатково виникає задишка і швидка стомлюваність при мінімальному навантаженні.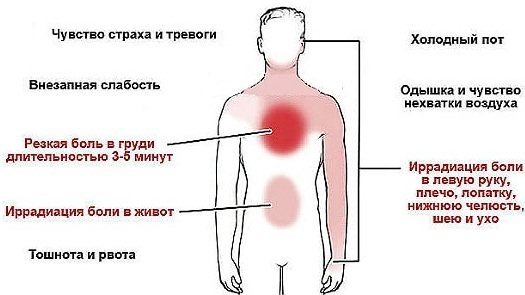 |
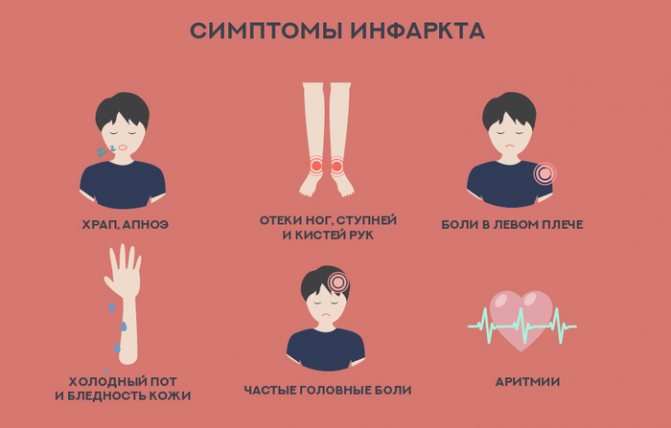
| Інфаркт міокарда | Крім болю, при інфаркті міокарда з’являються такі симптоми:
|
| постінфарктний кардіосклероз | симптоми:
|
| Порушення серцевого ритму | Ознаки стану:
Якщо випадок важкий, то додатково додається непритомність. |
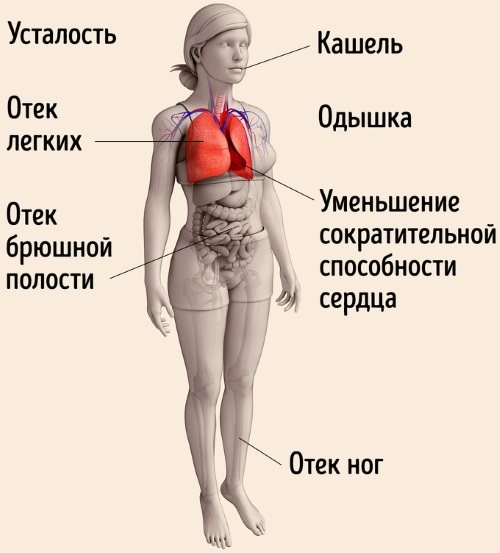
| недостатність серця | Симптоми гострої недостатності в правому шлуночку:
Ознаки гострої недостатності в лівому шлуночку:
При хронічній недостатності з’являються такі симптоми:
|
| безбольова ішемія | За симптомами, захворювання може бути схоже з іншими патологіями – цукровий діабет, тромбоз. ознаки:
|
Симптоми захворювання ХІХС
Хронічна ішемічна хвороба серця відрізняється поступовим розвитком, при якому ознаки захворювання то з’являються, то зникають. Якщо не лікувати хворобу на цьому етапі, воно буде прогресувати і може привести до летального результату.

При хронічній ішемії виражені такі симптоми:
- підвищення артеріального тиску;
- тяжкість або нападоподібний біль за грудиною з віддачею в ліву руку, плече, іноді – в лопатку, спину, в область живота;
- біль, що виникає на тлі будь-яких навантажень і проходить в стані спокою;
- перебої в роботі міокарда (зміна серцевого ритму);
- набряклість нижніх кінцівок;
- задишка, утруднене дихання;
- сильна слабкість при незначних навантаженнях;
- виражена блідість шкіри;
- занепокоєння, панічні стани.
Через застій крові в судинах погіршується робота внутрішніх органів: шлунку, печінки і нирок.
Коли потрібно звертатися до лікаря? діагностика
Лікування ІХС знаходиться в компетенції лікаря – кардіолога. Тому при підозрі на захворювання необхідно відвідати лікаря. Він проведе опитування, вивчить історію хвороби. Додатково знадобиться огляд тіла людини. Після цього, можливо, потрібно буде проконсультуватися з кардіохірургом.
Симптоми, при яких необхідно викликати лікаря або швидку допомогу:
- сильне серцебиття;
- біль за грудиною яскрава, її неможливо терпіти;
- сильне порушення координації;
- непритомний стан;
- уражень пульсу і дихання;
- коматозний стан.
Для уточнення діагнозу необхідно повне обстеження організму. Воно включає в себе:
- здачу загального аналізу крові та сечі – за результатами визначають значення важливих показників (еритроцити, гемоглобін і інше);
- здачу біохімічного аналізу – визначають значення глюкози, холестерину та інших показників;
- електрокардіограму (ЕКГ) – процедура допомагає виявити відхилення в роботі серця;
- ультразвукове дослідження (УЗД) – за результатами можна виявити розмір серця, відхилення в розвитку органу;
- магнітно-резонансну томографію (МРТ) – високоінформативне дослідження, за результатами якого можна визначити розмір органу, оцінити його функціональність;
- біопсію серця – забирають невелику тканину міокарда, відправляють в лабораторію;
- навантажувальний тест;
- холтерівське дослідження;
- ЕхоКГ;
- коронароангіографію.
навантажувальні тести
Інша назва навантажувальних методик – стрес-тест. Вони бувають декількох видів. Але принцип однаковий – серце обстежують при фізичної активності. Це допомагає повністю розглянути орган. У стані спокою може не бути повної картини порушення діяльності серця.
Позитивні якості навантажувальних тестів:
- виявлення відхилень в роботі серця ще на початковому етапі;
- можливість вивчення відхилень в роботі серця, які не видно в стані спокою;
- можна виявити переносимість організму.
Тому навантажувальні тести часто застосовують у людей, чиї професії пов’язані з підвищеним навантаженням – пожежні, водії. А також даний метод діагностики використовують спортсмени, щоб розрахувати допустиме навантаження і ефективніше проводити тренування.
Популярні тести:
- Степ-тест. Інша назва – ходьба. Спочатку знімають показники серця, коли людина перебуває у спокої. Для цього використовують апарат ЕКГ. Потім необхідна фізична активність – біг, присідання і інше. Далі проводять ЕКГ. Якщо необхідно, то процедура буде потрібно 3-й раз. Зазвичай повторне ЕКГ роблять через 5 – 10 хв. після навантаження.
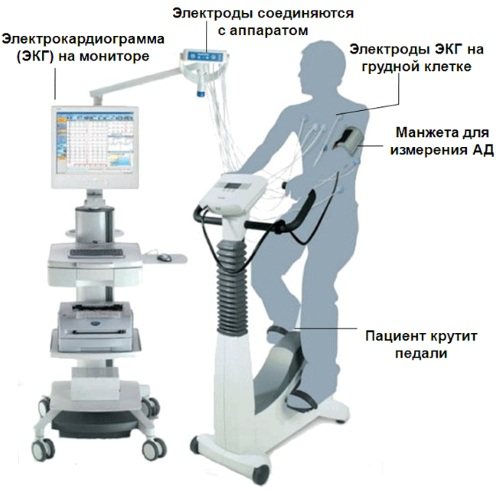
- Велоергометрія (ВЕМ). Людина займається на велосипеді, який підключений до комп’ютера. Кардіолог регулює навантаження в залежності від поставленого завдання діагностування. ЕКГ знімають в стані спокою, при проведенні ВЕМ і після припинення навантаження.
- Тредмил-тест. Схожий він на ВЕМ, але діагностика проводиться на біговій доріжці. Кардіолог може більш точно коригувати навантаження – збільшувати швидкість або змінювати ухил апарату. У порівнянні з ВЕМ, тредміл-тест не має обмежень за зростом і вагою, тому до діагностики допускаються діти, дорослі.
Навантажувальний тест в поєднанні з візуалізується методиками
Як навантажувальних тестів з візуалізується методиками, використовують такі процедури:
- Однофотонна емісійна комп’ютерна томографія (ОФЕКТ). В організм людини вводять препарат. Потім роблять комп’ютерну томографію. Якщо кровотік міокарда нормальний, препарат розподіляється рівномірно. Коли кровопостачання м’яза знижено, можна помітити дефекти.
- Позитронна емісійна томографія (ПЕТ). В організм вводять радіоактивний ізотоп. За допомогою томографії стежать за харчуванням міокарда. За результатами можна зробити висновок про постачання серця.
- Перфузионная магнітно-резонансна томографія коронарного русла (ПМРТ) . В організм людини вводиться речовина, яка забарвлює судини. Після ПМРТ можна зробити висновок про роботу міокарда.
холтерівське моніторування
Скорочена назва, яку використовують кардіологи – холтер.
За результатами процедури можна зробити висновок про наступні пункти:
- функціональність міокарда в звичних умовах, а також при впливі фізичної активності;
- функціональність серця в нічний і денний час;
- порушення серцевого ритму;
- зміни роботи серця при наявності кардіостимулятора.
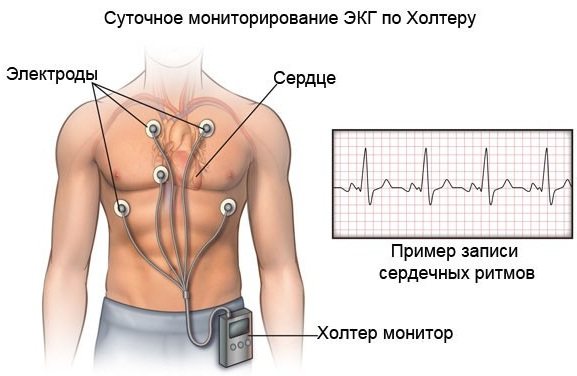
Ішемічна хвороба серця діагностується мониторированием по Холтеру
Шкірний покрив в області грудей знежирюють за допомогою спеціального спиртового розчину. До тіла людини прикріплюють невеликий прилад, вага якого не перевищує 500 м Далі кріплять електроди.
Стандартний час проведення процедури – 24 години. Але, якщо потрібна більш тривала діагностика, тривалість може бути збільшена до 2 – 7 діб.
При постановці холтера, лікар підкаже, які дії краще не робити. Наприклад, забороняється занадто сильна фізична активність, так як прилад може вимкнутися або результат буде неправильний. А також від підвищеного потовиділення електроди будуть триматися. В іншому потрібно дотримуватися звичного способу життя.
Коли необхідний проміжок часу пройшов, прилад знімають, підключають пристрій до комп’ютера. Цифрова система аналізує отримані дані.
ЕхоКГ
Повна назва процедури – ехокардіографія. Для проведення використовується спеціальний апарат, який випромінює ультразвук. Проходячи через серце, хвилі відбиваються тканинами органу.
Тривалість процедури варіюється від 30 до 40 хв. Датчик прикладається до кількох областях шкірного покриву. В процесі ЕхоКГ звертають увагу на скоротність міокарда, діяльність клапанів, роботу серця.
коронароангіографія
За результатами процедури можна виявити особливості будови системи кровообігу. Коронароангіографія – це оперативне діагностичне втручання. Тому процедура проводиться тільки в клініці.
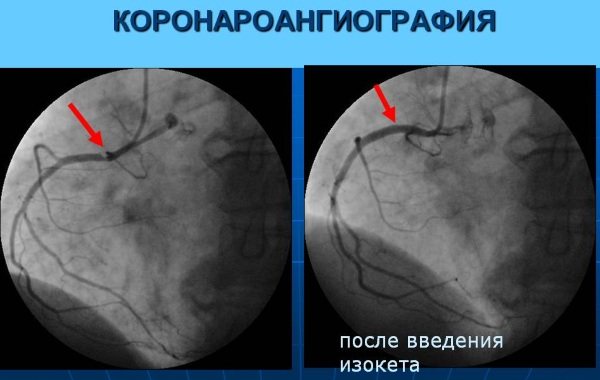
На шкірі роблять розріз, через який вводиться зонд (довга і тонка трубка). Процес просування катетера до серця контролюється за допомогою камери. Через зонд вводиться контрастна речовина. Далі проводять рентген. Протягом усієї процедури контролюють пульс людини.
постановка діагнозу
При обстеженні хворого з підозрою на ішемію лікар здійснює такі дії:
- займається збором і вивченням анамнезу;
- проводить загальний огляд пацієнта;
- знайомиться зі своїми симптомами.

Велике значення має якісне дослідження стану серцево-судинної системи, шкірного покриву, нижніх кінцівок. Після першого етапу діагностики фахівець звертається до лабораторних і інструментальних методів.
Лабораторні дослідження
Дане обстеження складається з здачі хворим загального аналізу крові та сечі, визначення біохімічних маркерів. Отримані результати дозволяють визначити форму і стадію протікання ішемії. Крім цього, уточнюється стан нирок. На присутність серцевої патології вказує протеїнурія (наявність в сечі білка).
інструментальна діагностика
Діагностика ішемії триває проведенням інформативних процедур:
- ЕКГ (електрокардіографії);
- ехокардіографії;
- КАГ (коронароангиографии);
- Холтерівського моніторування ЕКГ.
Основним видом дослідження при ішемії стає електрокардіографія. Метод з високою точністю визначає вид наявного захворювання.
Завдяки ехокардіографії оцінюються скорочувальна здатність міокарда, розміри камер, товщина стінок серця. КАГ дозволяє уточнювати ступінь звуження судинних просвітів.
Холтерівське моніторування ЕКГ показано пацієнтам зі складним перебігом ІХС. Метод допомагає ефективно контролювати динаміку проведеної терапії.
Медикаментозне лікування
Ішемічна хвороба серця (симптоми і лікування є взаємопов’язаними факторами) – це патологія, при якій можуть використовувати медикаментозну терапію. Лікарські препарати зменшують прояв негативної симптоматики і полегшують самопочуття людини.
Β-адреноблокатори
Група препаратів знижує потребу міокарда в кисні, зменшує частоту серцевих скорочень і кров’яний тиск. При прийомі По-адреноблокаторів збільшується тривалість життя людини з ІХС.
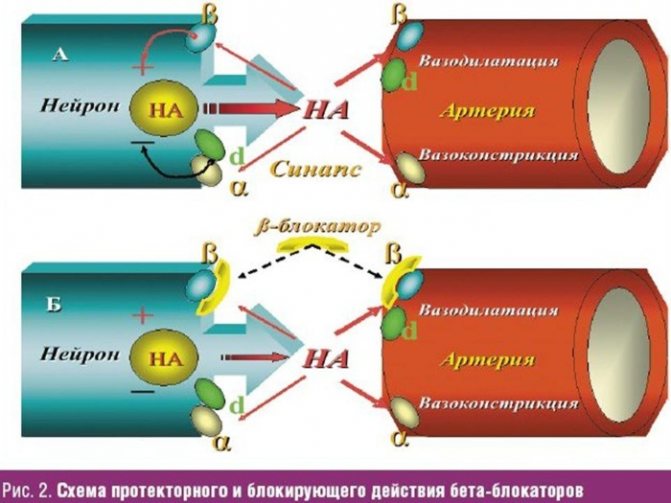
Механізм дії бета-блокаторів
Найчастіше призначають такі препарати:
- Метопролол.
- Атенолол.
- Бісопролол.
- Конкор.
- Беталок.
антиагреганти
Препарати, які зменшують ймовірність утворення тромбів.
При ІХС часто призначають:
- Ацетилсаліцилову кислоту.
- Кардіомагніл.
- Тромбо АСС.
- Ацекардол.
Статини і фібрати
Статини прискорюють виведення поганого холестерину. В результаті поліпшується загальний стан судин, поліпшується еластичність їх стінок. Додатково препарати усувають симптоми підвищеного холестерину.
При ІХС призначають такі ліки:
- Аторвастатин.
- Аторис.
- Крестор.
- Розувастатин.
Фібрати знижують вироблення тригліцеридів, ліпопротеїнів високої і низької щільності. А також препарати підвищують синтезування хорошого холестерину.
Медикаменти:
- Клофібрат.
- Фенофибрат.
- Ліпантіл.
антикоагулянти
Медикаменти сприяють розрідженню крові. В результаті знижується ймовірність тромбоутворення. До групи відноситься Гепарин, Варфарин, Ксарелто.
нітрати
Медикаменти усувають напад стенокардії. А також нітрати використовуються для запобігання ускладнень у разі гострого інфаркту міокарда. Група препаратів розширює судини, кров швидше надходить до міокарда і постачає його киснем.
У підсумку можна позбутися від больових відчуттів в грудях. Додатково нітрати поліпшують плинність крові, запобігають тромбоутворенню. До групи відноситься Нітрогліцерин, Нітроспрей, Нітромінт.
антіарітмікі
Препарати нормалізують серцевий ритм. До групи відноситься Верапаміл, Дигоксин, Аміодарон.
діуретики
Лікарські препарати прискорюють виведення зайвої рідини з організму. В результаті зменшується набряклість, знижується навантаження на серце. До групи відноситься Верошпирон, Діувер, Гидрохлортиазид.
Чим небезпечна патологія
Ніхто не відміняв той факт, що ІХС – це результат порушення харчування і кіслородоснабженія найважливішого органу організму людини. Пацієнти з ішемічною хворобою серця звикають до свого захворювання, перестають вважати його небезпечним для здоров’я. Саме така безпечність призводить до найбільш небезпечних наслідків.
Самим підступним називають – спонтанну зупинку серця. Електрична лабільність серцевого м’яза – прямий наслідок ІХС, часто – латентної форми захворювання.
Людина лягає спати в повному порядку, а під ранок у нього припиняється дихання, зупиняється серце. Родичам важко повірити, що причина в ішемії міокарда, яка вже не один рік була присутня у хворого. Симптоми ІХС не фіксувалися, але на розтині чітко візуалізується рубець на серці.
Диспансеризація – спосіб попередження такого ризику, але цінне в діагностичному, профілактичному плані щорічне обстеження часто ігнорується людьми. Розплатою стає коронарна смерть.
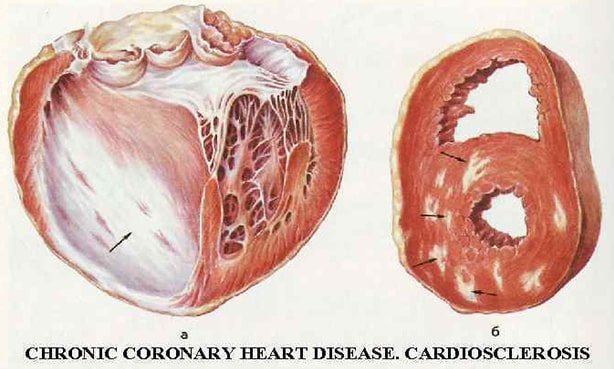
Інша небезпека полягає в розвитку гострого інфаркту міокарда з некрозом тканин, розвитком постінфарктного кардіосклерозу, порушенням скорочувальної здатності міокарда без можливості відновлення. Летальний результат при цьому можливий.
Не менш небезпечна і серцева недостатність в гострому і хронічному варіанті. Серце перестає виконувати належні функції, кров не надходить в достатній кількості до внутрішніх органів, що призводить до їх спочатку функціональної, а потім і органічної деформації з втратою працездатності.
інші методи
Крім лікарських препаратів, при ІХС можуть використовувати інші методи терапії. Найчастіше застосовують коронарну ангіопластику і стентування, аортокоронарне шунтування.
Коронарна ангіопластика і стентування
Операція використовується для відкриття судини (якщо він заблокований холестеринової бляшкою) і відновлення кровотоку. Перед процедурою людині вводять місцеву анестезію.
У стегнової (близько пахової області) або радіальної (на зап’ясті) артерії роблять прокол. Попередньо шкірний покрив відпрацьовують спиртовим розчином. Далі в артерію вводять катетер, на кінці якого є балон.
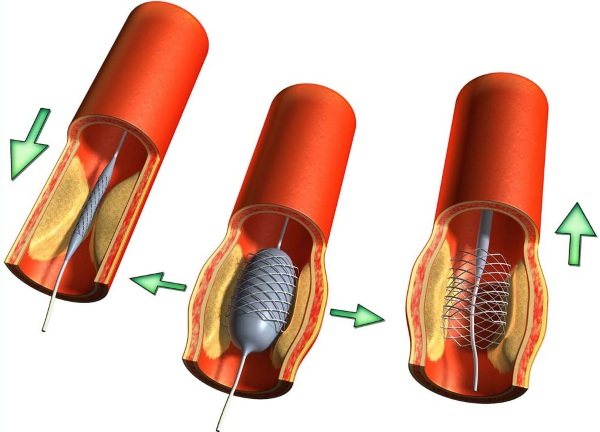
Трубка просувається до місця закупорювання. Балон повільно роздмухують, вдавлюючи бляшку в стінки артерії. Потім відбувається здування. Дії з балоном повторюють кілька разів. Далі все інструменти видаляють з посудини.
Якщо діаметр артерії більше 3 мм, потрібно проводити стентування. Спеціальний пристрій (стент) вводять в посудину. Завдяки гратчастої конструкції відбувається розширення артерії. Таким чином ефект більш стійкий. Після проведення процедури стенд назавжди залишається в посудині.
Аортокоронарне шунтування
При операції створюють новий судинний шлях для руху крові. Хірург прокладає його в обхід артерії, яка закупорена холестеринової бляшкою. За результатами процедури можна поліпшити кровопостачання міокарда. Для шунтування використовуються судини пацієнта. Це може бути частина променевої артерії верхньої кінцівки, підшкірна вена ноги.
З одного боку шунт приєднується до аорти, а з іншого – до серцевої гілки, яка заблокована тромбом. При операції людини підключають до системи штучного кровообігу. Пристрій буде здійснювати кровотік по організму замість серця. Але можливо втручання без виконання цього пункту, головний орган буде працювати.
Значення харчування при ІХС
При ІХС необхідно правильно харчуватися. Так можна зменшити навантаження на серце і поліпшити самопочуття людини.
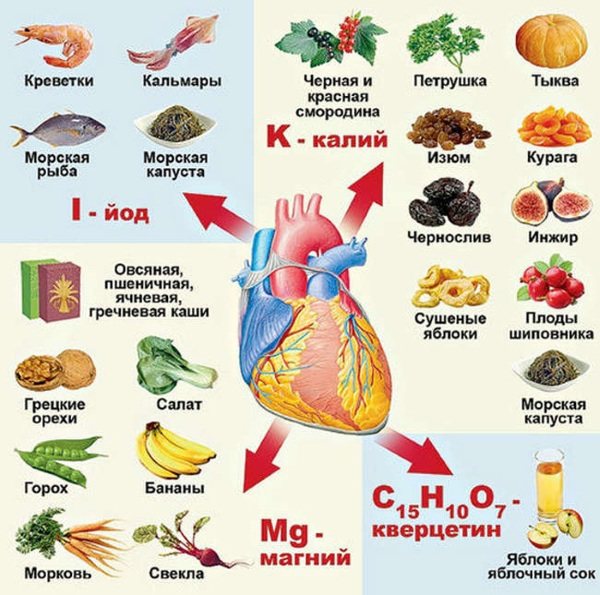
Принципи харчування:
- Часті прийоми їжі – до 6 разів на добу. Має бути дотримана перерви між їжею – від 3 до 4 годин. Розмір порції – до 300 г.
- Прибрати з раціону жирні, смажені, копчені страви.
- Зменшити кількість солодкого, мучного.
- Замінити жирне м’ясо низькокалорійним – замість свинини і баранини краще купувати курку, індичку;
- Молочні продукти повинні бути низькокалорійними.
- У раціоні повинні переважати овочеві супи, каші.
- Краще готувати їжу паровим методом, відварювати або запікати в духовці.
- Потрібно пам’ятати про питний режим – не менше 1 л чистої негазованої води в добу. Рекомендується виключити солодкі напої, міцну каву і чай.
Профілактика, прогноз
Попередити ішемічну хворобу простіше, ніж лікувати. Існує ряд правил:
- постійний контроль артеріального тиску, пульсу;
- дотримання гіпохолестеринової дієти;
- контроль ліпідного спектра, цукру крові;
- здоровий сон;
- прогулянки на свіжому повітрі;
- виключення з раціону алкоголю, припинення куріння, відмова від наркотиків, міцної кави, енергетиків, солодкої газованої води;
- диспансеризація.
Дотримуючись такого способу життя, можна попередити розвиток ІХС, зберігши звичне якість життя на довгі роки.
прогноз
Прогноз при ІХС залежить від різновиду захворювання і стадії. А також беруть до уваги супутні патології. Але ІХС – це невиліковне стан. Не можна повністю позбутися від захворювання.
Але з такою патологією життя людини може бути збільшена ще на 20 – 50 років, якщо дотримуватися всіх рекомендацій фахівця. За допомогою терапевтичних заходів допускається зупинка прогресування захворювання.
Під ішемічною хворобою серця мається на увазі порушення кровообігу міокарда. Це м’яз, яка бере участь у перекачуванні крові. Існують різні форми ІХС – інфаркт міокарда, стенокардія, кардіосклероз. Для кожного різновиду притаманні свої симптоми.
Як лікування використовують лікарські препарати і операцію (ангіопластика, шунтування). Найголовніше – це вчасно звернутися до кардіолога або викликати швидку допомогу. Якщо дотримуватися всіх рекомендацій лікаря, можна зупинити прогресування хвороби, знизити ймовірність ускладнень.
Оформлення статті: Володимир Великий
Заходи профілактики ВКС
Люди, які померли раптово, часом не мають явних ознак наближення летального результату. Але слід знати, що вкрай рідко людина миттєво вмирає без наявності будь-якої патології в серцево-судинній системі. Це означає, що можна і потрібно уважно орієнтуватися на свої нездорові відчуття. В першу чергу це стосується тих, хто переніс інфаркт міокарда.
У процесі вивчення випадків ВС встановлено, що майже половина пацієнтів мала явні ознаки її наближення за декілька годин до смерті. Це означає, що у них була можливість уникнути трагедії при своєчасному обстеженні та лікуванні.
Інша група ризику – хворі з ішемією міокарда, у яких немає больових відчуттів або інших симптомів захворювання або вони виражені вкрай слабо. З цієї причини, люди не проходять необхідне обстеження і не займаються лікуванням. Смерть в цьому випадку виникає через серйозне порушення серцевого ритму.
Третя група осіб, що має ризик ВКС – хворі, у яких виявити гостре порушення міокарда не представляється можливим ніяким способом. Тут залишається тільки сподіватися на екстрену медичну допомогу, так як вгадати раптову смерть в даному випадку не представляється можливим.
Смерть при ішемічній хворобі серця трапляється досить часто через недостатньо серйозного ставлення до терапії захворювання. Для профілактики ВС лікарі зобов’язані інформувати пацієнтів про можливі загрозливих наслідки їх хвороби. В основному ознаки раптової смерті виявляються досить часто. Важливо не залишати їх без уваги, щоб не стати жертвою власного байдужості до свого здоров’я.