
Діагностика та лікування пневмонії без температури у немовлят
Запалення легенів або пневмонія – це захворювання, яке загрожує людям абсолютно всіх вікових категорій. Але якщо доросла людина може розповісти про погіршення самопочуття, вказати на певні симптоми та інше, то дитина, особливо грудного віку, але це не здатен фізично.
Коли хворіють такі малюки, вся відповідальність лягає на батьків, які повинні бути максимальною пильними, особливо у випадках з таким небезпечним недугою, як пневмонія. Давайте ж розберемося, що собою являє ця хвороба, ніж вона небезпечно для немовлят, як вона проникає в організм новонароджених, а також обговоримо методи її виявлення і лікування.
Етіологія захворювання
Незважаючи на те що на пневмонію прийнято називати саме запалення легенів, в класичному розумінні, ознаки цієї недуги і у дорослих і малят можуть відрізнятися. Однак головною причиною виникнення хвороби, в тому числі у випадку з грудними дітьми, прийнято вважати бактерії пневмококи або стафілококи. Але ще більш небезпечною бактерією, що викликає пневмонію, для малюків є легионелла. Коли мова йде про новонароджених, пневмонія легіонеллезних характеру призводить до дихальної недостатності, легкі уражаються вогнищами і якщо не вжити термінових дій, ситуація може бути плачевною, аж до летального результату.
Крім бактеріального характеру зараження, маленький організм можуть атакувати віруси і навіть грибки, також приводячи до виникнення запалення легенів. У будь-якому випадку обговорюваний недуга з більшою ймовірністю вражає людський організм з ослабленим імунітетом.
Крім того, пневмонія вільно передається повітряно-крапельним шляхом, тобто новонародженого малюка необхідно всіляко захищати від будь-яких контактів з хворими людьми. Якщо ж пневмонія спостерігається у матері, часто дитини відразу ж відлучають від грудей, переводять на грудне вигодовування і не допускають до мами до її повного одужання.
Отже, підбиваючи проміжні підсумки все вищесказаного, варто зауважити, що запалення легенів може носити бактеріальний, вірусний і навіть грибковий характер. Немовля може заразитися повітряно-крапельним шляхом, при контакті з хворим, а також є ймовірність зараження від матері, але тут мова йде про приєднання пневмонії у породіллі під час пологів.
шляхи розвитку
- Висхідний шлях зараження. Наявність запальних процесів в родових шляхах і органах малого тазу жінки підвищує ризик виникнення внутрішньоутробної пневмонії у дитини. Під час пологів відбувається передача хвороботворних мікроорганізмів, що викликають інфікування новонародженого. Цистит, вагініт, ендометрит – ці патології становлять найбільший ризик, тому якщо у жінки незадовго до пологів діагностують інфекційне захворювання, то лікарі рекомендують зробити кесарів розтин.
- Гематогенний шлях зараження. Інфікування з подальшим розвитком пневмонії відбувається через гематоплацентарний бар’єр. Загальна система кровотоку, через яку відбувається живлення, дихання і обмін речовин у плода, є вразливою для хвороботворних мікроорганізмів і при їх циркуляції в крові жінки можлива передача дитині.
Оскільки легені немовляти починають функціонувати тільки поза материнської утроби, то активація патологічного процесу відбувається в момент вдиху. Надходження кисню і посилення кровотоку запускає стрімку запальну реакцію, яка особливо виражена в перші дні життя новонародженого.
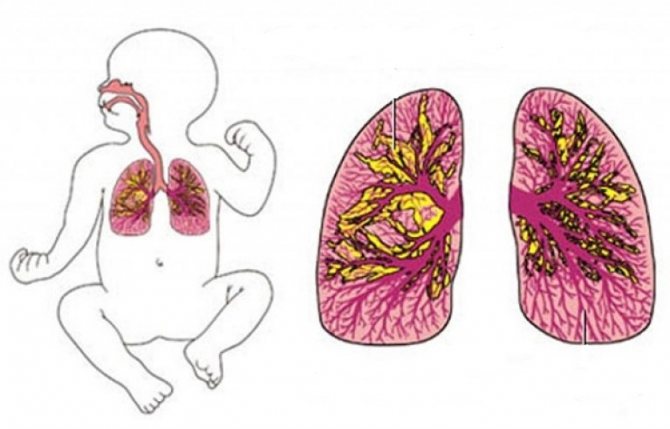
Можливі ускладнення хвороби
У тому випадку, якщо лікування було призначено правильно і вчасно, хвороба поступово проходить. Чи не виникає ризику переростання гострої форми хвороби в хронічну.
- У запальний процес можуть бути залучені всі ділянки легкого, включаючи плевру. Плевра – це мембрана, якою покриті легкі. Запалення плеври називають плевритом.
- Може виникнути набряк тканини, що призводить до розвитку легеневої недостатності.
- У рідкісних запущених випадках відбувається відмирання тканин.
Гостре перебіг хвороби триває приблизно 1 місяць. Затяжна пневмонія триває більше 1 місяця.
причини
Аналіз природи розвитку захворювання дозволив виявити найбільш ймовірні різновиди патогенів, що викликають внутрішньоутробну пневмонію. Стафілококи, збудники герпесу, краснухи, хламідіозу, уреаплазмозу, токсоплазмозу, лістеріозу найчастіше стають причиною запалення легенів у новонародженого.
Серед факторів ризику в розвитку пневмонії, лікарі виділяють кілька патологічних станів в період вагітності і підготовки до неї:
- Гострі інфекції, що виникли під час виношування. ГРЗ, ГРВІ, краснуха, цистит та інші хвороби можуть призвести до інфікування плода.
- Загострення хронічних захворювань або наявність вогнища запалення в організмі. Карієс, запальні хвороби суглобів, легенів і органів сечостатевої системи становлять загрозу, тому жінки з подібними діагнозами перебувають під пильною увагою лікарів протягом всієї вагітності.
- Ослаблення імунної системи майбутньої матері в результаті раптово виниклих стресів або на тлі аутоімунних захворювань може бути причиною виникнення пневмонії у новонародженого.
- Патології вагітності, пологів та аномалії розвитку плода – недоношеність, затяжні пологи, гіпоксія, аспіраційний синдром, недорозвинення легенів, також підвищують ризик інфікування плода.
Недоношені діти більш уразливі, оскільки дихальна система не встигає повністю сформуватися, а також знижена імунний захист. До групи особливого ризику потрапляють жінки з неблагополучних верств населення – наркоманки, що мають алкогольну залежність, які страждають на туберкульоз, ВІЛ-інфекцією, гепатитами.
придбана пневмонія
Ця форма пневмонії може розвинутися у новонароджених в стаціонарних або домашніх умовах через зараження вірусами, переохолодження організму, порушень розвитку органів дихання, родової травми, попадання навколоплідних вод в дихальні шляхи при народженні.
За характером перебігу у дітей виділяють наступні види захворювання:
- гостра пневмонія – розвивається дуже швидко, на лікування і усунення залишкових явищ потрібно не більше двох місяців;
- затяжна – період від перших ознак запалення легеневої тканини при пневмонії до повного одужання триває 2-8 місяців;
- хронічна пневмонія – протікає більш 8 місяців, проте немовлятам часто не вдається впоратися з таким захворюванням.
Клінічні прояви
Ознаки внутрішньоутробної пневмонії у немовлят визначаються при народженні або на 5-7 день життя. Клінічні прояви захворювання яскраво виражені, а подальше обстеження підтверджує невтішний діагноз.
Симптоми пневмонії:
- Дихання поверхневе, в легенях виразно визначаються свистячі хрипи, а в найважчих випадках носова порожнина заповнена гнійним вмістом.
- Оцінка дитини за шкалою Апгар вказує на симптоми гіпоксії, найбільш очевидними з яких є синюшність шкірних покривів, напади апное і слабка реакція на зовнішні подразники.
- Висока температура тіла є одним з явних ознак інфекції, але при народженні малюка раніше покладеного терміну, можуть визначатися знижені значення.
- Крім зміни кольору шкірних покривів, у немовляти присутні набряки кінцівок.
- Обстеження серця вказує на тахікардію і ознаки недостатності кровопостачання, а у недоношених дітей визначається знижений артеріальний тиск.
- Внаслідок інтоксикації може бути збільшена печінка, а на шкірі немовляти є висип.
Неврологічні симптоми інфекційного процесу – збільшення або ослаблення м’язового тонусу, закидання голови назад – вважаються несприятливою ознакою і говорять про генералізації пневмонії з розвитком абсцесу легенів, менінгіту, сепсису або інших ускладнень.
Основні особливості захворювання у малюків
- Такий недуга, як пневмонія у грудничка, може стати наслідком перенесення гострої респіраторної інфекції, а може протягом першого місяця життя немовляти виникнути через перенесення внутрішньоутробних інфекцій, в тому числі і молочниці у матері.
- Інфекції дихальних шляхів виникають в ранньому віці через фізіологічних особливостей їх будови.
- Не тільки вузькість носових ходів і набряк слизової ускладнюють процес перенесення хвороби, на стані дитини відбивається і вузькість присвятив таких органів як гортань і трахея.
- Маленькі діти зовсім не вміють кашляти, тому процес відходження мокроти має ускладнений характер в разі виникнення кашлю.
- Ще одна особливість грудного віку полягає в неординарності процесу дихання. Воно носить поверхневий, не глибокий характер.
- Наступна відмінність діточок від дорослих криється в тому, що для них характерно повнокров’я і низька еластичність легеневих тканин.
Сукупність усіх цих особливостей, що відрізняють перенесення інфекційних захворювань верхніх дихальних шляхів, значно ускладнює процес одужання і робить будь-які навіть незначні хвороби небезпечними через можливе виникнення різних ускладнень.
діагностика
Лабораторні та інструментальні методи обстеження проводять для уточнення характеру патології, надання екстреної допомоги і для складання плану лікування. Критерієм діагностики є рентген легенів, в яких при внутрішньоутробної пневмонії визначаються посилений легеневий малюнок, області інфільтрації і осередки зі зміненою структурою. Лабораторні аналізи крові, мокротиння і сечі дозволяють встановити ступінь поширеності інфекційного процесу, виявити тип збудника і призначити лікування. Обов’язково проводять обстеження матері, з метою встановити причину зараження дитини і шлях інфікування.

Тривалість життя
Внутрішньоутробна пневмонія впливає на тривалість життя дитини. Рахунок йде на дні. Якщо мати хворіла на інфекційну хворобу, то у дитини можуть спостерігатися хворобливі симптоми під час народження і в перші дні. Прогноз повністю залежить від здоров’я малюка і вживаються медичних заходів.
Підсумок може бути як позитивним, так і негативним. У будь-якому випадку призначається лікування. Прогноз залежить від наступних факторів:
- Патогенність і вид збудника.
- Ступінь зрілості малюка.
- Своєчасність медичної допомоги.
- Стан імунної системи.
Лікування може займати до 1 місяця, після якого слід період реабілітації з використанням фізіотерапевтичних процедур. Щоб всього цього уникнути, матері необхідно не хворіти і стежити за своїм імунітетом. Турбота про себе безпосередньо позначиться на дитині, яка теж народиться здоровим.
лікування
Результат внутрішньоутробної пневмонії багато в чому визначається швидкістю надання невідкладної допомоги у відділенні інтенсивної терапії та реанімації новонароджених. Головними завданнями на початковому етапі є відновлення дихальної функції і боротьба з гіпоксією. Віддалені наслідки кисневої недостатності несприятливо позначаються на фізичному і психічному розвитку дитини, тому в залежності від ситуації, використовують кошти ШВЛ і лікарські засоби для усунення гіпоксичного синдрому.
План подальшого лікування передбачає боротьбу з інфекцією, інтоксикацією, забезпечення прохідності дихальних шляхів, а також введення препаратів для проведення симптоматичної терапії. Важко лікується комплексна патологія, коли запалення легенів викликано впливом декількох типів патогена.
Прогноз залежить від поширеності інфекційного процесу, типу збудника та тяжкості перебігу. Септичні ускладнення підвищують ймовірність летального результату, а при менінгіті є ризик виникнення неврологічних патологій.
Які заходи вживають лікарі, щоб усунути негативні наслідки?
- Блокада і усунення периферичного кровообігу. Це робиться для ліквідації централізації кровотоку і зниження активності головного мозку.
- Дезінтоксикація організму. Це робиться для виведення токсинів з організму, відновлення лужно-кислотного і водно-електролітного балансу, а також для насичення органів хорошим кровопостачанням.
- Недопущення дисемінованого судинного згортання крові. При його виникненні – проведення лікування.
- Усунення серцевої недостатності і симптомів пневмонії.
У дітей наслідки пневмонії можуть супроводжуватися диурезом. Це захворювання характеризується затримкою сечі в організмі через відсутність сечовипускання. Усувається хвороба сечогінними засобами і катетером, який вставляється в сечовий міхур.
- Відновлення водно-сольового обміну.
- Усунення зневоднення.
- Недопущення високий вміст води в організмі.
перейти наверх
профілактика

Рекомендації лікарів щодо профілактики внутрішньоутробної пневмонії зводяться в обов’язковому плановому обстеженню жінки в період підготовки до вагітності, під час виношуючи і перед пологами. Батькам корисно знати, що приховані інфекції, що передаються статевим шляхом, можуть ніяк не виявитися у дорослої людини, але становлять загрозу життю для новонародженої дитини.
Знизити смертність і зменшити тяжкість віддалених наслідків при внутрішньоутробної пневмонії допомагають готовність медичного персоналу до надання невідкладної допомоги в пологовому залі, хороша оснащеність медичної установи сучасною апаратурою та якісна діагностика.

